Background.
The purpose of this study was to evaluate the results of surgery and stenting for operable and inoperable oesophageal cancer.
Material and methods.
Retrospective patient materials with resection (n = 65, 1983 – 2002) or stenting (n = 59, 1994 – 2003) for primary oesophageal cancer.
Results.
Mortality after surgery was 11 % and 15 % of the patients were re-operated. 36 (55 %) had complications such as respiratory failure (n = 33), anastomotic dehiscence/perforation (n = 4), chylothorax (n = 1), haemorrhage (n = 3), wound rupture (n = 1), septicaemia (n = 2), arrhythmia (n = 4) and wound infection (n = 5). Median survival after surgery was 11 months. Survival after three years was 17 %, after five years 8 %. The stent procedure was without mortality but haemorrhage (n = 1) and stent dislocation (n = 2) occurred. 8 patients (14 %) were re-stented for tumour stenosis (n = 6), fistula (n = 2) and dislocation (n = 1). Median survival after stenting was 78 days. Survival after 30 days was 80 %, after one year 7 %.
Interpretation.
Resectable oesophageal cancer should be operated in fit patients, as survival is improved and some patients can be cured. Stenting is the main option in inoperable patients.
Årlig insidens av oesophaguscancer i Norge er tre per 100 000 menn og én per 100 000 kvinner, hvilket tilsvarer 140 til 160 nye tilfeller hvert år. Hovedsymptomene er dysfagi, vekttap og smerter. Ved diagnosetidspunktet er kreftsykdommen ofte spredt utenfor oesophagus (1). Uten kirurgisk behandling er prognosen dårlig, med median overlevelse på 2 – 5 måneder (1, 2), og knapt noen lever lenger enn to år. Det største potensialet for forbedring av prognosen ligger i tidlig diagnose.
Siden 1990-årene har i underkant av 20 % av pasientene gjennomgått tumorreseksjon. Den lave andelen skyldes at mange har avansert sykdom og betydelig komorbiditet.
Metaanalyser av effekten av kirurgi for oesophaguscancer viser betydelig redusert mortalitet, fra gjennomsnittlig 29 % til 13 % (1). Ved resektabel tumor er det funnet at reseksjon gir en økning av femårsoverlevelsen fra gjennomsnittlig 4 % til 20 %. Norske materialer fra 1980- og 90-årene (3) – (5) viser liknende tall.
Ved inoperabel og stenoserende oesophaguscancer er stenting vanligste behandlingsalternativ. Selvekspanderende stenter har vært benyttet ved Ullevål universitetssykehus siden 1994.
I artikkelen presenteres overlevelse og komplikasjoner for pasienter med primær oesophaguscancer som ble operert i perioden 1983 – 2002 eller stentet i perioden 1994 – 2003. Utredning og behandlingsmuligheter ved denne kreftformen diskuteres.
Materiale og metode
Operasjonsmaterialet
65 pasienter ble fra april 1983 til april 2002 operert for primær oesophagusguscancer med makroskopisk radikal reseksjon (tab 1). Opplysningene er hentet fra retrospektiv gjennomgang av pasientjournaler og fra dødsårsaksregisteret i Statistisk sentralbyrå.
Tabell 1
Karakteristika ved pasientmaterialene
| Variabel |
Operasjon |
Stenting |
|
| Antall menn/kvinner |
52/13 |
42/14 |
|
| Median alder (spredning) |
63 (41 – 79) |
73 (55 – 93) |
|
| Histologi |
|||
| Plateepitelkarsinom |
45 (69 %) |
37 (66 %) |
|
| Adenokarsinom |
20 (31 %) |
15 (27 %) |
|
| Ukjent |
4 (7 %) |
||
| Svulstlokalisasjon i oesophagus |
|||
| Øvre |
6 (9 %) |
5 (9 %) |
|
| Midtre |
14 (22 %) |
23 (41 %) |
|
| Nedre |
45 (69 %) |
28 (50 %) |
Preoperativ utredning bestod i klinisk vurdering, spirometri, øvre endoskopi med biopsi, CT og/eller MR av thorax og øvre abdomen og røntgen av oesophagus, ventrikkel og duodenum hos noen. Før operasjonen fikk 29 av 44 pasienter med plateepitelkarsinom enten strålebehandling (n = 25) eller en kombinasjon av strålebehandling og kjemoterapi (n = 4).
Pasientene ble operert med Ivor Lewis’ torakolaparotomi med mobilisering av ventrikkelen (n = 62) eller colon (n = 3) til interponat. Etter høyresidig torakotomi ble ventrikkelrest eller colon anastomosert til gjenværende oesophagus i thorax (n = 62) eller på halsen (n = 3). Regionale svulstnære lymfeknuter ble fjernet, men ingen systematisk lymfeknutedisseksjon ble utført.
30 av 54 pasienter med kjent lymfeknutestatus hadde metastaser til regionale eller fjerntliggende lymfeknuter, lever eller perikard. T-stadium ble brukt som mål på grad av infiltrasjon og spredning av svulsten (6).
11 pasienter (17 %) ble palliativt operert, idet histologisk undersøkelse viste cancerinfiltrasjon i reseksjonsranden. Hos sju pasienter var det mikrometastaser til lymfekar, hos to til blodkar.
Perioperativ mortalitet ble regnet innen 30 dager etter operasjonen. Ved beregning av overlevelse er totalmortalitet inkludert uansett dødsårsak. Dødsårsaken var direkte cancerrelatert for 59 av pasientene, de øvrige seks døde av penumoni (to pasienter), blødende ulcus ventriculi, alkoholmisbruk, perforert ulcus pepticum og kardiovaskulær sykdom.
Stentmaterialet
56 pasienter med stenoserende og primært inoperabel oesophaguscancer (tab 1) ble fra april 1994 til desember 2003 primært stentet med selvekspanderende stenter. Opplysningene ble retrospektivt hentet fra journaler og fra folkeregisteret. Inoperabilitetskriterier var metastaser til mediastinum og fjerntliggende organer (58 %), komorbiditet (24 %) eller høy alder (18 %). Tre av pasientene ble stentet etter påvist inoperabilitet ved laparotomi. 18 pasienter fikk dessuten strålebehandling, én i kombinasjon med kjemoterapi.
Med pasienten i intravenøs sedasjon og analgesi ble en mandreng ført gjennom munnen og forbi stenosen i oesophagus. Stenten ble introdusert via mandrengen, adekvat plassert, ekspandert og ballongdilatert hvis nødvendig. Posisjon og passasje gjennom stenten ble neste dag kontrollert ved røntgenkontrastundersøkelse av oesophagus.
Analyse av overlevelse er utført med Kaplan-Meier-plott, og forskjell mellom grupper er sammenliknet med logranktest.
Resultater
Sju pasienter (11 %) døde innen 30 dager etter operasjonen. Omstendighetene var henholdsvis peroperativ mediastinal blødning, iskemisk coloninterponat med endotoksinemi, multiorgansvikt og øsofagobronkial fistel, hjerteinfarkt, lungesvikt og plutselig død hjemme. De tre pasientene med coloninterponat døde.
Ti pasienter (15 %) ble reoperert. Hos én ble intet patologisk påvist, de øvrige hadde henholdsvis anastomoselekkasje (to pasienter), torakalt hematom (to pasienter), sondeindusert anastomoseperforasjon, iskemisk coloninterponat med nekrose i kolokolisk anastomose, multiorgansvikt, chylothorax og sårruptur. Tre av pasientene som ble reoperert døde.
Hos totalt 36 pasienter (55 %) oppstod det komplikasjoner. Vanligst var respirasjonssvikt, som ble registrert hos 33, mens andre komplikasjoner som anastomoselekkasje, anastomoseperforasjon, chylothorax, blødning, sårruptur, sepsis, arytmier og sårinfeksjon hver ble registrert hos fem pasienter eller færre.
Ingen døde under stenting, og det var få komplikasjoner. To stenter disloserte, og åtte pasienter trengte restenting på grunn av tumorstenose (seks pasienter), dislokasjon, øsofagobronkial- eller øsofagomediastinal fistel. Én pasient med øsofagobronkial fistel levde i 520 dager etter restenting både i oesophagus og venstre hovedbronkie. Hos én pasient oppstod en mindre blødning ved stentingen.
Median overlevelse etter operasjon var 11 måneder (spredning 0 – 184 måneder). Median overlevelse ved frie reseksjonsrender (n = 54), ufrie reseksjonsrender (n = 11), plateepitelkarsinom (n = 45) og adenokarsinom (n = 20) var henholdsvis 11, åtte, 11 og 14 måneder.
Kumulativ tre- og femårsovelevelse etter operasjon var henholdsvis 17 % og 8 % (fig 1). Det var ingen forskjell i overlevelse mellom pasienter med plateepitelkarsinom og pasienter med adenokarsinom. Tre pasienter med plateepitelkarsinom levde lenger enn fem år, og to pasienter med adenokarsinom lever fortsatt etter fem år. Svulstene hadde relativt høyt T-stadium (fig 1).
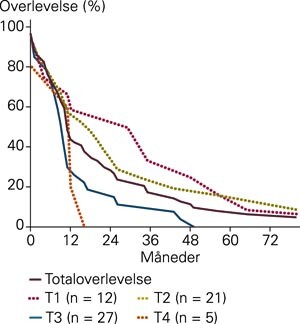
Etter kirurgi fikk seks pasienter strålebehandling og fire kjemoterapi. To ble stentet på grunn av anastomoseresidiv, og én pasient fikk utført lobektomi for metastase i høyre lunges overlapp.
Median overlevelse etter stenting var 78 dager (4 – 1 102 dager). Kumulativ overlevelse etter 30 dager og ett år var henholdsvis 80 % og 7 %. Pasientene var median 34 dager av gjenværende levetid (44 %) utenfor sykehus.
Diskusjon
Kirurgi
Selv om kirurgi for oesophaguscancer er beheftet med betydelig morbiditet, mortalitet og dårlig langtidsoverlevelse, finnes ikke noe likeverdig behandlingsalternativ for egnede pasienter.
En perioperativ mortalitet på 11 % er sammenliknbar med utenlandske og norske materialer (1, 3) – (5), men høyere enn rapportert ved store operasjonsvolumer (7). Bruk av coloninterponat hos ventrikkelreseserte pasienter bidrog til å øke mortaliteten i vårt materiale fra 6 % til 11 %. Transposisjon av colon øker risikoen for arteriell iskemi og anastomoselekkasje, men i større serier (8) er det ikke signifikant økt mortalitet ved denne metoden.
Et liknende materiale fra Rikshospitalet (5) hadde samme mediane overlevelse, men høyere tre- og femårsoverlevelse. Denne forskjellen kan skyldes at vårt materiale var mer heterogent, med flere palliative reseksjoner med ufrie reseksjonsrender, høyt T-stadium samt metastaser.
Basert på større internasjonale serier fra 1980- og 90-årene ligger femårsoverlevelsen ved kurativ reseksjon og frie reseksjonsrender i området 9 – 42 % (1, 7). Det hevdes at to- eller trefelts lymfeknutedisseksjon (7), henholdsvis oppad i abdomen, i mediastinum og på halsen, bedrer overlevelsen ved å gi redusert frekvens av lokoregionalt residiv. Dette er imidlertid uavklart, siden kun én randomisert studie med 62 pasienter foreligger (9), uten at man kunne påvise signifikant forskjell i overlevelse mellom torakal og trefelts lymfeknutedisseksjon.
De siste fem årene har vi ikke brukt preoperativ strålebehanding eller kjemoterapi, siden prospektive randomiserte studier ikke har vist bedret overlevelse sammenliknet med kirurgi alene (10). Kombinasjon av strålebehandling og kjemoterapi har vist økt overlevelse (10) i tre av seks randomiserte studier. Derfor må man avvente resultater fra flere sammenliknende studier for å kunne avgjøre om kjemoradioterapi bør benyttes i tillegg til kirurgi.
Stenting
Det relativt lave antall pasienter som ble restentet sannsynliggjør at det ble en bedring i pasientenes dysfagiplager. Tumorinnvekst gjennom metallnettingen, noe som forelå hos én pasient, er en typisk årsak til residiverende dysfagi ved bruk av fenestrerte stenter (11). Frekvens av tumorovervekst som krevde restenting (12) var uavhengig av om stenten var fenesterert eller ikke. Bortsett fra ett tilfelle med begrenset blødning ved stenting, fikk vi ingen perforasjon, aspirasjon og fistulering, noe som ellers er rapportert i 10 – 20 % av tilfellene (11).
Overlevelsen synes i større grad relatert til progrediering av kreftsykdommen enn til type stent som ble brukt. Den begrensede levetiden utenfor sykehus etter stenting illustrerer behovet for innleggelse på grunn av dysfagi, underernæring, behov for blodtransfusjon og justering av medikamentell smertebehandling.
Utredning
Vår og andres erfaring (6) er at vurdering av T-stadium er et egnet kriterium for seleksjon til kirurgi hos pasienter med tilfredsstillende hjerte-, lunge- og leverfunksjon. T1-svulster lokalisert til mucosa og submucosa og T2-svulster med infiltrasjon i muscularis propria bør opereres uansett lokalisasjon i oesophagus. T3-svulster som har vokst gjennom oesophagusveggen og er lokalisert proksimalt for carina, er mer uegnet for kirurgi. Årsaken er liten avstand til trachea og hovedbronchie, med stor risiko for svulstinnvekst og fistulering til disse vulnerable strukturene. Derimot kan T3-svulster distalt for carina fjernes kirurgisk, siden avstanden til naboorganer (aorta, bronkialtre og perikard) er større. T4-svulster med infiltrasjon i naboorganer samt funn av fjernmetastaser er kriterier for inoperabilitet.
Operable pasienter med grov dysplasi/carcinoma in situ bør som hovedregel også tilbys operasjon på grunn av risikoen for infiltrerende cancer.
Endoskopisk ultralyd er beste undersøkelse av T-stadium, med en treffsikkerhet på 77 – 89 % (6, 13). For bestemmelse av svulstinfiltrerte regionale lymfeknuter (N-stadium) har endoskopisk ultralyd en treffsikkerhet på 70 – 88 %, hvilket er bedre enn CT- og MR-undersøkelser. En ulempe er at endoskopisk ultralyd krever mye erfaring og ikke kan brukes ved stenoserende svulster. Ved T4-svulster i mediastinum eller metastaser til fjerntliggende organer (lunge, lever, hjerne) har CT- og MR-undersøkelser (14) størst treffsikkerhet (84 – 100 %).
Minst 80 % av pasientene er uegnet for kirurgi på grunn av for avansert T-stadium og/eller for uttalt komormiditet. Ved stenoserende tumor er førstevalg stenting, eventuelt ledsaget av strålebehandling og kjemoterapi (2, 11). Median overlevelse angis til 2 – 3 måneder (1, 2, 11, 12).
For inoperable pasienter med små svulster, uten særlig vekttap og dysfagi, bør behandling med varianter av radiokjemoterapi (10) uten forutgående stenting vurderes i samråd med onkolog. Disse pasientene har en forventet median overlevelse på 5 – 6 måneder (1, 2, 15). Indikasjon for isolert kjemoterapi gjelder hovedsakelig for pasienter med metastaserende sykdom.
Ved grov dysplasi/carcinoma in situ eller små tumorer uten mistanke om infiltrasjon i muscularis mucosa (15) kan fotodynamisk behandling og endoskopisk mucosaablasjon benyttes. Imidlertid er lokal behandling av premaligne og maligne lesjoner i mucosa alltid beheftet med risiko for at fokuser med maligne celler blir værende igjen.
Tatt i betraktning et begrenset antall pasienter med oesophaguscancer i Norge i året, er en viss sentralisering av den kirurgiske behandlingen fornuftig. På den annen side er det gunstig at palliativ behandling foregår ved flere sykehus og helst nær pasientens bosted.
Pasienter med akseptabel komorbiditet og resektabel tumor bør tilbys kirurgi, da dette gir best symptomlindring, lengst overlevelse og mulighet for helbredelse (1, 7).
Oppgitte interessekonflikter: Ingen
- 1.
Müller JM, Erasmi H, Stelzner M et al. Surgical therapy of oesophageal carcinoma. Br J Surg 1990; 77: 845 – 57.
- 2.
Davies N, Eyre-Brook IA, Thomas HG. Palliation of dysphagia from inoperable oesophageal carcinoma using Atkinson tubes or self-expanding metal stents. Ann R Coll Surg Engl 1998; 80: 394 – 7.
- 3.
Graadal Ø, Stadaas J. Cancer oesophagi og cardia ventriculi. Kirurgisk behandling. Tidsskr Nor Lægeforen 1986; 106: 389 – 91.
- 4.
Roald HE, Harbitz TB. Cancer oesophagi. Behandling og resultater. Tidsskr Nor Lægeforen 1991; 111: 2549 – 52.
- 5.
Mala T, Løtveit T. Kirurgisk behandling av kreft i spiserøret Tidsskr Nor Lægeforen 2001; 121: 2815 – 7.
- 6.
Siewert JR, Dittler HJ. Esophageal carcinoma: impact of staging and treatment. Endoscopy 1993; 25: 28 – 32.
- 7.
Akiyama H, Tsurumaru M, Udagawa H et al. Radical lymph node dissection for cancer of the thoracic esophagus. Ann Surg 1994; 220: 364 – 73.
- 8.
Davis PA, Law S, Wong J. Colonic interposition after esophagectomy for cancer. Arch Surg 2003; 138: 303 – 8.
- 9.
Nishihara T, Hirayama K, Mori S. A prospective randomized trial of extended cervical and superior mediastinal lymphadenectomy for carcinoma of the thoracic esophagus. Am J Surg 1998; 175: 47 – 51.
- 10.
Geh JI, Crellin AM, Glynne-Jones R. Preoperative (neoadjuvant) chemoradiotherapy in oesophageal cancer. Br J Surg 2001; 88: 338 – 56.
- 11.
Lee SH. The role of oesophageal stenting in the non-surgical management of oesophageal strictures. Br J Radiol 1998; 74: 891 – 900.
- 12.
Taal Babs G, Kooyman Willemiek MF, Boot H. Expandable stents compared to conventional plastic endoprothesis in malignant oesophageal obstruction, especially in cardiac cancer and fistulas: the experience of the Netherlands Cancer institute. Eur J Gastroenterol Hepatol 1998; 10: 745 – 52.
- 13.
Kienle P, Buhl K, Kuntz C et al. Prospective comparison of endoscopy, endosonography and computed tomography for staging of tumours of the oesophagus and gastric cardia. Digestion 2002; 66: 230 – 6.
- 14.
Reeders JWAJ, Bartelsman JFWM. Radiological and preoperative staging of oesophageal malignancies. Endoscopy 1993; 5: 10 – 27.
- 15.
Dorbi D, Fleischer DE. Nonsurgical approaches to oesophageal malignancy. Current Gastroenterology Reports 2003; 5: 213 – 20.