Background
The prevalence of endometriosis and adenomyosis in the Norwegian population is unknown. The aim of this study was to report on diagnoses of endometriosis, adenomyosis and related health problems among women of reproductive age.
Material and method
We extracted specialist healthcare records of endometriosis and adenomyosis from the Norwegian Patient Registry for women aged 15 to 49 registered in Norway's National Population Register, covering the period 1 January 2008 to 31 December 2021. For the same period, we collected records of dysmenorrhea, dyspareunia and menorrhagia from primary care (Norwegian Control and Payment of Health Reimbursements Database) and the specialist health service (Norwegian Patient Registry).
Results
The study included 1,910,661 women aged 15 to 49 years. A total of 27,773 (1.5 %) of the women were registered with a diagnosis of endometriosis, 5432 (0.3 %) with adenomyosis and 3029 (0.2 %) with both conditions. The rate of endometriosis diagnosis increased from 222 per 100,000 in 2008 to 513 per 100,000 in 2021, while the rate of adenomyosis diagnosis rose from 25 to 72 per 100,000 in 2008 and 2021, respectively. The rate of presumed first-time diagnosis of endometriosis increased from 85 per 100,000 in 2011 to 152 per 100,000 in 2021, while for adenomyosis the increase was from 17 to 42 per 100,000.
Interpretation
The rate of diagnosis for endometriosis and adenomyosis in the specialist health service increased in the period 1 January 2008 to 31 December 2021. This may reflect an increase in awareness and the introduction of new diagnostic tools.
Hovedfunn
Totalt var 27 773 (1,5 %) kvinner registrert med endometriose, 5 432 (0,3 %) registrert med adenomyose, hvorav 3 029 (0,2 %) kvinner var registrert med begge tilstandene i løpet av tidsperioden 1.1.2008 til 31.12.2021.
Raten av registreringer med endometriose økte fra 222 til 513 per 100 000 fra 2008 til 2021.
Raten av registreringer med adenomyose økte fra 25 til 72 per 100 000 fra 2008 til 2021.
Endometriose innebærer at man påviser endometrielignende vev utenfor livmorhulen, oftest ved eggstokkene og egglederne eller omkring andre intraperitonale organer og flater, men endometriose kan forkomme også ved lungene eller diafragma (1). Adenomyose innebærer funn av endometrielignende vev inne i myometriet (2). Endometriose og adenomyose er to forskjellige tilstander, men de er assosiert med hverandre, og noen kvinner har begge (3). Vanlige symptomer på tilstandene er dysmenore (smerter ved menstruasjon), menoragi (unormalt stor menstruasjonsblødning) og dyspareuni (smerter ved samleie) (1, 2). Kroniske bekkensmerter og økt tretthet finnes også ved begge tilstander, mens dyschezi (smerter ved defekasjon) og dysuri (smerter ved vannlating) er mer knyttet til endometriose enn adenomyose (1, 2). Både endometriose og adenomyose gir økt risiko for infertilitet (4, 5). Tilstandene innebærer derfor en omfattende påvirkning på kvinners livskvalitet (1, 2).
Det er vanskelig å estimere forekomsten av endometriose og adenomyose i den generelle befolkningen. Dette skyldes det dårlige samsvaret mellom grad av helseplager og omfanget av sykdommene, det heterogene symptombildet og at sikker diagnostikk av endometriose historisk sett har krevd biopsi ved laparoskopi, mens adenomyose kan diagnostiseres ved magnetisk resonanstomografi (MR) eller transvaginal ultralyd (1, 2). Dette bidrar til forsinket diagnostisering og trolig også til underdiagnostisering (1, 2). Livstidsforekomsten av endometriose blant kvinner anslås å være rundt 10 %, men estimatene varierer betydelig (1). Estimater varierer fra 2–43 % blant asymptomatiske kvinner som steriliseres ved laparaskopi (6–9), 5–50 % blant infertile kvinner (10–14) og 5–21 % blant kvinner innlagt for underlivssmerter (10–14). For adenomyose varierer den estimerte forekomsten blant kvinner som har gjennomgått hysterektomi, mellom 9 og 62 % (2). Studier av forekomsten av adenomyose blant alle kvinner henvist til transvaginal ultralyd av ulike årsaker, har anslått forekomsten til å være mellom 21 og 34 % (15–17).
Norske estimater er usikre og mangelfulle, men en studie av 4 034 kvinner i alderen 40–42 år bosatt i Sør-Trøndelag estimerte livsløpsforekomsten av endometriose til å være 2,2 %, basert på kvinnenes selvrapporterte opplysninger om å ha blitt diagnostisert med endometriose (8). Det er også kjent fra helseatlas at det er til dels stor geografisk variasjon i kirurgiske inngrep for endometriose innad i Norge, der sykehusene i Vestfold og Oslo peker seg ut som særlig aktive (18). For å heve kunnskapsnivået omkring forekomsten av endometriose og adenomyose i Norge, har vi i denne studien innhentet data fra helseregistrene om kvinner mellom 15 og 49 år som har fått diagnosen endometriose eller adenomyose i spesialisthelsetjenesten i perioden 2008–21. I tillegg innhentet vi informasjon om de vanligste helseplagene relatert til tilstandene i norsk spesialist- og primærhelsetjeneste for å undersøke andelen kvinner med og uten endometriose og adenomyose registrert med disse.
Materiale og metode
Denne studien ble avgrenset til kvinner mellom 15 og 49 år registrert i Folkeregisteret i perioden 1.1.2008 til 31.12.2021, totalt 1 910 661 kvinner. For hvert kalenderår inngikk kvinner som var 15–49 år det aktuelle året. Vi brukte registreringer i spesialisthelsetjenesten i Norsk pasientregister (NPR) med ICD-10-kodene N801–N809 (endometriose i eggstokk, eggleder, bekkenbukhinne, rektovaginalseptum, skjede, tarm, hudarr eller andre/uspesifiserte steder) for å klassifisere endometriose, og N800 (endometriose i livmor) for adenomyose.
Fra primærhelsetjenesten brukte vi registreringer av relaterte helseplager i data fra Databasen for kontroll og utbetaling av helserefusjoner (KUHR) kodet i henhold til ICPC-2-systemet. Vi inkluderte registreringer med dysmenoré (X02), dyspareuni (X04), og menoragi (X06). Tilsvarende registreringer av dysmenoré (N944–N946), menoragi (N920 og N921) og dyspareuni (N941) i spesialisthelsetjenesten i henhold til ICD-10-kodeverket ble innhentet fra Norsk pasientregister. Informasjon fra de ulike registrene ble sammenstilt ved bruk av de nasjonale personnumre. I utleverte data til forskningsprosjektet ble personnummer erstattet med et løpenummer.
Analyser
Resultater presenteres som frekvenser og andeler i prosent. Vi beskriver antall unike kvinner med minst én registrering av endometriose eller adenomyose i løpet av hele perioden, i tillegg til antall unike kvinner registrert med disse tilstandene for hvert kalenderår. Kvinner som hadde registrering i flere år, telte med i hvert år de var registrert. Antall registreringer per aldersgruppe ble også summert. I tillegg estimerte vi antallet kvinner med og uten adenomyose eller endometriose som også var registrert med relaterte symptomer i primær- og spesialisthelsetjenesten. For å estimere antall kvinner med førstegangsregistrering av endometriosekoder, ekskluderte vi alle med denne diagnosen i Norsk pasientregister frem til 2010. Deretter beregnet vi antall kvinner med sin første registrering fra 2011 og utover per 100 000 kvinner i alderen 15–49 år. Alle analyser ble gjort ved bruk av Stata, versjon 17 (StataCorp, Texas).
Etikk
Regional etisk komité har godkjent dette prosjektet (REK 2014/404), og det er gjennomført en personvernkonsekvensvurdering. Alle dataene i forskningsprosjektet ble oppbevart ved Tjenester for sensitive data (TSD) ved Universitetet i Oslo.
Resultater
Det var totalt 1 910 661 kvinner mellom 15 og 49 år registrert i Folkeregisteret i løpet av studieperioden. Blant disse var 27 773 (1,5 %) registrert med endometriose og 5 432 (0,3 %) med adenomyose i spesialisthelsetjenesten minst én gang. Begge tilstandene var registrert hos 3 029 kvinner (0,2 %).
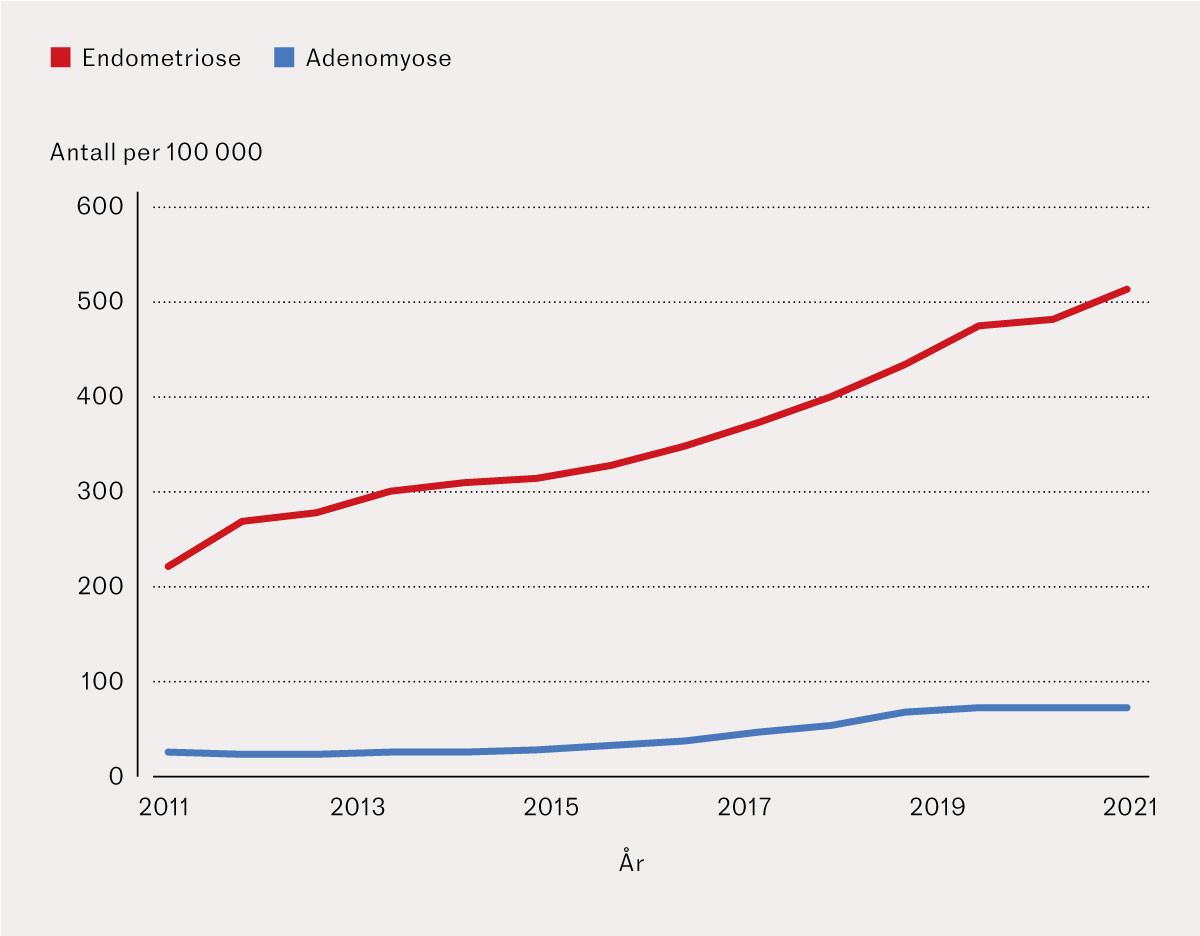
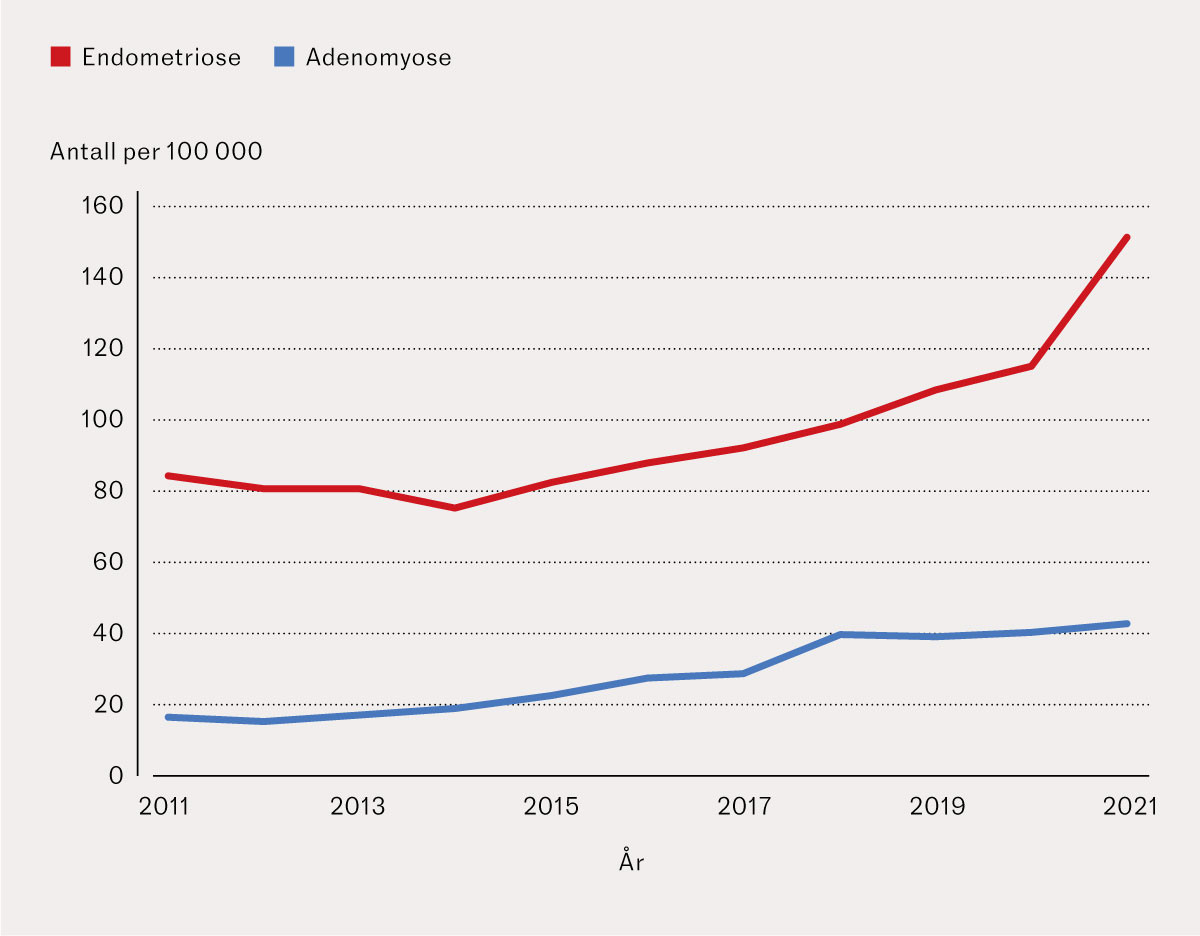
Raten av kvinner registrert med endometriose økte fra 222 per 100 000 i 2008 til 513 per 100 000 i 2021, mens raten av kvinner registrert med adenomyose økte fra 25 til 72 per 100 000. I figur 1 vises raten av kvinner registrert i spesialisthelsetjenesten med disse tilstandene for hvert kalenderår, der kvinner kan bidra med én enkelt registrering hvert kalenderår. Median antall registeringer per kvinne med minst én av tilstandene var 2 (interkvartilbredde: 1–5 registreringer) i løpet av hele studieperioden. Raten for antatt første registrering av endometriose økte fra 85 til 152 per 100 000 mellom 2011 og 2021, mens raten for adenomyose økte fra 17 til 42 per 100 000 (figur 2).
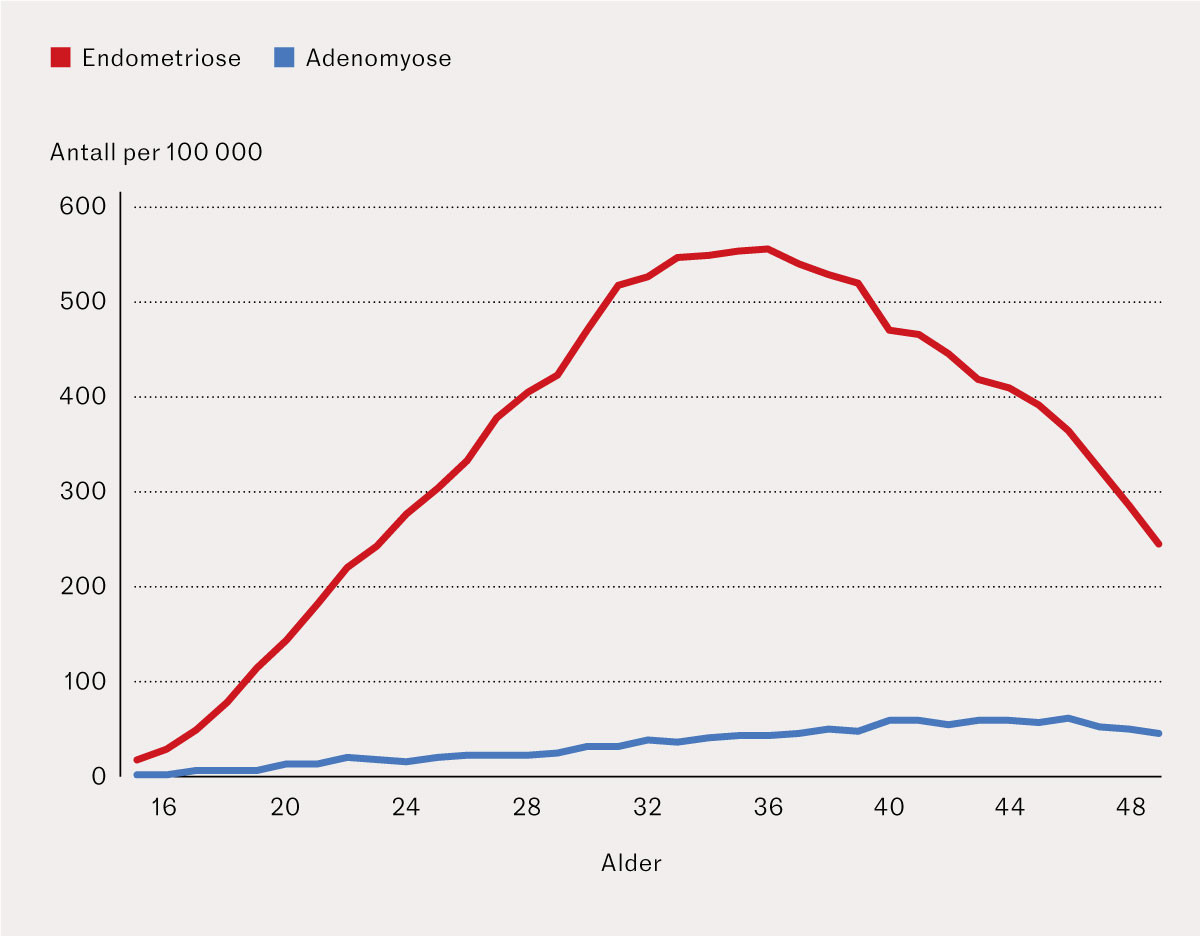
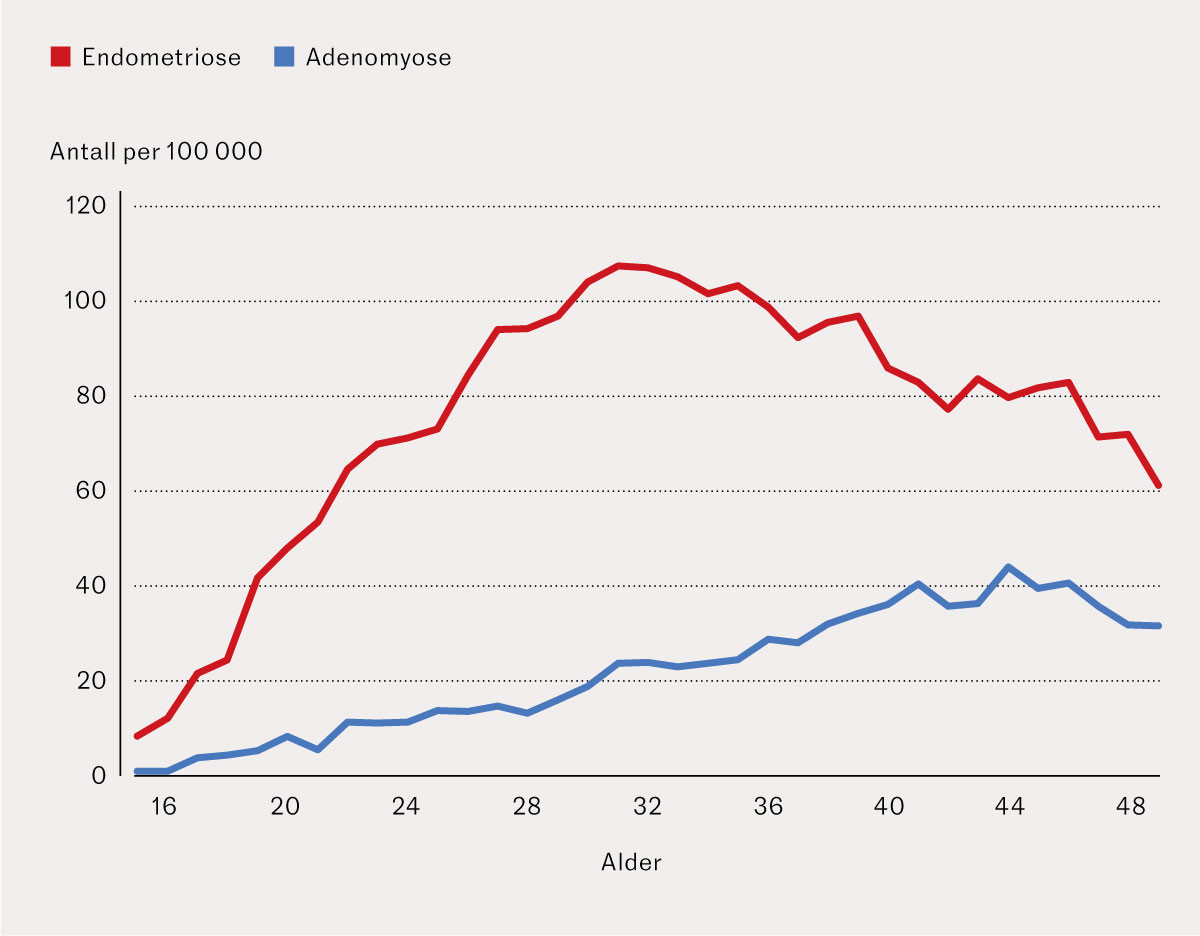
Gjennomsnittsalderen for registreringene var 34 år (standardavvik: 7) for endometriose og 37 år (standardavvik: 8) for adenomyose. Figur 3 viser raten for hver aldersgruppe for begge tilstandene. Toppen i registreringene var tidligere for endometriose enn for adenomyose, henholdsvis ved 36 og 44 års alder. Raten for antatt første registrering av tilstandene (der kun kvinner med sin første registrering etter 2011 ble inkludert) var høyest for kvinner på 32 år (107 per 100 000) for endometriose og 44 år (44 per 100 000) for adenomyose (figur 4).
Totalt i perioden var det 194 813 kvinner i alderen 15–49 år som hadde minst én registrering med helseplager relatert til endometriose og adenomyose (dysmenore, dyspareuni og menoragi) i primærhelsetjenesten og 174 165 med minst én slik registrering i spesialisthelsetjenesten. Tabell 1 viser forekomsten av de tre symptomene hos kvinner med endometriose eller adenomyose. Det var en høyere forekomst av alle de relaterte helseplagene registrert i både primær- og spesialisthelsetjenesten blant kvinner med endometriose eller adenomyose enn hos kvinner som ikke var registrert med disse tilstandene (tabell 1). For eksempel var andelen med dysmenoré registrert i primærhelsetjenesten 21 % blant de med endometriose, 22 % blant de med adenomyose, mens den var 4,5 % blant kvinner uten disse tilstandene registrert i spesialisthelsetjenesten. 12 % av kvinner med endometriose var registrert med menoragi i primærhelsetjenesten, mens det var 19 % blant de med adenomyose og kun 5 % blant de uten disse tilstandene. Kvinner registrert med både endometriose og adenomyose hadde enda høyere frekvens av relaterte helseplager i primærhelsetjenesten. Lignende tall ble observert for symptomer i spesialisthelsetjenesten.
Tabell 1
Antall kvinner mellom 15 og 49 år registrert i spesialisthelsetjenesten (registreringer i Norsk pasientregister (NPR)) med diagnosene endometriose og adenomyose med sentrale symptomer registrert i primærhelsetjenesten (registreringer i databasen for kontroll og utbetaling av helserefusjoner (KUHR)) i perioden 1.1.2008–31.12.2021.
| Sektor | Symptom | Endometriose | Adenomyose | Endometriose og adenomyose | Ingen endometriose eller adenomyose |
|---|---|---|---|---|---|
| Primærhelsetjenesten | Dysmenoré | 5 715 (20,6) | 1 202 (22,1) | 784 (25,9) | 83 686 (4,5) |
| Dyspareuni | 1 277 (4,6) | 254 (4,7) | 157 (5,2) | 2 461 (0,1) | |
| Menoragi | 3 387 (12,2) | 1 048 (19,3) | 484 (16,0) | 90 918 (4,8) | |
| Spesialisthelsetjenesten | Dysmenoré | 7 062 (25,4) | 1 785 (32,9) | 1 271 (42,0) | 34 080 (1,8) |
| Dyspareuni | 2 377 (8,6) | 560 (10,3) | 372 (12,3) | 29 226 (1,6) | |
| Menoragi | 5 362 (19,3) | 2 045 (37,6) | 1 030 (34,0) | 112 739 (6,0) |
Diskusjon
Vi fant at 1,5 % av kvinner mellom 15 og 49 år i Norge var registrert med endometriose i spesialisthelsetjenesten i perioden 1.1.2008 til 31.12.2021. For adenomyose var forekomsten 0,3 %, mens 0,2 % var registrert med begge tilstandene. Raten for registreringer av endometriose og adenomyose økte i Norge mellom 2008 og 2021. Det er mulig at en økt oppmerksomhet i media både rundt endometriose og adenomyose har bidratt til dette, noe som kan ha medført at flere kvinner kan ha oppsøkt helsevesenet for utredning. Kvinner som ble diagnostisert før 2008, og som ikke har nye registreringer etter 2008, er ikke talt med som diagnostiserte i vår studie. Dette gjør det vanskelig med direkte sammenligninger med estimater presentert fra tidligere studier.
I fortolkningen av resultatene er det viktig å ta med i betraktningen at det er ulike årsaker til at noen kvinner får en registrering i spesialisthelsetjenesten, og andre ikke. Registreringen kan være første kontakt i forbindelse med at kvinner skal utredes, diagnostiseres og muligens behandles for plager relatert til symptomer på endometriose og/eller adenomyose. Videre kan det være at de først blir diagnostisert etter at de har hatt problemer med å bli gravide, ettersom forekomsten av infertilitet er høy blant disse kvinnene. Ved nærmere undersøkelser finner man at endometriose og/eller adenomyose kanskje har bidratt til fruktbarhetsproblemene (4, 5). Dette samsvarer godt med at det var en topp for registreringene når kvinnene var 34 år for endometriose og 37 år for adenomyose. Det er mange kvinner i slutten av trettiårene som oppsøker hjelp for fruktbarhetsproblemer og vurderer bruk av assistert befruktning. Dette kan øke antallet som blir diagnostisert med endometriose eller adenomyose i denne aldersgruppen. Det er også mulig at tilstandene først identifiseres ved laparoskopi eller hysterektomi som blir gjennomført av andre årsaker, uten at man nødvendigvis mistenker at kvinnen har endometriose eller adenomyose, som ved behandling av kreft eller andre tilstander (19–21). Vi vet ikke om diagnosene er stilt på bakgrunn av laparoskopi og histologi, på billeddiagnostikk eller på symptomer, eller eventuelt etter utelukkelse av andre forklaringer.
Vi har presentert antall og andel kvinner med registreringer av symptomer relatert til endometriose og adenomyose i primærhelsetjenesten (2, 22). Gode populasjonsbaserte estimater på forekomsten av de symptomene vi studerte, foreligger ikke. Noen studier beskriver menstruasjonsforstyrrelser blant ungdommer, idrettsutøvere eller kvinner som nærmer seg menopause spesifikt, og disse er videre oppsummert i metaanalyser (23–25). Vi fant at andelen registrert med de ulike symptomene var to til fire ganger høyere blant kvinner med endometriose eller adenomyose sammenlignet med de uten, og at forekomsten av menoragi var høyere blant kvinner med adenomyose enn blant de med endometriose.
Styrker og begrensninger
Denne studien er den første som beskriver pasientkontakter i spesialisthelsetjenesten i Norge knyttet til endometriose og adenomyose. De populasjonsbaserte dataene fra de sentrale helseregistrene i Norge gir oss en unik mulighet til å inkludere informasjon fra hele den norske befolkningen. En svakhet ved bruk av registrene er at de ikke har informasjon fra kvinner som ble diagnostisert før registrene ble etablert med individdata. Dette gjelder antakelig i større grad kvinner som allerede var 35 år og eldre i 2008. Særlig kvinner som ble diagnostisert før 2008, og som ikke har hatt registreringer eller kontakt med spesialisthelsetjenesten for disse sykdommene i løpet av studieperioden, fanges ikke opp. Det er derfor ikke mulig å beregne livtidsforekomst blant kvinner i dette datamaterialet.
Det var en sterk økning av antall registrerte diagnoser fra 2011 til 2021. Det er utfordrende å estimere insidens av endometriose, i og med at Norsk pasientregister ikke inneholder individdata med diagnoser før 2008 og at kvinner diagnostisert før 2008 kanskje ikke har hatt ny registering etter 2008. I tillegg til at diagnosen er utfordrende å stille, har oppmerksomheten rundt tilstandene også vært stigende. En økning i diagnosesettingen gjenspeiler derfor antakelig ikke en reell økning i forekomst av tilstanden, og bør derfor ikke tolkes som en økning i insidens av selve tilstandene. Det påpekes videre at å estimere insidens av endometriose og adenomyose er spesielt utfordrende på grunn av den lange tiden fra symptomene oppstår til en diagnose blir satt, i tillegg til utviklingen som har vært innen både diagnostikk og behandling av disse tilstandene. Estimatene vi presenterer må derfor tolkes i lys av dette. Til tross for økt bevissthet rundt tilstandene, er det fortsatt uvisst hvor stor grad av underdiagnostisering vi har i Norge, særlig på grunn av det dårlige samsvaret mellom opplevde helseplager og objektive funn. Dette hadde vært interessant å avklare i mindre populasjonsbaserte studier av et tilfeldig utvalg av kvinner, noe som også kan bli mer relevant å gjøre i større skala etter hvert som diagnostikken for disse sykdommene dreies i retning av mindre invasive metoder. Det er trolig en variasjon i kvaliteten på registreringene i registrene, spesielt angående symptomkodene i primærhelsetjenesten, ettersom registreringen av disse kodene i stor grad er opp til hver behandlers erfaring og skjønn.
Konklusjon
Ved bruk av Norsk pasientregister har vi vist at rundt 2 % av kvinner mellom 15 og 49 år var registrert med endometriose eller adenomyose i spesialisthelsetjenesten mellom 2008 og 2021. Dette er antakeligvis en underestimering, ettersom kvinner i de eldre aldersgruppene kan ha fått diagnosen før pasientregisteret ble opprettet. I tillegg antas det å være en generell underdiagnostisering. Det var en klar økning i antall kvinner registrert i spesialisthelsetjenesten med disse to tilstandene i løpet av studieperioden. I tillegg til en mulig reell økning i forekomst, kan våre funn gjenspeile en økt bevissthet rundt disse helsetilstandene i befolkningen. Dette kan være relatert til økt oppmerksomhet om dem i media, bedre diagnostikk med MR og ultralyd, endrede prinsipper for diagnostisering, nye medikamenter og bedre kirurgiske behandlingstilbud.
Studien er finansiert av Norges forskningsråd (prosjektnumre 262700, 351058 og 320656).
Artikkelen er fagfellevurdert.
- 1.
As-Sanie S, Mackenzie SC, Morrison L et al. Endometriosis: A Review. JAMA 2025; 334: 64–78. [PubMed][CrossRef]
- 2.
Upson K, Missmer SA. Epidemiology of Adenomyosis. Semin Reprod Med 2020; 38: 89–107. [PubMed][CrossRef]
- 3.
Donnez J, Stratopoulou CA, Dolmans MM. Endometriosis and adenomyosis: Similarities and differences. Best Pract Res Clin Obstet Gynaecol 2024; 92: 102432. [PubMed][CrossRef]
- 4.
Mishra I, Melo P, Easter C et al. Prevalence of adenomyosis in women with subfertility: systematic review and meta-analysis. Ultrasound Obstet Gynecol 2023; 62: 23–41. [PubMed][CrossRef]
- 5.
Namazi M, Behboodi Moghadam Z, Zareiyan A et al. Impact of endometriosis on reproductive health: an integrative review. J Obstet Gynaecol 2021; 41: 1183–91. [PubMed][CrossRef]
- 6.
Buck Louis GM, Hediger ML, Peterson CM et al. Incidence of endometriosis by study population and diagnostic method: the ENDO study. Fertil Steril 2011; 96: 360–5. [PubMed][CrossRef]
- 7.
Flores I, Abreu S, Abac S et al. Self-reported prevalence of endometriosis and its symptoms among Puerto Rican women. Int J Gynaecol Obstet 2008; 100: 257–61. [PubMed][CrossRef]
- 8.
Moen MH, Schei B. Epidemiology of endometriosis in a Norwegian county. Acta Obstet Gynecol Scand 1997; 76: 559–62. [PubMed][CrossRef]
- 9.
Strathy JH, Molgaard CA, Coulam CB et al. Endometriosis and infertility: a laparoscopic study of endometriosis among fertile and infertile women. Fertil Steril 1982; 38: 667–72. [PubMed][CrossRef]
- 10.
Duignan NM, Jordan JA, Coughlan BM et al. One thousand consecutive cases of diagnostic laparoscopy. J Obstet Gynaecol Br Commonw 1972; 79: 1016–24. [PubMed][CrossRef]
- 11.
Hasson HM. Incidence of endometriosis in diagnostic laparoscopy. J Reprod Med 1976; 16: 135–8. [PubMed]
- 12.
Kleppinger RK. One thousand laparoscopies at a community hospital. J Reprod Med 1974; 13: 13–20. [PubMed]
- 13.
Liston WA, Bradford WP, Downie J et al. Laparoscopy in a general gynecologic unit. Am J Obstet Gynecol 1972; 113: 672–7. [PubMed][CrossRef]
- 14.
Meuleman C, Vandenabeele B, Fieuws S et al. High prevalence of endometriosis in infertile women with normal ovulation and normospermic partners. Fertil Steril 2009; 92: 68–74. [PubMed][CrossRef]
- 15.
Naftalin J, Hoo W, Nunes N et al. Association between ultrasound features of adenomyosis and severity of menstrual pain. Ultrasound Obstet Gynecol 2016; 47: 779–83. [PubMed][CrossRef]
- 16.
Naftalin J, Hoo W, Pateman K et al. How common is adenomyosis? A prospective study of prevalence using transvaginal ultrasound in a gynaecology clinic. Hum Reprod 2012; 27: 3432–9. [PubMed][CrossRef]
- 17.
Pinzauti S, Lazzeri L, Tosti C et al. Transvaginal sonographic features of diffuse adenomyosis in 18-30-year-old nulligravid women without endometriosis: association with symptoms. Ultrasound Obstet Gynecol 2015; 46: 730–6. [PubMed][CrossRef]
- 18.
Senter for klinisk dokumentasjon og evaluering. Kirurgiske inngrep for endometriose. https://analyser.skde.no/no/analyse/endometriose/ Lest 28.2.2025.
- 19.
Kvaskoff M, Mahamat-Saleh Y, Farland LV et al. Endometriosis and cancer: a systematic review and meta-analysis. Hum Reprod Update 2021; 27: 393–420. [PubMed][CrossRef]
- 20.
Li J, Liu R, Tang S et al. Impact of endometriosis on risk of ovarian, endometrial and cervical cancers: a meta-analysis. Arch Gynecol Obstet 2019; 299: 35–46. [PubMed][CrossRef]
- 21.
Yuan H, Zhang S. Malignant transformation of adenomyosis: literature review and meta-analysis. Arch Gynecol Obstet 2019; 299: 47–53. [PubMed][CrossRef]
- 22.
Zondervan KT, Becker CM, Missmer SA. Endometriosis. N Engl J Med 2020; 382: 1244–56. [PubMed][CrossRef]
- 23.
Monteleone P, Mascagni G, Giannini A et al. Symptoms of menopause - global prevalence, physiology and implications. Nat Rev Endocrinol 2018; 14: 199–215. [PubMed][CrossRef]
- 24.
Pouraliroudbaneh S, Marino J, Riggs E et al. Heavy menstrual bleeding and dysmenorrhea in adolescents: A systematic review of self-management strategies, quality of life, and unmet needs. Int J Gynaecol Obstet 2024; 167: 16–41. [PubMed][CrossRef]
- 25.
Taim BC, Ó Catháin C, Renard M et al. The Prevalence of Menstrual Cycle Disorders and Menstrual Cycle-Related Symptoms in Female Athletes: A Systematic Literature Review. Sports Med 2023; 53: 1963–84. [PubMed][CrossRef]