En mann ble flere ganger innlagt med bevissthetstap ledsaget av ufrivillige bevegelser. I forvirringstilstanden som fulgte hadde han periodevise syns- og hørselshallusinasjoner. Flere ganger ble tilstanden forklart av rusmiddelbruk, men etter hvert mistenkte man en sjelden sykdom, som det finnes effektiv behandling mot.
Da samboeren til en tidligere frisk mann i 20-årene en dag kom hjem, kjente hun en intens og ubehagelig lukt. Hun fulgte spor av oppkast inn på soverommet og fant samboeren ukontaktbar, urolig og tilgriset i oppkast og urin på gulvet.
Da ambulansen kom, fikk de ikke kontakt med ham (skår 6 på Glasgow Coma Scale (GCS)). Han hadde store, ufrivillige armbevegelser, som gikk over da han ble intubert og sedert på stedet. Ved ankomst i akuttmottaket var han afebril, hadde puls på 60 slag/min og var hypertensiv med blodtrykk på 240/100 mm Hg. Øvrig klinisk undersøkelse viste normale funn.
Oppkast, hypertensjon og bevisstløshet krever en rask avklaring av tilstander som gir forhøyet intrakranialt trykk eller på annen måte påvirker hjernestammen. Samtidig må muligheten for intoksikasjon og metabolske årsaker undersøkes. Bevisstløshet med påfølgende forvirring kan ses etter generaliserte tonisk-kloniske anfall og fordrer tilsvarende utredning av utløsende årsaker (1).
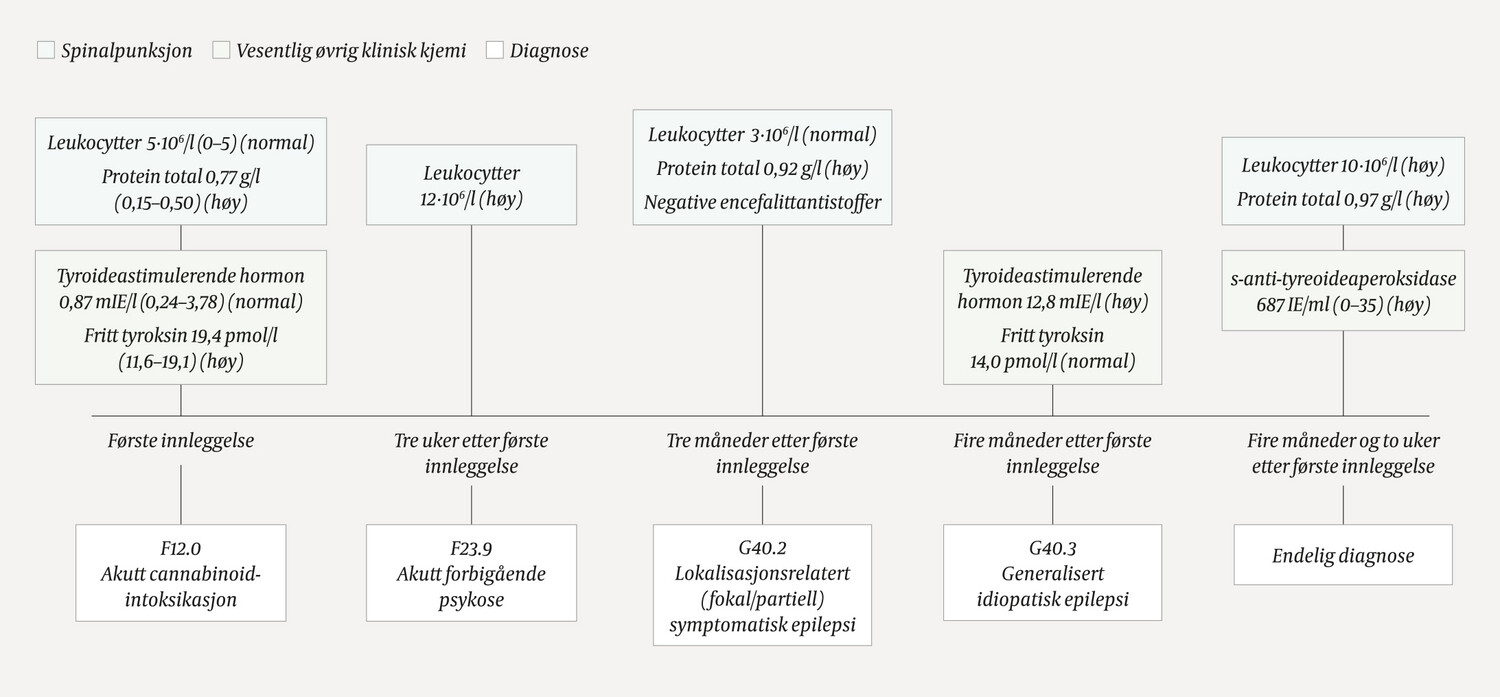
Arteriell blodgass viste pH 7,32 (7,38–7,46), pCO2 5,9 (4,3–6,0 kPa), pO2 56,6 (11,0–14,4 kPa) og laktat 2,2 (0,5–2,2 mmol/l). Cerebral CT med arteriografi og cerebral MR viste normale funn. Blodprøver viste forhøyede leukocytter på 16,9 · 109/l (4,1–9,8 · 109/l) og kreatinkinase 483 U/l (50–400 U/l)), mens hemoglobin, trombocytter, C-reaktivt protein, nyre- og leververdier var normale. I spinalvæsken var totalprotein lett forhøyet, 0,77 g/l (0,15–0,50 g/l), men celletallet var normalt. Se figur 1 for kronologisk oversikt over prøvesvar.
Påfølgende dag ble pasienten vekket og ekstubert på intensivavdelingen og deretter overført til sengepost. Han kunne da svare på spørsmål, men hadde lang latenstid. Han var orientert for sted og situasjon, men ikke for tid. Det fremkom at pasienten hadde røykt cannabis i åtte år og også hadde røykt like i forkant av innleggelsen.
Tre dager etter innkomst viste EEG generaliserte, uspesifikke forstyrrelser mest uttalt frontotemporalt, men ingen epileptiform aktivitet. Fritt tyroksin var lett forhøyet på 19,4 pmol/l (11,6–19,1 pmol/l), men nivået av tyreoideastimulerende hormon var normalt. Urinprøve var positiv for tetrahydrocannabinol (THC).
Samme dag ble pasienten oppfattet som oppegående og kjekk og utskrevet med diagnosen akutt cannabinoidintoksikasjon. Poliklinisk EEG ble planlagt.
De ufrivillige bevegelsene ble observert av nevrolog og ble ikke tolket som epileptiske anfall. Cannabinoidintoksikasjoner krever sjelden innleggelse i sykehus, men ved alvorlige tilfeller kan brukeren utvikle sterk angst, psykose og påvirkning av sirkulasjonen (2).
Tre uker etter første innleggelse begynte pasienten brått å snakke uforståelig og prøvde å kle på seg sengetøyet. I akuttmottaket var han lyssky, agitert og hadde syns- og hørselshallusinasjoner. Han ble sendt til psykiatrisk akuttpost grunnet mistanke om cannabisutløst psykose. Vaktlege på psykiatrisk avdeling vurderte at den akutte debuten av et fluktuerende symptombilde med desorientering og multimodale hallusinasjoner ikke var typisk for en psykoselidelse. Han ble derfor sendt tilbake til medisinsk avdeling.
Ramme 1 viser kliniske karakteristika som bør øke mistanken om at psykotiske symptomer har en organisk årsak.
Atypisk presentasjon
Høy debutalder hos tidligere frisk pasient
Akutt debut
Alvorlig desorientering og/eller forvirring
Katatoni
Tilstedeværelse av synshallusinasjoner eller multimodale hallusinasjoner
Symptomfluktuasjon
Tilbake på medisinsk avdeling ble blod og spinalvæske sikret i lett propofolnarkose. Det var lett forhøyet leukocyttall, 12 · 106/l (< 5 · 106/l), i spinalvæsken. Urinen var fortsatt positiv for tetrahydrocannabinol. Øvrige undersøkelser viste normale funn. Neste dag var han i mye bedre form, men husket ingenting fra de foregående dagene.
På utskrivningsdagen samarbeidet han godt og var ikke lenger urolig. Han benektet inntak av rusmidler siden forrige innleggelse. Akutt forbigående psykose ble satt som diagnose, og man planla poliklinisk EEG.
Pleocytose i spinalvæsken taler for at det foreligger en nevroinflammatorisk tilstand, og det er viktig å utelukke infeksiøse og autoimmune encefalitter. På dette tidspunktet testet man ikke for autoimmun encefalitt (antinevronale antistoffer). Dette henger trolig sammen med pasientens raske tilfriskning.
Tre måneder etter første innleggelse ble pasienten på ny funnet bevisstløs, denne gangen med en sykkel over seg. Da ambulansen ankom, var han motorisk urolig og hadde surklete respirasjon. Ved innkomst til sykehus skåret han 7 på Glasgow Coma Scale, og det var normale funn på CT for multitraume, orienterende blodprøver og blodgass.
Vakthavende nevrolog undersøkte pasienten. Pasienten var ikke kontaktbar og hadde ufrivillige bevegelser, striatal tå og tydelig bilateral ekstensorrespons ved plantarrefleks (se video). Ved de to tidligere innleggelsene var plantarrefleksen nedadvendt. Det var ingen lateraliserende funn og intakte hjernestammereflekser.
Pasienten hadde bilaterale og aksiale hyperkinetiske bevegelser med ballistisk preg i overekstremitetene (se video). Lignende bevegelser var også beskrevet ved første innleggelse. Episodevise anfall med bevissthetstap gir gjerne mistanke om epileptisk årsak, mens de hyperkinetiske bevegelsene peker mot en bevegelsesforstyrrelse. Bevegelsesforstyrrelser ledsaget av endret bevissthet kan ses ved en lang rekke toksisk-metabolske encefalopatier (4). Hypoglykemiutløste episoder (5) og gjentatte toksiske eksponeringer er eksempler på årsaker til en episodevis presentasjon.
Det rådet tvil om hvordan man skulle tolke situasjonen og man valgte å behandle tilstanden som ikke-konvulsiv status epilepticus. Intravenøs bolus med fosfenytoin 1 200 mg ga ingen effekt, men de ufrivillige bevegelsene avtok etter intravenøs bolus med levetiracetam 3 000 mg. Noen timer etter innkomst satt pasienten i senga mens han beveget seg fra side til side uten å gi kontakt. EEG viste moderate til uttalte generaliserte uspesifikke forstyrrelser. Dagen etter var han kontaktbar, men forvirret.
Ikke-konvulsiv status epilepticus er langvarige epileptiske anfall uten fremtredende kramper (6). Tilstanden har et vidt spekter av kliniske presentasjoner, og for sikker diagnostikk er det nødvendig å ta EEG under anfallet (7). Der det er tvil om EEG-tolkningen, kan et behandlingsforsøk med intravenøst antiepileptikum være nødvendig. En rekke tilstander kan ligne ikke-konvulsiv status epilepticus, herunder toksiske og metabolske encefalopatier (f.eks. ved rusmiddelbruk) (6).
For å utelukke at de tilbakevendende anfallene skyldtes intoksikasjoner, ble det utført en utvidet screening med QTOF-analyse. Funnene talte mot rusmiddelinntak den siste tiden.
Pårørende fortalte at pasienten hadde vært påfallende forvirret i etterkant av de tidligere innleggelsene. De opplevde at sykehuset hadde et overdrevent fokus på rusmiddelbruk og var bekymret for pasienten. Antinevronale antistoffer var negative i serum og spinalvæske. Pasienten ble utskrevet med uendret dose levetiracetam 750 mg × 2 per os og planlagt kontroll ved nevrologisk poliklinikk.
På dette tidspunktet tolket man pasientens tilstand som tilbakevendende epileptiske anfall, uten at man hadde funnet noen utløsende årsak.
Fire måneder etter første innleggelse falt pasienten om i et krampeanfall av ca. 30 sekunders varighet. Da ambulansen kom, hadde han åpne øyne, men ga ikke kontakt (GCS-skår 7). I mottagelsen var han selvpustende, men bevisstløs og hadde langsomme, vridende bevegelser i alle ekstremiteter. Det ble gitt diazepam 2,5 mg × 3 intravenøst, med forbigående effekt. Etter normale funn på cerebral CT ble han overført til nevrologisk intensivavdeling. Der kastet han opp gjentatte ganger og fikk et forbigående, kortvarig metningsfall. Han fikk diazepam 2,5 mg intravenøst og intravenøs bolus med valproat på 2 700 mg, etterfulgt av infusjon på 100 mg/t. I løpet av natten var han motorisk urolig og fikk flere ganger diazepam 2,5–5 mg intravenøst, med noe effekt.
Ved visitten påfølgende dag tok han noen instrukser, men svarte ikke på tiltale. Etter hvert forsøkte han å krabbe ut av sengen. Nevrolog mistenkte epileptisk anfall med postiktal forvirring.
Neste dag var han våken og orientert. Han beskrev hodepine, svimmelhet og amnesi for dagene på sykehuset. EEG viste uspesifikke forstyrrelser mest uttalt frontotemporalt. Tyreoideastimulerende hormon var for første gang i forløpet forhøyet på 12,8 mIE/l (0,24–3,78 mIE/l).
Pasienten fikk diagnosekoden generalisert idiopatisk epilepsi og ble utskrevet med levetiracetam i tablettform 1 000 mg × 2 og kontroll ved nevrologisk poliklinikk.
Fire måneder og to uker etter første innleggelse begynte pasienten å le høylytt i et selskap, tilsynelatende av noe som ble sagt. Han fortsatte imidlertid å le hikstende og anstrengt inntil han stivnet til og mistet bevisstheten. I mottagelsen var han ikke kontaktbar (GCS-skår 6), hadde blikkdeviasjon mot høyre og episoder med ufrivillige bevegelser i armene. Plantarrefleksen var nedadvendt. Det ble gitt intravenøs bolus med valproat på 2 700 mg, etterfulgt av infusjon på 100 mg/t. På nevrologisk intensivavdeling kastet han opp og fikk snorkende respirasjon med metningsfall til 70–80 %. På dette tidspunktet var plantarrefleksen oppadvendt. Pasienten ble sedert og intubert.
Påfølgende dag ble han ekstubert. Han var svært forvirret, hørte skyting og eksplosjoner utenfor sykehuset og trodde det var krig. Han stirret på maleriet av en blomst på rommet sitt og beskrev at blomsten fikk nye former og farger hver gang han så på maleriet. Symptomene fluktuerte fra time til time. Opplevelsene var svært ubehagelige for pasienten, men i gode perioder hadde han innsikt i at de ikke var virkelige.
Antistoff mot tyreoideaperoksidase (anti-TPO) ble for første gang undersøkt og viste seg å være forhøyet i serum, 687 IE/ml (0–35 IE/ml). Spinalvæsken viste lett forhøyet leukocyttall på 10 · 106/l (< 5 · 106/l) og totalprotein 0,97 g/l (0,15–0,50 g/l) samt tilstedeværelse av anti-TPO.
Det ble mistenkt steroidresponsiv encefalopati assosiert med autoimmun tyreoiditt. Pasienten fikk metylprednisolon 1 000 mg × 1 daglig intravenøst i fem dager. Han så ut til å være i bedring under behandlingen, rapporterte ingen hallusinasjoner og ble etter hvert oppfattet å være i sin tilnærmet habituelle tilstand. Han ble utskrevet med levetiracetam 1 000 mg × 2 og valproat 600 mg × 2, begge i tablettform.
Steroidresponsiv encefalopati assosiert med autoimmun tyreoiditt (Hashimotos encefalopati) er en sjelden og omdiskuterte tilstand (8, 9). Den ble mistenkt på bakgrunn av tilbakevendende nevropsykiatriske symptomer, subklinisk tyreoideasykdom, positiv anti-TPO og mangel på en annen god forklaring på symptomene. Anti-TPO er til stede i serum hos 10 % av normalbefolkningen (10). I mangel av en spesifikk diagnostisk test foreslo en ekspertgruppe i 2016 kriterier for tilstanden (ramme 2).
-
Encefalopati med krampeanfall, myoklonus, hallusinasjoner eller slaglignende episoder
-
Subklinisk eller mild tyreoideasykdom (oftest hypotyroidisme)
-
MR av hjernen viser normale funn eller uspesifikke forandringer
-
Antistoffer mot tyroidea (TPO, tyreoglobulin) er til stede
-
Fravær av veldefinerte antinevronale antistoffer i serum og spinalvæske
-
Eksklusjon av andre årsaker (foreslått eksklusjonsliste finnes i appendiks hos Graus og medarbeidere (11))
Seks måneder etter første innleggelse fant samboer pasienten på ny med redusert bevissthet. Han hadde i forkant beskrevet at han ikke kunne se noe og at han gikk inn i ting. I mottagelsen hadde han kjente bevegelser i armene mens han vred hodet frem og tilbake. Senere fikk han en rytmisk rugging av venstre ekstremitet ledsaget av blikkdeviasjon oppad mot høyre. Han fikk diazepam 10 mg intravenøst og ble overført til nevrologisk intensivavdeling.
På mistanke om steroidresponsiv encefalopati assosiert med autoimmun tyreoiditt ble det startet behandling med metylprednisolon 1 000 mg intravenøst i fem dager. Etter rask bedring ble han utskrevet med tabletter med levetiracetam 1 000 mg × 2, valproat 600 mg × 2 og prednisolon 60 mg × 1 med nedtrapping over fire uker.
Det foreligger per i dag ingen studier der man har undersøkt optimal varighet av steroidbehandling ved steroidresponsiv encefalopati assosiert med autoimmun tyreoiditt.
En uke etter at prednisolonkuren var avsluttet, begynte pasienten plutselig å lete etter ord. Han utviklet så et krampeanfall hvor hodet vendte mot venstre og kroppen ble stiv og ekstendert. Det var nå gått syv måneder og en uke siden første innleggelse. Pårørende beskrev et redusert funksjonsnivå de siste månedene. De anga en klar bedring etter oppstart av steroider, og mer hodepine, skjelvinger og «næranfall» etter seponering. Etter å ha vært innlagt på nytt i en uke ble han utskrevet med tablettene levetiracetam 1 000 mg × 2, valproat 600 mg × 2 og prednisolon 30 mg × 1.
Prednisolon ble sakte trappet ned og seponert et år etter forrige anfall. 18 måneder etter seponeringen er pasienten fremdeles anfallsfri. Han er i full jobb og beskriver en gradvis gjenvinning av tidligere funksjonsnivå. Han får fremdeles forskrevet levetiracetam 1 000 mg × 2 med plan om nedtrapping og seponering.
Diskusjon
Kasuistikken illustrerer hvordan hjerneorganiske sykdomsprosesser kan frembringe et bredt spekter av nevropsykiatriske symptomer. God diagnostikk er avgjørende for å kunne gi målrettet behandling. Hos denne pasienten var det tidlig i forløpet mistanke om at tilstanden skyldtes alvorlig rusmiddelbruk eller en psykoselidelse.
Hvorvidt psykotiske symptomer har en organisk årsak eller ikke, kan være vanskelig å vurdere (ramme 1). Listen over organiske årsaker til psykotiske symptomer er lang og inneholder blant annet intoksikasjoner, infeksjoner, vitaminmangler, epilepsier samt autoimmune og metabolske sykdommer (3). Ved klinisk mistanke om en organisk årsak bør det i tillegg til en grundig anamnese og somatisk undersøkelse gjennomføres EEG, cerebral MR og spinalpunksjon.
Hos denne pasienten talte en brå symptomdebut, multimodale hallusinasjoner, epileptiske anfall, patologiske EEG-funn og etterhvert nevrologiske funn og pleocytose i spinalvæsken for at det forelå en organisk årsak. Pleocytose kan sees ved ikke-infeksiøs status epilepticus (12), men sammenholdt med den manglende effekten av antiepileptika taler funnet for en inflammatorisk årsak. Fravær av infeksjon og malignitet gjorde autoimmun encefalitt til aktuell differensialdiagnose.
Ved autoimmune encefalitter binder antistoffer seg til nevrotransmitterreseptorer eller ionekanaler på nevronet (13). Konsekvensen er inflammasjon eller endret funksjon av målproteinet. Pasientene har oftest subakutt debuterende alvorlige nevropsykiatriske symptomer som etter hvert utvikler seg til kramper, ufrivillige bevegelser og autonome forstyrrelser. For å bekrefte diagnosen tester man for spesifikke antinevronale antistoffer i serum og spinalvæske.
Hos en betydelig andel av pasientene lar imidlertid ikke spesifikke antistoffer seg påvise (13, 14). Ved sterk klinisk mistanke om autoimmun encefalitt er det derfor aktuelt å forsøke immunmodulerende behandling også ved negative antistoffprøver, under forutsetning av at infeksjoner og malignitet er utelukket (11).
Steroidresponsiv encefalopati assosiert med autoimmun tyreoiditt antas å ha en autoimmun etiologi. I likhet med autoimmune encefalitter har tilstanden god respons på immunmodulerende behandling, men som begrepet encefalopati indikerer, er de inflammatoriske endringene i hjernen ofte mer begrenset.
I Tidsskriftet er tilstanden tidligere beskrevet hos en kvinne i 60-årene med episodisk forvirring, afasi og myoklonier (15). Selv om pasientene i de to kasuistikkene har ulike symptomer og sykdomsforløp, fyller begge de foreslåtte diagnostiske kriteriene for diagnosen (11). Fravær av anfall under behandlingsperiodene med steroider understøtter diagnosen.
Kasuistikken illustrerer utfordringer klinikeren kan møte i utredningen av pasienter med komplekst nevropsykiatrisk symptombilde. Den tydeliggjør viktigheten av å være grundig og nysgjerrig i tilnærmingen til pasienter med psykotiske symptomer – særlig når bildet er atypisk for psykiatriske lidelser.
Pasienten har gitt samtykke til at artikkelen og video blir publisert.
Artikkelen er fagfellevurdert.
- 1.
Realfsen MS, Bø SMH, Lossius MI et al. Førstegangs generalisert tonisk-klonisk krampeanfall. Tidsskr Nor Legeforen 2015; 135: 1256–8. [PubMed][CrossRef]
- 2.
Turner AR, Agrawal S. Marijuana toxicity. StatPearls. Treasure Island, FL: StatPearls Publishing LLC, 2018.
- 3.
Keshavan MS, Kaneko Y. Secondary psychoses: an update. World Psychiatry 2013; 12: 4–15. [PubMed][CrossRef]
- 4.
Barton B, Zauber SE, Goetz CG. Movement disorders caused by medical disease. Semin Neurol 2009; 29: 97–110. [PubMed][CrossRef]
- 5.
Gupta M, Batra A, Hirve M et al. Paroxysmal dystonic choreoathetosis with symptomatic seizures secondary to hypoglycemia caused by insulinoma. Ann Indian Acad Neurol 2011; 14: 313–5. [PubMed][CrossRef]
- 6.
Kinney MO, Craig JJ, Kaplan PW. Hidden in plain sight: Non-convulsive status epilepticus-Recognition and management. Acta Neurol Scand 2017; 136: 280–92. [PubMed][CrossRef]
- 7.
Kaplan PW. The clinical features, diagnosis, and prognosis of nonconvulsive status epilepticus. Neurologist 2005; 11: 348–61. [PubMed][CrossRef]
- 8.
Mattozzi S, Sabater L, Escudero D et al. Hashimoto encephalopathy in the 21st century. Neurology 2020; 94: e217–24. [PubMed][CrossRef]
- 9.
Zhou JY, Xu B, Lopes J et al. Hashimoto encephalopathy: literature review. Acta Neurol Scand 2017; 135: 285–90. [PubMed][CrossRef]
- 10.
Hollowell JG, Staehling NW, Flanders WD et al. Serum TSH, T(4), and thyroid antibodies in the United States population (1988 to 1994): National Health and Nutrition Examination Survey (NHANES III). J Clin Endocrinol Metab 2002; 87: 489–99. [PubMed][CrossRef]
- 11.
Graus F, Titulaer MJ, Balu R et al. A clinical approach to diagnosis of autoimmune encephalitis. Lancet Neurol 2016; 15: 391–404. [PubMed][CrossRef]
- 12.
Malter MP, Choi S, Fink GR. Cerebrospinal fluid findings in non-infectious status epilepticus. Epilepsy Res 2018; 140: 61–5. [PubMed][CrossRef]
- 13.
Hermetter C, Fazekas F, Hochmeister S. Systematic review: Syndromes, early diagnosis, and treatment in autoimmune encephalitis. Front Neurol 2018; 9: 706. [PubMed][CrossRef]
- 14.
Hacohen Y, Wright S, Waters P et al. Paediatric autoimmune encephalopathies: clinical features, laboratory investigations and outcomes in patients with or without antibodies to known central nervous system autoantigens. J Neurol Neurosurg Psychiatry 2013; 84: 748–55. [PubMed][CrossRef]
- 15.
Broch L, Amthor KF. En 66 år gammel kvinne med forvirring, afasi og myoklonier. Tidsskr Nor Legeforen 2010; 130: 1041–3. [PubMed][CrossRef]