Background.
The risk of venous thromboembolism (VTE) ranges between 15 and 40 % for patients hospitalized for certain medical conditions. Clinical studies have shown that prophylactic treatment with low molecular weight heparins (LMWH) reduces the risk of VTE from 15 to 6 %. The aim of this study was to evaluate the use of thromboprophylaxis among hospitalized medical patients after the introduction of clinical guidelines.
Material and methods.
A retrospective chart review was conducted among patients hospitalized for pneumonia, chronic obstructive pulmonary disease (COPD) and heart failure at Tromsø University Hospital during 2000 – 2001 and 2003 – 2004, i.e. before and after introduction of guidelines for thromboprophylaxis. Demographic data, risk factors for VTE and use of thromboprophylaxis were recorded.
Results.
434 hospitalizations were included. According to the guidelines, prophylaxis was indicated in 307 (71 %) hospitalizations, and LMWH was prescribed in 62 (20 %) hospitalizations. There was a non-significant increase in the use of prophylaxis from 18 % to 23 % after the introduction of clinical guidelines (p = 0.3). Acute myocardial infarction, acute infection and immobilization were significant predictors for prophylaxis.
Interpretation.
This study indicates insufficient adherence to clinical guidelines for thromboprophylaxis to patients at risk of VTE in internal medicine. There is potential for improvement of prophylactic treatment to avoid serious VTE among hospitalized medical patients.
Hovedbudskap
Bruk av tromboseprofylakse til indremedisinske pasienter innlagt i sykehus er ikke tilfredsstillende
Enkel strategi for innføring av retningslinjer ga ikke signifikant økning i bruk av tromboseprofylakse
Venøs tromboembolisme er et samlebegrep som omfatter dyp venøs trombose og lungeemboli. Det er samme bakenforliggende sykdomsprosess ved disse to tilstandene og de opptrer ofte samtidig (1). Posttrombotisk syndrom er den vanligste senkomplikasjonen, og oppstår hos 30 – 50 % av pasientene med venøs tromboembolisme. Blant pasientene med lungeemboli vil om lag 25 % få en plutselig død, mens øvrige komplikasjoner vil være pulmonal hypertensjon, hjertesvikt og kronisk lungeembolisyndrom (2).
Insidensen av venøs tromboembolisme er om lag 1 per 1 000 innbyggere per år i befolkningen, og den øker betydelig med alderen (3). Forekomsten i sykehus og sykehjem utgjør omkring 60 % av alle tilfeller i befolkningen (2). Om lag 10 % av alle tilfeller av plutselig død i sykehus skyldes lungeemboli, og 75 % av disse skjer hos ikke-kirurgiske pasienter (4). Risikoen for venøs tromboembolisme er høy ved innleggelse i sykehus for indremedisinske tilstander som lungebetennelse, hjertesvikt og kronisk obstruktiv lungesykdom (KOLS). Studier har vist at forekomsten av subklinisk dyp venøs trombose er 10 – 40 %, avhengig av bakenforliggende diagnose, diagnostisk verktøy og risikofaktorer for venøs tromboembolisme (5) – (7). Forekomsten av klinisk lungeemboli er om lag 1 % for denne pasientgruppen (5, 7).
Kliniske studier har vist at profylaktisk behandling med lavmolekylært heparin reduserer risikoen for venøs tromboembolisme betydelig ved indremedisinske tilstander (7) – (9). På bakgrunn av denne dokumentasjonen er det utarbeidet internasjonale (6) og lokale retningslinjer for tromboseprofylakse ved indremedisinske tilstander. Våren 2002 ble retningslinjer for bruk av tromboseprofylakse innført ved Medisinsk avdeling, Universitetssykehuset Nord-Norge (UNN).
Selv om risikoen for venøs tromboembolisme er høy ved innleggelse i sykehus for enkelte indremedisinske tilstander, er det mye som tyder på underforbruk av tromboseprofylakse til denne pasientgruppen. Internasjonale retrospektive studier har vist at bare 20 – 40 % av indremedisinske pasienter med indikasjon for tromboseprofylakse får adekvat behandling (10) – (16).
Hensikten med vår studie var å undersøke hvor stor andel av indremedisinske pasienter med indikasjon for tromboseprofylakse som fikk behandling med lavmolekylært heparin, om det var forskjeller i behandlingsfrekvens før og etter innføring av behandlingsretningslinjer, om dosering av lavmolekylært heparin var adekvat samt identifisere faktorer som predikerte forskrivning av tromboseprofylakse.
Materiale og metode
Pasienter av begge kjønn i aldersgruppen 20 – 99 år som hadde vært innlagt ved Medisinsk avdeling, Universitetssykehuset Nord-Norge i tidsrommene 1.1. 2000 – 31.12. 2001 og 1.1. 2003 – 1.6. 2004 med hoveddiagnose kronisk obstruktiv lungesykdom (ICD-10-kode J44), hjertesvikt (I50) eller pneumoni (J13 – 16 og J18) ble søkt opp i sykehusets pasientregister, og det ble foretatt en retrospektiv gjennomgang av pasientjournalene fra et tilfeldig utvalg av de aktuelle innleggelsene. De ovennevnte hoveddiagnosene er klassifisert som moderate risikotilstander og representerer den største andelen av pasientene i denne risikogruppen ved Medisinsk avdeling.
Ved innføring av retningslinjene våren 2002 ble det brukt en enkel implementeringsstrategi, med informasjonsmøte og utdeling av skriftlige rutiner til alle leger ved avdelingen. Ifølge retningslinjene er det indikasjon for tromboseprofylakse dersom pasienten har høyrisikosykdom, tidligere sykehistorie med venøs tromboembolisme eller arvelig disposisjon for det, eller moderat risikosykdom og tilstedeværelse av to eller flere kliniske risikofaktorer for venøs tromboembolisme. Høyrisikosykdom er akutt hjerteinfarkt, iskemisk hjerneslag og kreft. Moderat risikosykdom er akutt infeksjon, kronisk obstruktiv lungesykdom, hjertesvikt (NYHA III, IV), polycytemi, trombocytose, inflammatorisk tarmsykdom og nefrose. Kliniske risikofaktorer er alder over 40 år, tidligere sykehistorie med venøs tromboembolisme, trombofili, fedme, immobilisering, varicer, graviditet, puerperium og dehydrering. Standard profylaksebehandling er 40 mg enoksaparin daglig under hele sykehusoppholdet eller inntil trombogene faktorer er sanert.
Pasienter med hoveddiagnose kronisk obstruktiv lungesykdom, hjertesvikt eller pneumoni ble inkludert i studien dersom varigheten av sykehusinnleggelsen var ≥ 3 dager. En enkelt pasient kunne representere flere innleggelser i løpet av studieperioden. Pasienter ble ekskludert dersom de ved innkomst brukte antikoagulantia i form av ufraksjonert heparin, lavmolekylært heparin eller warfarin eller hadde venøs tromboembolisme som tilleggsdiagnose, dersom kurvearket fra den aktuelle innleggelsen manglet eller hoveddiagnosen var feilkodet i forhold til pasientregisteret.
Kjønn, alder, innleggelsesdato og varighet av sykehusopphold ble registrert. I tillegg til hoveddiagnose registrerte man bidiagnoser som var assosiert med økt risiko for venøs tromboembolisme. Disse var akutt hjerteinfarkt, iskemisk slag, kreft, polycytemi, trombocytose, inflammatorisk tarmsykdom, nefrose og akutt infeksjon. Kliniske risikofaktorer var alder > 40 år, tidligere episode av venøs tromboembolisme, trombofili/arvelig disposisjon for venøs tromboembolisme, immobilisering (≥ 3 døgn), fedme (BMI > 30), varicer, graviditet/puerperium og dehydrering. Det ble registrert om pasientene hadde mottatt profylaktisk antikoagulasjonsbehandling med lavmolekylært heparin, type lavmolekylært heparin, dose, tidspunkt for iverksetting av profylakse og varighet av behandling. Forsiktighetsregler for bruk av lavmolekylært heparin var kirurgi/traume siste måned, ulcerasjoner med blødningstendens, trombocytopeni (< 100 x 10⁹/l), hypersensitivitet for lavmolekylært heparin, alvorlig hypertensjon (systolisk trykk > 200 mm Hg, diastolisk trykk > 120 mm Hg), septisk endokarditt, forlenget Cephotest/INR samt nyresvikt (kreatinin > 200 µmol/l).
Innleggelser ble brukt som analyseenhet, og disse ble beskrevet deskriptivt ved hjelp av statistikkprogrammet SPSS (versjon 11.0). Sammenlikning av behandlingsfrekvens før og etter innføringen av retningslinjene samt om det var forskjeller mellom diagnosegruppene med hensyn til hvem som fikk behandling ble testet med khikvadrattest. Ulike risikofaktorers innvirkning på forskrivning ble testet med univariat og multippel logistisk regresjon og fremstilt som oddsratio (OR) med 95 % konfidensintervall. Cochrane-Armitage-test for lineær trend ble brukt for å undersøke sammenheng mellom antall risikofaktorer og behandlingsfrekvens. Signifikansnivå ble satt til 5 %.
Vi forventet en behandlingsfrekvens på om lag 20 % før innføring av retningslinjer, og at denne ville øke til 35 % etter innføringen. Beregninger viste at for å oppnå en styrke på 90 % med 5 % signifikansnivå, måtte vi inkludere om lag 200 innleggelser i hver gruppe.
Resultater
Pasientjournaler fra 524 innleggelser ble gjennomgått, og 90 av disse ble ekskludert (fig 1). Totalt 434 innleggelser fordelt på 325 pasienter ble inkludert i studien, 205 fra perioden 2000 – 01 og 229 fra perioden 2003 – 04. Fordelingen av kliniske risikofaktorer var lik ved innleggelsene i de aktuelle tidsperiodene.
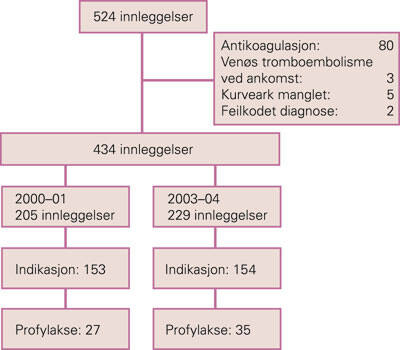
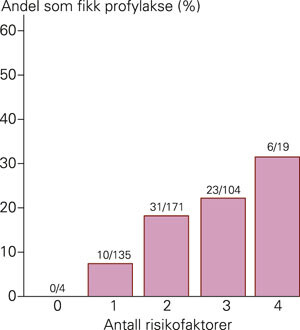
Det var indikasjon for profylaktisk behandling (≥ 2 risikofaktorer eller høyrisikosykdom) i 307 (71 %) av innleggelsene. Profylakse med lavmolekylært heparin ble gitt ved totalt 71 innleggelser, hvorav 62 (20 %) ble gitt til pasienter med indikasjon. Behandlingsfrekvensen økte signifikant med antall risikofaktorer (p < 0,001) (fig 2). Der pasienten hadde tre eller fire risikofaktorer var tromboseprofylakse gitt i henholdsvis 22 % og 32 % av innleggelsene.
Bruken av tromboseprofylakse med lavmolekylært heparin økte fra 18 % til 23 % fra perioden før til perioden etter innføringen av retningslinjene (p = 0,3).
I 38 (61 %) av innleggelsene der profylakse var gitt, fikk pasienten en dosering som samsvarte med retningslinjene. I 16 (26 %) av innleggelsene fikk pasienten for lav dosering, mens i åtte (13 %) fikk pasienten en dosering som var høyere enn anbefalingen i retningslinjene. Pasienter som på grunn av tilleggsindikasjoner (f.eks. atrieflimmer) fikk høyere dosering, ville også ha tilstrekkelig profylaksedose. Dette innebærer at profylaktisk behandling med tilstrekkelig dosering ble gitt i 46 (15 %) av alle innleggelsene der pasienten hadde indikasjon.
Univariat logistisk regresjon ble utført på de hyppigste bidiagnosene og risikofaktorene for å kartlegge hvilken betydning disse har for forskrivning av tromboseprofylakse (tab 1). Akutt hjerteinfarkt, akutt infeksjon og immobilisering var signifikante prediktorer for forskrivning av profylakse, og disse forble uendret i den multiple regresjonsanalysen (tab 1).
Tabell 1
Bidiagnoser og risikofaktorer som prediktorer for forskrivning av tromboseprofylakse (n = 264)
| Univariat logistisk regresjon |
Multippel logistisk regresjon |
|||||
| n |
OR |
95 % KI |
OR |
95 % KI |
||
| Bidiagnose (n = 434) |
||||||
| Akutt hjerteinfarkt |
6 |
10,78 |
1,94 – 60,02 |
11,65 |
2,08 – 65,17 |
|
| Kreft |
37 |
0,60 |
0,20 – 1,74 |
0,61 |
0,21 – 1,81 |
|
| Polycytemi/ trombocytose |
14 |
2,11 |
0,64 – 6,92 |
2,28 |
0,67 – 7,75 |
|
| Akutt infeksjon |
17 |
3,86 |
1,42 – 10,51 |
4,99 |
1,45 – 10,93 |
|
| Risikofaktor (n = 264)¹ |
||||||
| Alder over 40 år |
253 |
0,67 |
0,17 – 2,63 |
0,86 |
0,21 – 3,56 |
|
| Tidligere venøs tromboembolisme |
11 |
1,49 |
0,38 – 5,80 |
1,48 |
0,34 – 6,43 |
|
| Immobilisering |
164 |
3,15 |
1,50 – 6,61 |
3,20 |
1,46 – 6,99 |
|
| Fedme |
74 |
0,52 |
0,25 – 1,09 |
0,80 |
0,36 – 1,80 |
|
| Varicer |
10 |
0,97 |
0,20 – 4,71 |
1,60 |
0,28 – 9,25 |
|
| Dehydrering |
143 |
1,30 |
0,71 – 2,38 |
1,40 |
0,72 – 2,70 |
|
| [i] | ||||||
[i] ¹ Innleggelser med ≥2 risikofaktorer. Pasienter med høyrisikosykdom som bidiagnose er ekskludert
Det ble undersøkt om det var forskjeller i behandling med tromboseprofylakse blant pasienter innlagt med kronisk obstruktiv lungesykdom, pneumoni og hjertesvikt. Behandlingsfrekvensen blant pneumoni- og hjertesviktpasienter med indikasjon var henholdsvis 24 % og 30 %. For KOLS-pasienter med indikasjon var den 10 %, signifikant lavere enn for pneumonipasienter (p = 0,002) og hjertesviktpasienter (p = 0,004).
I vår studie var en eller flere forsiktighetsregler for bruk av tromboseprofylakse til stede i 40 (13 %) av innleggelsene med indikasjon. Av disse hadde ti fått profylakse.
Diskusjon
Antikoagulasjonsbehandling med lavmolekylært heparin som profylakse mot venøs tromboembolisme ble gitt ved 20 % av innleggelsene av pasienter med indikasjon for behandling. Behandlingsfrekvensen økte med antall kliniske risikofaktorer for venøs tromboembolisme. Den lave behandlingsfrekvensen i vår studie er i overensstemmelse med internasjonale studier, som har vist at 20 – 40 % av pasientene med indikasjon får tromboseprofylakse (10) – (16). Etter innføring av retningslinjer for tromboseprofylakse økte behandlingsfrekvensen med fem prosentpoeng, men økningen var ikke statistisk signifikant. Dosering av lavmolekylært heparin var lavere enn anbefalt hos en av fire som fikk behandling. Immobilisering, akutt hjerteinfarkt og akutt infeksjon var signifikante prediktorer for forskrivning av profylaktisk behandling. KOLS-pasienter med indikasjon for tromboseprofylakse fikk i mindre grad profylaktisk behandling enn pneumoni- og hjertesviktpasienter.
Årsakene til underforbruk av tromboseprofylakse kan være flere og sammensatte. Diagnostisering av venøs tromboembolisme kan være vanskelig og kan føre til en underestimering av risikoen for venøs tromboembolisme. Bekymring for uheldige effekter som blødning eller trombocytopeni ved bruk av antikoagulantia blir ofte angitt som årsak til ikke å bruke profylakse (17). Kliniske studier har imidlertid vist at den generelle risikoen for blødning er lav og at den er signifikant lavere ved lavmolekylært heparin sammenliknet med ufraksjonert heparin (7) – (9). I en analyse fant man at hyppigheten av store og små blødninger ikke var større ved behandling med lavmolekylært heparin enn med placebo. Risikoen for blødninger var dessuten betydelig lavere enn risikoen for venøs tromboembolisme, noe som burde favorisere profylakse (18). I de randomiserte placebokontrollerte studiene var imidlertid pasienter med risiko for blødning ekskludert.
Det er ingen absolutte kontraindikasjoner for bruk av tromboseprofylakse, men forsiktighet bør utvises dersom pasienten har ulcerasjoner med blødningstendens, trombocytopeni, alvorlig hypertensjon eller nyresvikt. I slike tilfeller må forholdet mellom nytte og risiko nøye vurderes. Vårt materiale tyder på at forsiktighetsregler kan ha vært mulig årsak til at man ikke ga profylakse i om lag 10 % av innleggelsene med indikasjon.
I ett av fire tilfeller var dosen av lavmolekylært heparin lavere enn anbefalingen i retningslinjene. Profylaksedose av enoksaparin bør være 40 mg daglig, da lavere dosering ikke har vist signifikant bedre effekt enn placebo hos pasienter med indremedisinske tilstander (9). Frykt for bivirkninger i form av blødningskomplikasjoner kan være mulig årsak til underdosering.
Immobilisering, akutt hjerteinfarkt og akutt infeksjon predikerte forskrivning av profylakse. Felles for disse faktorene er at de gir en akutt forverring i pasientens tilstand. Trombogene stimuli er til stede i en avgrenset periode og er enkle å påvise, noe som kan gjøre det lettere å definere starttidspunkt og varighet for behandlingen. Kroniske tilstander som kronisk obstruktiv lungesykdom og hjertesvikt kan føre til at trombogene stimuli varer lenger, og risikoen for venøs tromboembolisme vil kunne variere ut ifra kliniske risikofaktorer og svingninger i sykdomsbildet. Det kan derfor være vanskelig å definere periodene der pasienten har spesielt økt risiko for venøs tromboembolisme – og dermed det riktige tidspunktet for å iverksette profylakse hos pasienter med kroniske tilstander.
I vår studie økte behandlingsfrekvensen med bare fem prosentpoeng i perioden etter innføringen av retningslinjene. Vår enkle implementeringsstrategi med informasjonsmøte og utdeling av skriftlige rutiner var ikke tilstrekkelig for å gi tilfredsstillende etterlevelse av retningslinjene og signifikant økning i behandlingsfrekvensen. Ulike strategier er prøvd ut for å øke bruken av tromboseprofylakse til denne pasientgruppen. En amerikansk studie presenterte innføring av et PC-varslingssystem, hvor et dataprogram var koblet opp mot pasientdatabasen og automatisk ga beskjed når en pasient hadde indikasjon for tromboseprofylakse. PC-varslingssystemet økte bruken av medikamentell profylakse med ti prosentpoeng sammenliknet med kontrollgruppen, og senket risikoen for venøs tromboembolisme etter 90 dager med 41 % (16). En italiensk studie viste at en multifaktoriell implementeringsstrategi (informasjonsmøter, identifisering av barrierer, retningslinjer i lommeformat og hyppige påminnelser) signifikant økte bruken av tromboseprofylakse; blant pasienter med høy risiko var økningen 41 prosentpoeng, blant dem med lav og moderat risiko seks prosentpoeng (15). De to studiene viste at hyppige påminnelser og implementeringsstrategier med mange intervensjoner rettet mot ulike barrierer sannsynligvis er mer effektive enn enkeltintervensjoner. Videre viste studiene at selv en liten økning i bruken av profylakse ga stor reduksjon i forekomsten av venøs tromboembolisme hos denne pasientgruppen.
Identifisering av potensielle barrierer for bruk av retningslinjer og utvikling av strategier for å motvirke disse, er sentrale punkter for å lykkes med implementering av retningslinjer for profylakse i klinisk praksis. Lett tilgjengelige retningslinjer og god kjennskap til disse blant behandlerne er en klar forutsetning for bruk. Jevnlige påminnelser kan påvirke holdninger og bidra til å endre praksisrutiner over tid. Retrospektiv registrering kan være nyttig for å kartlegge behandlingsrutiner og etterlevelse av retningslinjer. En slik evaluering gir svar på om intervensjonen er vellykket, eller om det bør settes inn ytterligere tiltak for å forbedre etterlevelsen. Prospektiv registrering kan være et annet virkemiddel for å øke etterlevelse av retningslinjer gjennom økt bevisstgjøring i registreringsperioden.
Vi kjenner ikke til noen legemiddeløkonomiske analyser på kostnad-nytte-forholdet ved bruk av tromboseprofylakse til indremedisinske pasienter i Norge. Studier fra Europa viser at tromboseprofylakse med enoksaparin til pasienter som har sykdom med moderat risiko og to eller flere kliniske risikofaktorer, er en tilsynelatende kostnadseffektiv strategi (19) – (21).
Denne studien viste, i likhet med flere internasjonale studier, at bruk av profylakse mot venøs tromboembolisme ved indremedisinske tilstander ikke er i overensstemmelse med retningslinjer.
Oppgitte interessekonflikter: Ingen
- 1.
Buller HR, Sohne M, Middeldorp S. Treatment of venous thromboembolism. J Thromb Haemost 2005; 3: 1554 – 60.
- 2.
Heit JA. Venous thromboembolism: disease burden, outcomes and risk factors. J Thromb Haemost 2005; 3: 1611 – 7.
- 3.
Strekerud F, Johansen AM, Abildgaard U. Venøs tromboembolisme – insidens og risikofaktorer i Oslo. Tidsskr Nor Lægeforen 1998; 118: 3934 – 7.
- 4.
Sandler DA, Martin JF. Autopsy proven pulmonary embolism in hospital patients: are we detecting enough deep vein thrombosis? J R Soc Med 1989; 82: 203 – 5.
- 5.
Thromboembolic Risk Factors (THRIFT) Consensus Group. Risk of and prophylaxis for venous thromboembolism in hospital patients. BMJ 1992; 305: 567 – 74.
- 6.
Geerts WH, Pineo GF, Heit JA et al. Prevention of venous thromboembolism: the seventh ACCP conference on antithrombotic and thrombolytic therapy. Chest 2004; 126: 338 – 400S.
- 7.
Mismetti P, Laporte-Simitsidis S, Tardy B et al. Prevention of venous thromboembolism in internal medicine with unfractionated or low-molecular-weight heparins: a meta-analysis of randomised clinical trials. Thromb Haemost 2000; 83: 14 – 9.
- 8.
Leizorovicz A, Cohen AT, Turpie AG et al. Randomized, placebo-controlled trial of dalteparin for the prevention of venous thromboembolism in acutely ill medical patients. Circulation 2004; 110: 874 – 9.
- 9.
Samama MM, Cohen AT, Darmon JY et al. A comparison of enoxaparin with placebo for the prevention of venous thromboembolism in acutely ill medical patients. Prophylaxis in Medical Patients with Enoxaparin Study Group. N Engl J Med 1999; 341: 793 – 800.
- 10.
Rashid ST, Thursz MR, Razvi NA et al. Venous thromboprophylaxis in UK medical inpatients. J R Soc Med 2005; 98: 507 – 12.
- 11.
Ageno W, Squizzato A, Ambrosini F et al. Thrombosis prophylaxis in medical patients: a retrospective review of clinical practice patterns. Haematologica 2002; 87: 746 – 50; discussion 250.
- 12.
Aujesky D, Guignard E, Pannatier A et al. Pharmacological thromboembolic prophylaxis in a medical ward: room for improvement. J Gen Intern Med 2002; 17: 788 – 91.
- 13.
Rahim SA, Panju A, Pai M et al. Venous thromboembolism prophylaxis in medical inpatients: a retrospective chart review. Thromb Res 2003; 111: 215 – 9.
- 14.
Stark JE, Kilzer WJ. Venous thromboembolic prophylaxis in hospitalized medical patients. Ann Pharmacother 2004; 38: 36 – 40.
- 15.
Scaglione L, Piobbici M, Pagano E et al. Implementing guidelines for venous thromboembolism prophylaxis in a large Italian teaching hospital: lights and shadows. Haematologica 2005; 90: 678 – 84.
- 16.
Kucher N, Koo S, Quiroz R et al. Electronic alerts to prevent venous thromboembolism among hospitalized patients. N Engl J Med 2005; 352: 969 – 77.
- 17.
Geerts WH, Heit JA, Clagett GP et al. Prevention of venous thromboembolism. Chest 2001; 119: 132 – 75S.
- 18.
Alikhan R, Cohen AT. A safety analysis of thromboprophylaxis in acute medical illness. Thromb Haemost 2003; 89: 590 – 1.
- 19.
Offord R, Lloyd AC, Anderson P et al. Economic evaluation of enoxaparin for the prevention of venous thromboembolism in acutely ill medical patients. Pharm World Sci 2004; 26: 214 – 20.
- 20.
Pechevis M, Detournay B, Pribil C et al. Economic evaluation of enoxaparin vs. placebo for the prevention of venous thromboembolism in acutely ill medical patients. Value Health 2000; 3: 389 – 96.
- 21.
Schadlich PK, Kentsch M, Weber M et al. Cost effectiveness of enoxaparin as prophylaxis against venous thromboembolic complications in acutely ill medical inpatients: modelling study from the hospital perspective in Germany. Pharmacoeconomics 2006; 24: 571 – 91.