Background.
This paper surveys hormonally inactive pituitary tumours on the basis of the current international literature; it also reflects the experience of the authors.
Interpretation.
Pituitary tumours are frequently diagnosed and usually show a low potential for growth. Although benign they may invade adjacent structures such as the cavernous and sphenoid sinuses. The diagnosis is usually made on the basis of pituitary failure or visual problems, or incidentally. Tumour debulking or removal, usually by transsphenoidal surgery, is indicated if there is a compression of the optic chiasm or if the tumour shows signs of growth on consecutive MRI scans. Surgery is an effective treatment of these tumours, with little risk of complications. Repeated surgery, either transsphenoidally or by craniotomy, is indicated if chiasmal decompression is not achieved initially. Fractionated single beam irradiation or stereotactic radiosurgery is indicated in cases where there is a residual of growing tumours that may not be removed surgically.
Svulster lokalisert til hypofyseregionen forekommer hyppig. Sykdomsbildene er mangeartet, og utredning og behandling regnes som en spesialistoppgave.
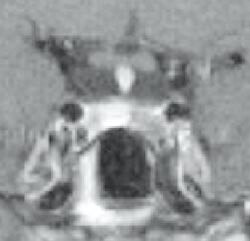
Norsk nevroendokrinologisk interessegruppe har i to tidligere artikler i Tidsskriftet beskrevet sykdommer som skyldes hormonproduserende svulster i hypofyseregionen, nemlig akromegali og hyperprolaktinemi/prolaktinom (1, 2). Hensikten med denne artikkelen er å presentere kliniske problemer som forårsakes av en ikke-hormonproduserende tumor i sellagropen. De problemer som er knyttet til tumorekspansjon i sella turcica, kan forårsakes både av hormonproduserende og ikke-hormonproduserende svulster. Imidlertid er det oftest de ikke-hormonproduserende svulstene som gir mest symptomer forårsaket av tumors ekspansjon. Hormonoverproduksjon i seg selv gir oftest symptomer som fører pasienten til lege mens tumor fortsatt er relativt liten. Hypofysen produserer en rekke hormoner som bl.a regulerer vekst, reproduksjonsevne og metabolisme (3). Den har nær relasjon til hjernen, synsbanene, bihuler og 3 – 6 hjernenerver (fig 1).
Forekomst og funksjonell inndeling
Svulster i hypofyseregionen er vanligvis hypofyseadenomer, men det finnes differensialdiagnoser som radiologisk og klinisk kan være vanskelig å skille fra disse (ramme 1) (4, 5). Små hypofyseadenomer er svært vanlige, og i obduksjonsmaterialer rapporteres en forekomst på 8 – 25 % (4, 6, 7). Insidensen i kirurgiske materialer og kreftregistre angis fra 10/million til 10 – 14/100 000 (6, 8, 9). Denne spredning i insidens skyldes antakeligvis variasjoner i registreringsmetoder, og det er ønskelig med mer nøyaktige studier av forekomsten av disse svulstene (6). Forekomsten av hypofyseadenomer vil sannsynligvis øke med økende bruk av MR-undersøkelser.
Differensialdiagnoser ved radiologisk påvist ekspansjon i hypofyseregionen
Adenom
Meningiom
Kraniofaryngeom
Kordom
Andre beintumorer
Metastaser
Inflammatoriske prosesser
Aneurismer
Andre
Siden det er stor forskjell i forekomst mellom de vanlige, ikke-klinisk påvisbare og de sjeldne, symptomgivende hypofysesvulstene, regner man med at danningen av svulstene skjer i to trinn. Svært forenklet innebærer det første trinnet at en relativt vanlig mutasjon i en hypofysecelle medfører at denne deler seg et begrenset antall ganger og danner et mikroadenom. Videre vekst av svulsten betinges av at det også finner sted et samspill av genetiske forandringer i hypofysecellene og hormonelle forandringer i den hypotalamiske-hypofysære akse, og dette opptrer antakelig mye sjeldnere (10).
Hypofyseadenomene inndeles funksjonelt i svulster som gir pasienten kliniske symptomer på overproduksjon, og ikke-hormonproduserende svulster. Nyere studier viser at mange såkalt ikke-hormonproduserende svulster syntetiserer monomere inaktive alfasubenheter som inngår i danningen av glykoproteinhormonene TSH, FSH og LH. I sin aktive form er disse hormonene dimerer og består av en felles, ikke-hormonspesifikk alfakomponent og en hormonspesifikk beta-enhet (11). Svulster som kun produserer alfakomponenten, gir derfor den samme kliniske presentasjon som de ikke-produserende adenomene, og regnes med blant disse. På samme måte finnes det sjeldne svulster som produserer ikke-funksjonelle ACTH-relaterte peptider. Basert på immunohistokjemi kan man skille mellom 17 ulike former for hypofyseadenomer (4). Sju av disse formene presenterer seg klinisk som en ikke-hormonproduserende sellatumor (0-adenomer, alfasubenhet-produserende adenomer, onkocytomer, andre). De regnes derfor alle som såkalt ikke-hormonproduserende, og utgjør ifølge ulike oversikter 20 – 40 % av alle hypofyseadenomene. Den prosentvise fordelingen er avhengig av hvilke indikasjoner man har valgt for operasjon av ikke-produserende adenomer, og hvor stor andel av prolaktinomene som blir medikamentelt behandlet og ikke operert (2, 4, 12) – (14) (tab 1).
Tabell 1
Pasienter operert for nyoppdagede hypofyseadenomer ved Nevrokirurgisk avdeling, Haukeland Universitetssykehus i perioden 1995 – 2001
| Antall |
(%) |
|
| 0-adenomer |
37 |
(48,1) |
| Akromegali |
21 |
(27,3) |
| Cushings sykdom |
12 |
(15,6) |
| Prolaktinomer |
5 |
(6,5) |
| TSH-adenomer |
2 |
(2,5) |
| Totalt |
77 |
(100) |
Den klassiske histologiske inndeling av hypofyseadenomene (kromofobe adenomer, osv.) har ingen betydning utover selve tumordiagnosen. Det er ikke mulig å skille et hormonproduserende fra et ikke-hormonproduserende adenom ved rutine (hematoksylin og eosin)-farging alene, men immunhistokjemisk farging kan bekrefte hormonsyntese i adenomvevet (4). Hormoner kan påvises i enkelte svulster ved immunhistokjemiske undersøkelser, men uten at hormonet frigjøres til sirkulasjonen i tilstrekkelige mengder til at det har klinisk betydning. Immunhistokjemiske undersøkelser alene gir derfor ikke grunnlag for å stille diagnosen hormonproduserende tumor.
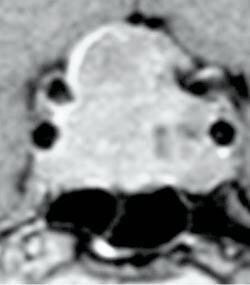
Tumorvekst
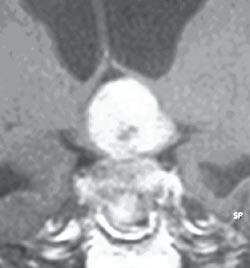
Hypofysesvulstene klassifiseres etter størrelse og utbredelse i flere ulike systemer (15, 16). De vokser først ekspansivt i hypofysegropen som etter hvert utvides, og hypofysen blir ofte skjøvet til siden eller oppover (fig 2). De kan bre seg kranialt og trykke på synsnervene og hjernen, og de kan vokse gjennom og inn i sinus cavernosus lateralt (17), og gjennom veggen mot sinus sfenoidale nedad og fremover (16). De kan noen ganger nå en betydelig størrelse før de blir diagnostisert, og kan da gi symptomer på forhøyet intrakranialt trykk, for eksempel ved avstengning av foramen Monroi og 3. ventrikkel med utvikling av obstruktiv hydrocephalus (fig 3).
Svulsten kan ubehandlet beholde uendret størrelse i mange år (18). Dette gjelder også svulster som har vært operert, men hvor det er en rest av svulsten tilbake etter operasjonen. Dersom en pasient har en resttumor etter kirurgi for en ikke-produserende hypofysesvulst, er det derfor ikke lett å forutsi om, eller når, svulsten kommer til å vokse. Lavest forekomst av residiv finnes hos pasienter der det ikke er synlig resttumor ved postoperativ MR-undersøkelse (19) – (21). Likevel kan tumor komme tilbake etter mange år. Hypofysesvulster er undersøkt med immunhistokjemiske og molekylære metoder for å finne faktorer som kan brukes i klinisk arbeid til å forutsi prognosen (22) – (25). Selv om flere av parametrene er assosiert med invasivitet og tumorvekst, har ingen kommet til klinisk anvendelse. Malignitet utgående fra hypofysen forekommer så sjelden at man i praksis kan utelukke det (26). Dette er det viktig å formidle til pasientene.
Kliniske manifestasjoner av ikke-produserende adenomer
Ved en nyoppdaget tumor i hypofyseregionen må det avgjøres om tumor produserer hormoner, dernest om hormonproduksjonen i hypofysen fungerer normalt og endelig om svulsten trykker på deler av nervesystemet. De fleste ikke-produserende hypofyseadenomer gir ingen symptomer, og mange forblir uoppdaget, eller de oppdages tilfeldig. Men når tumor vokser kan pasientene presentere ulike kliniske bilder som kan gi diagnostiske utfordringer. Studier indikerer at pasienter med ikke-produserende hypofysesvulster noe oftere enn andre er uføretrygdet (27), men dødeligheten synes ikke økt (28). Epidemiologiske tverrsnittsstudier har dessuten vist økt morbiditet på grunn av kardiovaskulær sykdom hos pasienter med hypofysesvikt som tidligere var blitt operert og strålebehandlet (29).
Synsproblemer
Når en hypofysesvulst vokser ut av sellagropen i kranial retning, vil den etter hvert komprimere synsnervene slik at impulsene gjennom dem svekkes. Chiasma opticum ligger oftest rett over tumor, slik at de kryssende fibrene på undersiden av chiasma affiseres mest, og pasienten får derfor først utfall i de temporale, øvre deler av synsfeltet. I tidlige stadier oppdager ikke pasienten dette selv, og en vanlig klinisk undersøkelse med Donders prøve er normal. En perimetriundersøkelse kan imidlertid avsløre et begynnende synsfeltsutfall hos pasienter uten subjektive synsproblemer (30, 31).
Ofte er det synsproblemene som fører pasienten til lege, og en del pasienter henvises direkte til kirurgi fra oftalmolog. Graden av synssvekkelse er av betydning for hastegraden for kirurgisk intervensjon. Nedsatt sentralsyn hos en pasient med stor hypofysesvulst indikerer vanligvis operasjon innen få dager. Endelig er det viktig å være klar over at en liten svulst som ikke er i direkte kontakt med synsnervene, ikke kan gi synsproblemer. Hvis en pasient med en slik hypofysesvulst har problemer med synet, må man lete etter andre årsaker til dette. Lateral vekst av svulsten medfører at den brer seg inn i sinus cavernosus. Her kan den affisere 3., 4. og 6. hjernenerve, men det er sjelden at pasienten får oftalmoplegi. Når dette forekommer, er det oftest i forbindelse med en pituitær apopleksi.
Endokrin dysfunksjon
Ikke-hormonproduserende hypofysesvulster er den vanligste årsaken til hypofysesvikt, som inntrer når tumor vokser og utøver trykk mot hypofysevevet (12). Mikroadenomer (< 10 mm i diameter) påvirker sjelden hypofysefunksjonen. Hos pasienter med store adenomer kan man se moderat forhøyede prolaktinverdier på opptil 2 000 – 3 000 mIE/l. Dette skyldes at prolaktin er det eneste hypofysehormon som er utsatt for tonisk overordnet hemming fra hypotalamus. Ved kompresjon av hypofysestilken hemmes transporten av inhibitor, dopamin, fra hypothalamus til hypofysen. Dette gir stigning av s-prolaktinnivået. Hos pasienter med makroadenomer som produserer prolaktin er serumnivået vanligvis svært høyt (over 5 000 – 10 000 mIE/l) (2).
Hypofysesvikt inntrer oftest gradvis. Symptomene utvikler seg over lang tid og er ofte uspesifikke, noe som vanskeliggjør en tidlig diagnose. Mange pasienter har derfor en betydelig grad av hypofysesvikt når diagnosen stilles. Veksthormon faller gjerne ut først, dette gir vekstretardasjon hor barn. Voksne opplever uspesifikke symptomer, lett nedsatt muskelmasse, økt abdominalfett og tretthet. For øvrig faller gjerne produksjonen av hypofysehormoner ut i følgende rekkefølge: gonadotropiner (LH og FSH), ACTH, TSH og prolaktin. Dette gir kliniske sykdomsbilder med sekundær hypogonadisme med amenoré og infertilitet hos kvinner og nedsatt libido, impotens, redusert skjeggvekst og muskelstyrke hos menn. Ubehandlet binyrebarksvikt kan være livstruende med utvikling av Addison-krise ved interkurrent sykdom. Hovedsymptomer ellers er uttalt tretthet, hypotensjon, kvalme og vekttap. TSH-svikt medfører symptomer og tegn på hypotyreose. Det er ikke beskrevet sykdomsbilder forårsaket av prolaktinmangel. Diagnosen hypofysesvikt stilles ved påvisning av lave verdier for LH og FSH sammen med lave verdier for østradiol hos kvinner og testosteron hos menn, nedsatt IGF-1, kortisol og ACTH, fritt T₄ og TSH.
Pituitær apopleksi
Hypofyseadenomer kan utvikle hemoragiske infarkter som medfører en raskt innsettende volumøkning av tumor med symptomer i form av akutt kraftig hodepine, nedsatt syn, dobbeltsyn og redusert bevissthet. Innleggelsesdiagnosen er ofte hjerneslag, meningitt eller subaraknoidalblødning. Tilstanden er sjelden, men det er viktig å stille riktig diagnose raskt. Synet kan være redusert til lyssans eller fingertelling, og pasienten må opereres i kategorien øyeblikkelig hjelp pga. fare for irreversibel skade på synsnervene (32, 33). I tillegg kan pasienten få en raskt innsettende hypofysesvikt som må behandles. Tidligere gjenomgått pituitær apopleksi kan noen ganger ses på MR uten at pasienten har merket noe.
Tilfeldig påviste svulster
Når pasienter med symptomer som kan komme fra nervesystemet undersøkes med CT eller MR av hjernen, blir det noen ganger påvist en hypofysetumor som ikke produserer hormoner (18). Hvis tumor er liten og hypofysefunksjonen normal, er det usannsynlig at tumor gir symptomer, og den må da regnes som et tilfeldig funn. Flere studier viser en sammenheng mellom hodepine og store hypofyseadenomer, og bedring etter operasjon er ikke uvanlig (20, 34).
Diagnostikk
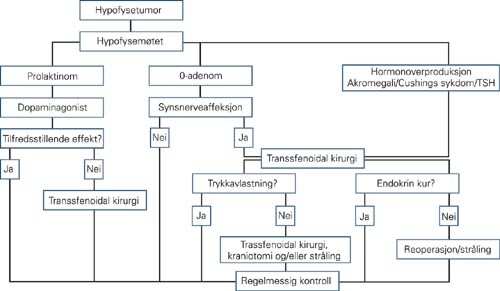
Ved mistanke om svulst i hypofysegropen utføres MR. De fleste adenomer er også synlige på CT, som brukes ved kontraindikasjoner mot MR (pacemaker, magnetiske klips osv.). MR gjøres med 3 mm snittykkelse i sagittal- og koronalplanet før og etter injeksjon av gadoliniumkontrast, ev. supplert med aksiale T1- og T2-vektede bilder (fig 1 – 3). Ved synsaffeksjon skjer utredningen av svulsten i samarbeid mellom endokrinolog (koordinator), nevrokirurg, nevroradiolog, og øyelege. Pasientene drøftes på samarbeidsmøter, såkalte hypofysemøter (fig 4).
Kirurgisk behandling
Indikasjonsstilling og preoperativ vurdering
Operasjon er indisert ved nesten alle endokrint aktive svulster unntatt prolaktinomer. Ikke-hormonproduserende svulster skal som en regel opereres ved klinisk påvist synsnerveaffeksjon eller radiologisk sikker vekst av tumor. Radiologisk påvist synsnervekompresjon med fortsatt normal perimetri opereres ofte i profylaktisk øyemed. Pasienten må informeres om at både eventuell vekst av svulsten og selve operasjonen kan medføre hypofysesvikt og infertilitet. Ved preoperativ normal hypofysefunksjon er det relativt sjelden at pasienten får hypofysesvikt som en følge av inngrepet.
Hvis tumor ikke blir operert, må pasienten følges opp regelmessig med røntgenkontroll, endokrinologisk vurdering og ev. øyelegekontroll. Vanligvis vil man anbefale MR-kontroll etter 3 – 6 måneder og deretter en gang i året eller sjeldnere.
I den preoperative vurdering inngår en endokrinologisk utredning. En pasient kan ha betydelig hypofysesvikt uten særlige symptomer. Ukorrigert kortisolmangel eller hypotyreose kan gi alvorlige anestesimessige vansker. Derfor må hypofysesvikt diagnostiseres og korrigeres før kirurgisk inngrep. Prolaktinverdien må foreligge før eventuell kirurgi, fordi prolaktinomer som behandles med dopaminagonister ofte skrumper så raskt at operasjon ikke blir nødvendig, selv ved synspåvirkning. De øvrige hormonelt aktive svulstene gir så karakteristiske symptomer at diagnosen omtrent uten unntak vil være kjent før operasjonen.
Operasjon
I over 90 % av tilfellene foretas en transsfenoidal tilgang som innebærer at det føres selvholdende spekel inn i nesen, enten via et nesebor eller via en incisjon sublabialt, til sinus sphenoidale (35). Operasjonen foregår i narkose ved hjelp av operasjonsmikroskop, og gjennomlysning blir brukt for å sikre korrekt retning av instrumentene i sagittalplanet. Når hypofysegropen åpnes må kirurgen være omhyggelig med å holde seg i midtlinjen, for å hindre skade på a. carotis interna.
Selve fjerningen av svulsten foregår ved bruk av sug, kuretter og dissektorer. I de fleste tilfeller er tumor bløt og lett å fjerne, mens normalt hypofysevev er svært seigt og fastsittende. Derfor kan svulstreseksjonen foregå uten at hypofysen følger med. Et sykehusopphold på 3 – 6 dager er vanlig ved hypofyseinngrep.
Resultater og komplikasjoner
Operasjonstilgangen er lang og smal, og dette begrenser instrumenteringen. Jo fastere og større svulsten er, jo vanskeligere er det å oppnå volumreduksjon. Små, bløte svulster som kun sitter i sella kan ofte fjernes totalt, mens en utbredt seig tumor kan være nokså uendret i størrelse etter operasjonen. Den viktigste hensikten med å operere et ikke-hormonproduserende adenom er å avlaste trykket mot synsnervene, og oppnå at avstanden mellom tumors øvre begrensning og synsnervene blir så stor som mulig. I de få tilfeller hvor det ikke lar seg gjøre å evakuere nok svulstvev transsfenoidalt, må pasienten opereres ved kraniotomi. Ved denne mer omfattende metoden får man direkte tilgang til den delen av svulsten som trykker på synsnervene.
De fleste pasientene med synsaffeksjon angir forbedring av synet etter operasjonen, og dette bekreftes ved perimetri. Størst bedring ses hos pasienter som har kort sykehistorie, som for eksempel ved pituitær apopleksi. Disse kan ha betydelig synstap preoperativt med nær full normalisering rett etter inngrepet. Hos eldre, og hos pasienter med betydelige og langvarige synsproblemer er utsiktene til normalisering mindre, men man kan ofte oppnå bedring. Sviktende hormonproduksjon preoperativt kan en sjelden gang bedres ved et inngrep, men like ofte kan pasienter med normal hypofysefunksjon preoperativt få sviktende hormonproduksjon etterpå.
Lekkasje av spinalvæske, infeksjoner, blødninger, synsnerveskade og for- eller baklappssvikt er de hyppigst beskrevne komplikasjonene til transsfenoidale inngrep (36). Komplikasjonene forekommer sjelden, men pasienten må alltid informeres om at inngrepet innebærer en lav, men reell risiko.
Behandling av resttumor etter operasjon
Internasjonalt hersker det flere meninger om hvordan man bør behandle en pasient som har resttumor etter operasjon for ikke-hormonproduserende hypofysesvulst. Hvis svulsten etter operasjonen er så stor at den fortsatt komprimerer synsnervene, må den reopereres, vanligvis ved kraniotomi. Mindre svulstmengder kan man enten bestråle eller la forbli ubehandlet og reservere bestråling til de svulstene som viser tegn til vekst. Fem- og tiårs residivforekomst uten bestråling er angitt til henholdsvis 56 % og 82 %, selv ved bestående resttumor (37, 38). Strålebehandlingen kan gis enten i form av fraksjonert konvensjonell bestråling mot sellaregionen, eller med en enkelt behandling med strålekniv (gammakniv) (39, 40). Begge metoder medfører vanligvis vekstopphør, men kan i noen tilfeller gi hypofysesvikt. Tidligere så man også tilfeller av stråleindusert skade av hypothalamus og hypofysen, men med nøyaktige doseplaner kan dette unngås. I Norge utføres det ikke rutinemessig bestråling av resttumor etter operasjon pga. risiko for senkomplikasjoner. Dagens MR-diagnostikk har også gitt oss gode muligheter for å oppdage tidlig tumorvekst. Pasienter som tidligere har vært operert for et ikke-hormonproduserende hypofyseadenom må derfor sikres et livslangt kontrollopplegg. Dette bør foreslås av endokrinolog med erfaringer i slike problemstillinger. Vi mangler i dag data for når et kontrollopplegg kan avsluttes. Det er en klinisk erfaring at vi kan se tumorresidiv og tumorvekst hos pasienter som har vært operert og eventuelt strålebehandlet for hypofyseadenomer for 30 – 40 år siden.
- 1.
Bollerslev J. Akromegali Diagnose og behandling Tidsskr Nor Lægeforen 2000; 120: 2534 – 8.
- 2.
Svartberg J, Carlsen J, Cappelen J, Aanderud S, Lund-Johansen M, Schreiner T et al. Hyperprolaktinemi og prolaktinom – utredning og behandling Tidsskr Nor Lægeforen 2002; 122: 494 – 8.
- 3.
Asa SL, Kovacs K, Melmed S. The hypothalamo-pituitary axis. I: Melmed S, red. The pituitary. Cambridge: Blackwell, 1995: 3 – 44.
- 4.
Thapar K, Kovacs K. Neoplasms of the sellar region. I: Bigner DD, McLendon RE, Bruner JM, red. Russel & Rubinstein’s pathology of tumors of the nervous system. 6. utg. New York: Oxford University Press., 1998: 561 – 677.
- 5.
Gsponer J, De Tribolet N, Deruaz JP, Uske A, Mirimanoff RO et al. Diagnosis, treatment and outcome of pituitary tumors and other abnormal intrasellar masses. Retrospective analysis of 353 patients. Medicine (Baltimore) 1999; 78: 236 – 69.
- 6.
Clayton RN. Sporadic pituitary tumors: from epidemiology to use of databases. Baillieres Best Pract Res Clin Endocrin Metab 1999; 13: 451 – 60.
- 7.
Burrow GN, Wortzmann G, Rewcastle NB, Holgate RC, Kovacs K. Microadenomas of the pituitary and abnormal sellar tomograms in an unselected autopsy series. N Engl J Med 1981; 304: 156 – 8.
- 8.
Nilsson B, Gustavasson-Kadaka E, Bengtsson BA, Jonsson B. Pituitary adenomas in Sweden between 1958 and 1991: incidence, survival and mortality. J Clin Endocrinol Metab 2000; 85: 1420 – 5.
- 9.
Annegers JF, Coulam CB, Abboud CF, Laws ER jr., Kurland LT. Pituitary adenoma in Olmsted County, Minnesota, 1935--1977. A report of an increasing incidence of diagnosis in women of childbearing age. Mayo Clin Proc 1978; 53: 641 – 3.
- 10.
Faglia G, Spada A. Genesis of pituitary adenomas: State of the art. J Neurooncol 2001; 54: 95 – 110.
- 11.
Gharib SD, Weirman ME, Shupnik MA, Chin WW. Molecular biology of pituitary gonadotropins. Endocrine Rev 1990; 11: 177 – 99.
- 12.
Abboud CF. Anterior pituitary failure. I: Melmed S, red. The pituitary. Cambridge: Blackwell, 1995: 341 – 413.
- 13.
Terada T, Kovacs K, Stefaneau L, Horvath E. Incidence, pathology, and recurrence of pituitary adenomas: study of 647 unselected surgical cases. Endocrin Pathol 1995 6: 301 – 10.
- 14.
Wilson CB. Extensive surgical experience. Surgical management of pituitary tumors. J Clin Endocrin Metab 1997; 82: 2381 – 5.
- 15.
Mohr G, Hardy J, Comtoid R, Beauregard H. Surgical management of giant pituitary adenomas. Can J Neurol Sci 1990; 17: 62 – 6.
- 16.
Edal AL, Skjodt K, Nepper-Rasmussen HJ. SIPAP – a new MR classification for pituitary adenomas. Suprasellar, infrasellar, parasellar, anterior and posterior. Acta Radiol 1997; 38: 30 – 6.
- 17.
Meij BP, Lopes MB, Ellegala DB, Alden TD, Laws ER. The long-term significance of microscopic dural invasion in 354 patients with pituitary adenomas treated with transsphenoidal surgery. J Neurosurg 2002; 96: 195 – 208.
- 18.
Feldkamp J, Santen R, Harms E, Aulich A, Modder U, Scherbaum WA. Incidentally discovered pituitary lesions: high frequency of macroadenomas and hormone-secreting adenomas – results of a prospective study. Clin Endocrinol 1999; 51: 109 – 13.
- 19.
Laws ER, Thapar K. Surgical management of pituitary adenomas. Baillieres Clin Endocrinol Metab 1995; 9: 391 – 405.
- 20.
Comtois R, Beauregard H, Somma M, Serri O, Aris-Jilwan N, Hardy J. The clinical and endocrine outcome to transsphenoidal microsurgery of non-functioning pituitary adenomas. Cancer 1991; 68: 860 – 6.
- 21.
Lillehei KO, Kirschmann DL, Kleinschmidt-Demasters BK, Ridgway EC. Reassessment of the role of radiation therapy in the treatment of endocrine inactive pituitary macroadenomas. Neurosurgery 1998; 43: 432 – 9.
- 22.
Landolt AM, Shibata T, Kleihues P. Growth rate of pituitary adenomas. J Neurosurg 1987; 67: 803 – 6.
- 23.
Buchfelder M, Fahlbusch R, Adams EF, Kiesewetter F, Thierauf P. Proliferation parameters for pituitary adenomas. Acta Neurochir Suppl (Wien) 1996; 65: 18 – 21.
- 24.
Atkin SL, Green VL, Hipkin LJ, Landolt AM, Foy PM, Jeffreys RV et al. A comparison of proliferation indices in human anterior pituitary adenomas using formalin-fixed tissue and in vitro cell culture. J Neurosurg 1997; 87: 85 – 8.
- 25.
Suhardja A, Kovacs K, Rutka J. Genetic basis of pituitary adenoma invasiveness: a review. J Neurooncol 2001; 52: 195 – 204.
- 26.
Saeger W, Lubke D. Pituitary carcinomas. Endocrin Pathol 1996; 7: 21 – 35.
- 27.
Jonsson B, Nilsson B. The impact of pituitary adenoma on morbidity. Increased sick leave and disability retirement in a cross-sectional analysis of Swedish national data. Pharmacoeconomics 2000; 18: 73 – 81.
- 28.
Bates AS, Bullivant B, Sheppard MC, Stewart PM. Life expectancy following surgery for pituitary tumors. Clin Endocrinol 1999; 50: 315 – 9.
- 29.
Rosén T, Bengtsson B-Å. Premature mortality due to cardiovascular diseases in hypopituitarism. Lancet 1990; 336: 285 – 8.
- 30.
Eda M, Saeki N, Fujimoto N, Sunami K. Demonstration of optic pathway in large pituitary adenoma on heavily T2 weighted MR images. Br J Neurosurg 2002; 16: 21 – 9.
- 31.
Rivoal O, Brezin AP, Billard SF, Luton JP. Goldmann perimetry in acromegaly: a survey of 307 cases from 1951 through 1996. Ophthalmology 2000; 107: 991 – 7.
- 32.
Randeva HS, Schoebel J, Byrne J, Esiri M, Adams CB, Wass JA. Classical pituitary apoplexy: clinical features, management and outcome. Clin Endocrinol 1999; 51: 181 – 8.
- 33.
Biousse V, Newman NJ, Oyesiku NM. Precipitating factors in pituitary apoplexy. J Neurol Neurosurg Psychiatry 2001; 71: 542 – 5.
- 34.
Abe T, Matsumoto K, Kuwazawa J, Toyoda I, Sasaki K. Headache associated with pituitary adenomas. Headache 1998; 38: 782 – 6.
- 35.
Hardy J. The transsphenoidal surgical approach to the pituitary. Hosp Pract 1979; 14: 81 – 9.
- 36.
Ciric I, Ragin A, Baumgartner C, Pierce D. Complications of transsfenoidal sugery: results of a national survey, review of the literature and personal experience. Neurosurgery 1997; 40: 225 – 37.
- 37.
Gittoes NJL, Bates AS, Tse W, Bullivan B, Shephard MC, Clayton RN et al. Radiotherapy for pituitary tumours. Clin Endocrinol (Oxford)1998; 48: 331 – 7.
- 38.
Turner HE, Stratton IM, Byrne JV, Adams CBT, Wass JAH. Audit of selected patients with non-functioning piuitary adenomas treated without irradiation – a follow-up study. Clin Endocrinol (Oxford) 1999; 51: 281 – 4.
- 39.
Thoren M, Høybye C, Grenback E, Degerblad M, Rahn T, Hulting AL. The role of gamma knife radiosurgery in the management of pituitary adenomas. J Neurooncol 2001; 54: 197 – 203.
- 40.
Plowman PN. Pituitary adenoma radiotherapy – when, who and how. Clin Endocrinol 1997; 51: 265 – 71.