Background.
This study examines the association between use of alternative medicine and cancer survival.
Material and methods.
A national multicentre study was carried out in Norway in December 1992 to assess the prevalence of use of alternative medicine among cancer patients. In January 2001 survival data were obtained with a follow up of eight years for 515 cancer patients.
Results.
A total of 112 (22 %) assessable patients used alternative medicine. During the follow up period, 350 patients died. Death rates were higher in users (79 %) than in non-users (65 %). In a Cox regression model adjusted for demographic, disease and treatment factors, the hazard ratio of death for any use of alternative medicine compared to no use was 1.30, p = 0.056, suggesting that alternative medicine use predicts shorter survival. Alternative medicine use had the most detrimental effect in patients with Eastern Cooperative Oncology Group performance status ECOG 0, (p = 0.001) when compared with ECOG 1 or higher.
Interpretation.
The use of alternative medicine seems to predict shorter survival in cancer. This effect appears predominantly in patients with good performance status.
Årsaken til at kreftpasienter benytter seg av behandlingsmetoder som ikke er vitenskapelig dokumentert, alternative terapier, er ikke kjent. En viktig grunn kan være at den etablerte medisinen ikke kan helbrede alle som har en kreftsykdom. Pasientene ønsker å gjøre noe selv. Mange ønsker seg behandling med få bivirkninger, behandling som de mener virker på hele mennesket (1) – (5). Enkelte forfattere beskriver at brukerne, i kontrast til ikke-brukerne, har hatt mer nervøs lidelse før kreftsykdommen, at de er storbrukere av helsevesenet og at de er mer opptatt av sin helse generelt (6, 7). Den typiske bruker er en høyt utdannet middelaldrende kvinne. Blant norske kreftpasienter har man funnet at det særlig er pasienter med symptomer på sykdommen og pasienter som opplever tilbakefall, som er brukere (8). Blant de helt gamle og de sykeste pasientene finner vi sjelden brukere av alternativ medisin (8).
Effekter av alternativ medisin er ofte vanskelig å måle. Cassileth og medarbeidere fant ingen overlevelsesgevinst blant pasienter som ble behandlet ved Livingston Weeler-klinikken (9). Den samme konklusjonen ble trukket etter en undersøkelse blant pasienter ved Bristol-klinikken i England (10). I en nordnorsk studie, publisert i 1998, blant en heterogen gruppe kreftpasienter, kunne man heller ikke påvise forskjell i levetid mellom brukere og ikke-brukere (11).
Siden det var så lite kunnskap om mulig effekt av alternativ medisin på overlevelse besluttet vi i 1992 å innlemme dette aspektet i en nasjonal studie planlagt av Helsedirektoratet. Undersøkelsen, hvor hovedmålet var å beskrive norske kreftpasienters bruk av alternativ medisin, hadde derfor som sideordnet målsetting å undersøke mulige effekter av slik bruk på overlevelse. Disse data presenteres i denne artikkelen.
Materiale og metode
I september 1992 gjennomførte vi en tverrsnittsundersøkelse blant kreftpasienter ved alle landets regionale kreftbehandlingssentre (Ullevål universitetssykehus, Radiumhospitalet, St. Olavs Hospital, Haukeland Universitetssykehus og Universitetssykehuset Nord-Norge. Spørreskjemaet (11) inneholdt 50 spørsmål med faste svaralternativer, men det var anledning til å komme med kommentarer. Resultatene vedrørende kreftpasientenes bruk samt detaljer rundt spørreskjemaet og pasientpopulasjonen er publisert tidligere (8).
Av 911 forespurte pasienter ble 642 inkludert i de endelige analysene. I denne delen av studien er pga. den lange oppfølgingsperioden pasienter eldre enn 75 år samt pasienter med særlig dårlig allmenntilstand, Eastern Cooperative Oncology Group funksjonsskala 4 (ECOG 4), ekskludert. Av denne grunn er antall pasienter som var med i de endelige analysene 515.
Livskvalitetsspørsmål benyttet i studien
Vi inkluderte to spørsmål som tidligere har vært benyttet og validert i en undersøkelse blant kreftpasienter (12): «Når du tenker på hvordan du har det for tiden, er du stort sett fornøyd med tilværelsen eller er du svært misfornøyd?» Det var sju svarkategorier, fra «svært fornøyd» til «svært misfornøyd». «Føler du deg stort sett sterk og opplagt, eller er du trett og sliten?» Det var sju svarkategorier, fra «meget sterk og opplagt» til «svært trett og sliten».
Definisjonen av alternativ medisin
Kreftpasientene ble bedt om rapportere de terapiformene de hadde benyttet ved å krysse av på en liste. Aktuelle valg var helbredelse ved bønn, healing, urter, dietter, megadoser med vitaminer, injeksjonsterapier (Nitter-kur eller Iscador), soneterapi og homøopati. Pasientene ble i tillegg bedt om å beskrive alle andre alternative metoder de hadde benyttet som behandling mot kreft.
Dersom en pasient hadde benyttet healing eller helbredelse ved bønn, ble vedkommende registrert som bruker av åndelige metoder, likegyldig om han også hadde brukt andre terapiformer Det var stor variasjon både i antall brukere og når det gjaldt hvilke metoder pasientene benyttet seg av i de forskjellige helseregionene (8).
Statistikk og etikk
Datatilsynet godkjente opprettelse av et register slik at dødsårsak kunne innhentes. Statistisk sentralbyrå oppgav sykdomsspesifikk dødsårsak frem til januar 1997, mens dødstidspunktet var tilgjengelig for alle pasienter frem til januar 2001.
De statistiske analysene ble utført ved hjelp av statistikkprogrammet STATA 7 (College Station, Texas). Sammenhengen mellom pasientens bruk av alternativ medisin og overlevelse er undersøkt ved hjelp av en Cox proporsjonal hasard-modell, hvor overlevende pasienter ble sensurert ved slutten av oppfølgingstidspunktene (fire og åtte år). Følgende variabler ble inkludert i analysen: bruk av alternativ medisin, kjønn, alder, utdanningsnivå, ECOG-status, sykdomsutbredelse (lokal versus metastatisk), behandlingsintensjon (palliativ versus kurativ), tid siden diagnose og to livskvalitetsspørsmål. I tilfeller hvor uavhengige faktorer har vært oppfattet som kategoriske, benyttet vi dummyvariabler, n-1 i antall. Effekten av funksjonsstatus, ECOG, er undersøkt på denne måten, siden man ikke kan predikere at f.eks. en endring i ECOG fra 0 til 1 tilsvarer den samme biologiske effekten som en endring fra 1 til 2.
Siden svarene på de to livskvalitetsspørsmålene korrelerte sterkt med hverandre, ble kun ett av disse benyttet i de endelige analysene. Undersøkelsen var godkjent av regional etisk komité i Nord-Norge.
Resultater
Gjennomsnittsalderen blant pasientene var 56 år, og kvinner utgjorde 57 % (290/515). Vi fant flere brukere av alternativ medisin blant pasienter med utbredt sykdom og symptomer av kreftsykdommen og blant dem som kun ble tilbudt lindrende behandling (tab 1). Demografiske faktorer som kjønn, alder og utdanning synes ikke å bety noe for hvor mange som bruker alternativ medisin så lenge de gamle og de sykeste ikke inkluderes i studien.
Tabell 1
Karakteristika blant kreftpasienter som benyttet eller ikke benyttet alternativ medisin
| Brukere av alternativ medisin (n = 112) |
Ikke-brukere alternativ medisin (n = 350) |
P-verdi¹ |
Manglende verdier |
||||
| Antall |
( %) |
Antall |
( %) |
||||
| Kjønn |
|||||||
| Kvinne |
66 |
(59) |
224 |
(56) |
0,53 |
0 |
|
| Mann |
46 |
(41) |
179 |
(44) |
|||
| Alder (år) |
|||||||
| 15 – 29 |
6 |
(5) |
25 |
(6) |
0,77 |
0 |
|
| 30 – 44 |
26 |
(23) |
76 |
(19) |
|||
| 45 – 59 |
41 |
(37) |
150 |
(37) |
|||
| 60 – 74 |
39 |
(35) |
152 |
(37) |
|||
| Utdanning |
|||||||
| Folke-/ungdomsskole |
59 |
(54) |
237 |
(60) |
0,28 |
10 |
|
| Høyere utdanning |
50 |
(46) |
159 |
(40) |
|||
| Sykdomsstadium |
|||||||
| Ingen eller kun lokalisert/regional |
39 |
(35) |
183 |
(47) |
0,02 |
12 |
|
| Fjernspredning |
73 |
(65) |
208 |
(53) |
|||
| Funksjonsstatus |
|||||||
| ECOG 0 |
41 |
(37) |
201 |
(50) |
0,05 |
0 |
|
| ECOG 1 |
38 |
(34) |
109 |
(27) |
|||
| ECOG 2 |
22 |
(20) |
51 |
(13) |
|||
| ECOG 3 |
11 |
(10) |
42 |
(10) |
|||
| Behandlingsintensjon |
|||||||
| Helbredelse |
32 |
(32) |
180 |
(50) |
0,002 |
53 |
|
| Lindring |
68 |
(68) |
182 |
(50) |
|||
| [i] | |||||||
[i] ¹ P-verdier refererer til khikvadrattest
Ulikhetene i kreftdiagnose mellom de nasjonale prevalenstallene og studiepasientene (tab 2) kan forklares med at ulike typer kreft i forskjellig grad behandles ved de spesialiserte kreftbehandlingsenhetene.
Tabell 2
Kreftdiagnosen blant alle deltakende pasienter sammenliknet med prevalensen av kreft i Norge
| ¹Prevalens av kreft |
Alle inkluderte pasienter |
||||
| Diagnose |
Antall |
( %) |
Antall |
( %) |
|
| Brystkreft |
20 480 |
(18,5) |
138 |
(26,8) |
|
| Maligne lymfomer |
4 161 |
(3,8) |
59 |
(11,5) |
|
| Gastro- intestinal- kreft |
15 004 |
(13,6) |
53 |
(10,3) |
|
| Gynekolo- gisk kreft |
15 885 |
(14,4) |
38 |
(7,4) |
|
| Lungekreft |
2 326 |
(2,1) |
34 |
(6,6) |
|
| Testiskreft |
2 580 |
(2,3) |
37 |
(7,2) |
|
| Hjerne- svulster |
1 353 |
(1,2) |
30 |
(5,8) |
|
| Prostata- kreft |
9 209 |
(8,3) |
20 |
(3,9) |
|
| Annen urologisk kreft |
9 312 |
(8,4) |
22 |
(4,2) |
|
| Maligne mela- nomer |
8 511 |
(7,7) |
15 |
(2,9) |
|
| Mindre diagnostiske grupper |
21 813 |
(19,7) |
69 |
(13,4) |
|
| Sum |
110 634 |
(100) |
515 |
(100) |
|
| [i] | |||||
[i] ¹ Prevalens refererer til antall pasienter i live i 1992 som hadde fått oppgitt sin kreftdiagnose i perioden 1953 til 1992. Data er oppgitt av Kreftregisteret
350 pasienter (68 %) døde, mens 165 var i live etter åtte års oppfølging. 79 % (88/112) av brukerne var døde, sammenliknet med 65 % (262/403) av dem som ikke hadde benyttet alternativ medisin (risikoforskjell 14 %; 95 % konfidensintervall 5 – 22 %; p = 0,007). Overlevelsessannsynligheten fremgår av figur 1.
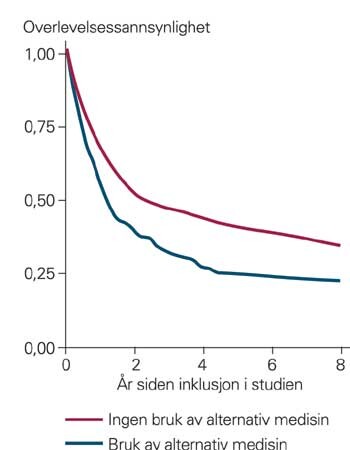
I den multivariable analysen, med inklusjon av alle kjente faktorer, er 421 pasienter tilgjengelige med komplette datasett (tab 3). De fleste faktorer er prognostiske for død. Risiko for død i forhold til bruk av alternativ medisin var 1,30 (95 % KI 1,0 – 1,7; p = 0,056), noe som antyder at brukerne har en høyere dødelighet. I alt 39 % (44/112) av pasientene benyttet ikke-åndelige metoder, de resterende ble klassifisert som brukere av åndelige metoder. De to gruppene hadde samme dødelighet etter fire og åtte år.
Tabell 3
Ulike faktorers betydning for dødsrisiko blant 421 kreftpasienter. Cox proporsjonal hasard-modell
| Faktor |
Hasardratio |
(95 % konfidensintervall) |
P-verdi |
| Bruk av alternativ medisin |
1,3 |
(1,0 – 1,7) |
0,056 |
| Kjønn |
1,0 |
(0,8 – 1,3) |
0,8 |
| Alder (ett år) |
1,0 |
(1,0 – 1,0) |
0,001 |
| Utdanning |
0,9 |
(0,7 – 1,2) |
0,5 |
| Sykdomsstadium |
|||
| ECOG 0 |
Referanse |
||
| ECOG 1 |
1,7 |
(1,2 – 2,3) |
0,001 |
| ECOG 2 |
1,1 |
(0,8 – 1,5) |
0,6 |
| ECOG 3 |
2,6 |
(1,7 – 3,9) |
< 0,001 |
| Utbredt sykdom (versus lokal) |
1,9 |
(1,4 – 2,6) |
< 0,001 |
| Palliativ behandling (versus kurativ) |
2,3 |
(1,7 – 3,2) |
< 0,001 |
| Livskvalitet¹ |
1,1 |
(1,0 – 1,2) |
0,015 |
| [i] | |||
[i] ¹ Høyere skåre angir dårligere livskvalitet
Hasardratio forble den samme blant pasienter med lokal sykdom versus pasienter med fjernspredning og blant pasienter som ble tilbudt kurativ versus pasienter som fikk palliativ behandling. Imidlertid fant vi stor forskjell i overlevelse blant pasienter i god allmenntilstand relatert til om de brukte eller ikke brukte alternativ medisin. ECOG 0-pasienter som var brukere, hadde en langt høyere dødsrate enn ikke-brukere (hasardratio 2,3 (95 % konfidensintervall 1,4 – 3,7), p-verdi 0,001).
Diskusjon
Da alle helseregioner er representert, er det grunn til å tro at de inkluderte pasientene i studien er representative for norske kreftpasienter behandlet ved sykehus. Vi har innhentet informasjon om alle pasientene ved de to undersøkelsestidspunktene, det er ingen frafall utenom ved død. Et mulig problem i oppfølgingsstudier er manglende anonymitet. Bruk av alternativ medisin kan oppfattes som et sensitivt spørsmål, og man kunne derfor tenke seg en underrapportering; pasientene kunne være redde for å støte sine behandlere. I en sammenliknende studie mellom kreftpasienter og en gruppe pasienter fra allmennpraksis, hvor de sistnevnte var anonyme, fant man langt flere brukere blant de anonymiserte (13). Funn av forventet sammenheng mellom overlevelse og kjente prognostiske faktorer som alder, sykdomsstadium, symptomer samt behandlingsintensjon, styrker også sannsynligheten for at våre funn er korrekte.
Alternativ medisin en mestringsstrategi?
Mange forfattere legger vekt på at bruk av alternativ medisin er en mestringsstrategi og således gir pasientene bedre livskvalitet. I en tverrsnittsstudie (14) blir det hevdet at det som skiller brukere fra ikke-brukere er nettopp at brukerne av alternativ medisin benytter disse terapiformene som en måte å mestre sin vanskelige situasjon på.
De fleste prospektive studier viser imidlertid at brukerne har lavere livskvalitet og flere psykiske plager enn ikke-brukerne (15, 16). Våre funn, der to allmenne spørsmål vedrørende pasientenes velvære og tilfredshet med livet predikerer levetid, støtter forskningen som antyder at også mer allmenne livskvalitetsmål kan brukes som uavhengige prognostika. Vi tror at faktorer som håp og psykisk lidelse er nær knyttet til pasientenes velvære og glede i livet og deres fysiske helse.
Årsak til kortere levetid?
Årsaken til at brukere av alternativ medisin skulle ha kortere levetid enn dem som kun får tradisjonell behandling, er ukjent for oss. En mulig forklaring kan være at terapiene pasientene brukte, faktisk innvirket negativt på helsen og forkortet levetiden. Vi har liten grunn til å tro at dette er riktig, idet brukerne i vår studie synes å benytte relativt ufarlige metoder. Siden både brukere og ikke-brukere fikk skolemedisinsk behandling, kan vi også utelukke at den primære behandlingen var ulik. Det kan hende at brukere tenderer til å benytte alternativ medisin ved tilbakefall eller forverring av sykdommen og dermed forsinker effektiv skolemedisinsk behandling. Om dette skulle forårsake så store endringer i levetid som vi finner i vår studie, er vi imidlertid tvilende til.
Den økte dødeligheten fant vi særlig blant de 242 pasientene som hadde best allmenntilstand. En mulig forklaring kan være at bruk av alternativ medisin gjenspeiler pasientens erkjennelse av en uheldig sykdomsutvikling før dette oppfanges av behandlingsapparatet. Dette kunne passe med at disse pasientene rapporterte dårligere livskvalitet og at de oppfattet at de hadde fått mindre håp om behandlingseffekt av legen sin. En alternativ forklaring kan være at brukerne venter lenger før de tar kontakt med lege ved tilbakefall.
Vi kjenner ikke til andre studier som har vist at brukere av alternative terapier har lavere overlevelse enn ikke-brukere. Funnene tilsier at klinikere bør interessere seg for pasientenes bruk av alternativ medisin. Så vidt vi kan forstå, egner dette forskningsfeltet seg ikke for randomiserte undersøkelser. Vi avventer derfor andre gruppers rapportering av langtidsoverlevelse blant brukere av alternativ medisin.
Studien ble igangsatt av Helsetilsynet. Vi takker Haakon Melsom, Ole Nome og Hroar Piene for planleggingsarbeid. Undersøkelsen er gjort mulig med økonomisk støtte fra Den Norske Kreftforening og Norges forskningsråd. Vi takker Ole Kristian Andersen, Stein Sundstrøm og Olav Dahl for innsamling av data.
Basert på en artikkel publisert i European Journal of Cancer (17)
- 1.
Astin JA. Why patients use alternative medicine: results of a national study. JAMA 1998; 279: 1548 – 53.
- 2.
Lerner IJ. The whys of cancer quackery. Cancer 1984; 538: 15 – 9.
- 3.
Cassileth BR, Chapman CC. Alternative and complementary cancer therapies. Cancer 1996; 77: 1026 – 34.
- 4.
van der Zouwe N, van Dam FS, Aaronson NK, Hanewald GJ. Alternative treatments in cancer; extent and background of utilisation. Ned Tijdschr Geneeskd 1994; 138: 300 – 6.
- 5.
Risberg T, Kaasa S, Wist E, Melsom H. Why are cancer patients using non-proven complementary therapies? A cross-sectional multicentre study in Norway. Eur J Cancer 1997; 33: 575 – 80.
- 6.
Downer SM, Cody MM, McCluskey P, Wilson PD, Arnott SJ, Lister TA et al. Pursuit and practice of complementary therapies by cancer patients receiving conventional treatment. BMJ 1994; 309: 86 – 9.
- 7.
Davidson JR, Rampes H, Eisen M, Fisher P, Smith RD, Malik M. Psychiatric disorders in primary care patients receiving complementary medical treatments. Compr Psychiatry 1998; 39: 16 – 20.
- 8.
Risberg T, Lund E, Wist E, Dahl O, Sundstrom S, Andersen OK et al. The use of non-proven therapy among patients treated in Norwegian oncological departments. A cross-sectional national multicentre study. Eur J Cancer 1995; 31A: 1785 – 9.
- 9.
Cassileth BR, Lusk EJ, Guerry D, Blake AD, Walsh WP, Kascius L et al. Survival and quality of life among patients receiving unproven as compared with conventional cancer therapy. N Engl J Med 1991; 324: 1180 – 5.
- 10.
Bagenal FS, Easton DF, Harris E, Chilvers CE, McElwain TJ. Survival of patients with breast cancer attending Bristol Help Centre. Lancet 1990; 336: 606 – 10.
- 11.
Risberg T, Lund E, Wist E, Kaasa S, Wilsgaard T. Cancer patients use of nonproven therapy: a 5-year follow-up study. J Clin Oncol 1998; 16: 6 – 12.
- 12.
Kaasa S, Masterkaasa A, Lund E. Prognostic factors for patients with inoperable non-small cell lunge cancer, limited disease. The importance of patients’ subjective experience of disease and psychosocial well-being. Radiother Oncol 1989; 15: 235 – 42.
- 13.
Risberg T, Lund E, Wist E. Use of non-proven therapies. Differences in attitudes between Norwegian patients with non-malignant disease and patients suffering from cancer. Acta Oncol 1995; 34: 893 – 8.
- 14.
Sollner W, Maislinger S, DeVries A, Steixner E, Rumpold G, Lukas P. Use of complementary and alternative medicine by cancer patients is not associated with perceived distress or poor compliance with standard treatment but with active coping behavior: a survey. Cancer 2000; 89: 873 – 80.
- 15.
Burstein HJ, Gelber S, Guadagnoli E, Weeks JC. Use of alternative medicine by women with early-stage breast cancer. N Engl J Med 1999; 340: 1733 – 9.
- 16.
Carlsson M, Arman M, Backman M, Hamrin E. Perceived quality of life and coping for Swedish women with breast cancer who choose complementary medicine. Cancer Nurs 2001; 24: 395 – 401.
- 17.
Risberg T, Vickers A, Bremnes RM, Wist EA, Kaasa S, Cassileth BR. Does alternative medicine use predict survival in cancer? Eur J Cancer 2003; 39: 372 – 7.