BACKGROUND
Following the bomb attack on the government quarter on 22 July 2011, many of the injured were treated at the accident and emergency department in Oslo.
MATERIAL AND METHOD
The patients (n=79) were sent a questionnaire ten months after their treatment and again after three years. A total of 42 patients responded on one or both occasions. Post-traumatic stress reactions were measured using PTSD-RI (University of California at Los Angeles PTSD Reaction Index). Symptoms of anxiety and depression were measured with the aid of HSCL-8 (Hopkins Symptom Checklist). Physical symptoms were surveyed using twelve questions. Satisfaction with follow-up was measured with eight questions on a five-point scale.
RESULTS
After ten months, the average score for PTSD-RI was 1.4 (95 % CI 1.0–1.7), and 31 % of the responses were at a clinical PTSD level. After three years, the average score was 1.3 (95 % CI 0.9–1.7), and 25 % were at a clinical PTSD level. Symptom score for anxiety and depression after ten months was 0.9 (95 % CI 0.6–1.2) and after three years 0.8 (95 % CI 0.5–1.2). The most frequent physical symptom was headache. The satisfaction with follow-up varied somewhat but was generally good.
INTERPRETATION
Several patients who received treatment for injuries at the accident and emergency department in Oslo had mental symptoms for a long period following the terror attack. The patients were satisfied with the follow-up, which was mainly provided by the primary healthcare service.
HOVEDBUDSKAP
Pasientene som fikk behandling for skader etter terrorangrepet 22. juli 2011 ved Legevakten i Oslo hadde betydelige psykiske helseplager de første tre årene etterpå
De fleste fikk dekket sine behov for helsehjelp og var tilfreds med behandlingstilbudet
22. juli 2011 ble vårt land rammet av de verste terrorhandlingene i nyere norsk historie. Først ble en bombe detonert i regjeringskvartalet. Åtte mennesker ble drept, ti innlagt i sykehus med alvorlige skader og 92 behandlet ved Legevakten i Oslo. Menneskene som oppholdt seg i eller nær regjeringskvartalet opplevde krigslignende scener med skadede og døde. Enkelte hadde problemer med å komme seg ut fra sammenraste bygninger. Deretter fulgte massakren på Utøya.
Hendelser som innebærer menneskelig ondskap, som en terrorhandling, gir større risiko for utvikling av psykiske symptomer enn for eksempel naturkatastrofer (1, 2). En undersøkelse blant ansatte i regjeringskvartalet som var til stede under eksplosjonen, viste at 24 % hadde mulig posttraumatisk stressforstyrrelse (PTSD) ti måneder senere (3). Reaksjonene i den norske befolkningen etter 22. juli 2011 viste at det å være i nærheten av bombeeksplosjonen, var assosiert med stress og frykt etterpå (4).
Ansatte i regjeringskvartalet og de som ble behandlet i sykehus, fikk systematisk tilbud om oppfølging. Det er imidlertid mer usikkerhet knyttet til oppfølgingen av personer som ikke var ansatt i regjeringskvartalet, men som tilfeldig passerte forbi og ble behandlet ved Legevakten i Oslo.
Hensikten med denne undersøkelsen var å studere personer som ble direkte rammet av bombeeksplosjonen og fikk behandling for fysiske skader ved Legevakten i Oslo. Grad av følelsesmessige og psykiske reaksjoner under selve hendelsen, symptomer på posttraumatisk stressforstyrrelse, angst og depresjon, smerter og fysiske plager ble kartlagt etter ti måneder og etter tre år. I tillegg undersøkte vi om pasientene fikk tilbud om oppfølging, innholdet i oppfølgingen samt grad av tilfredshet med hjelpetiltak.
Materiale og metode
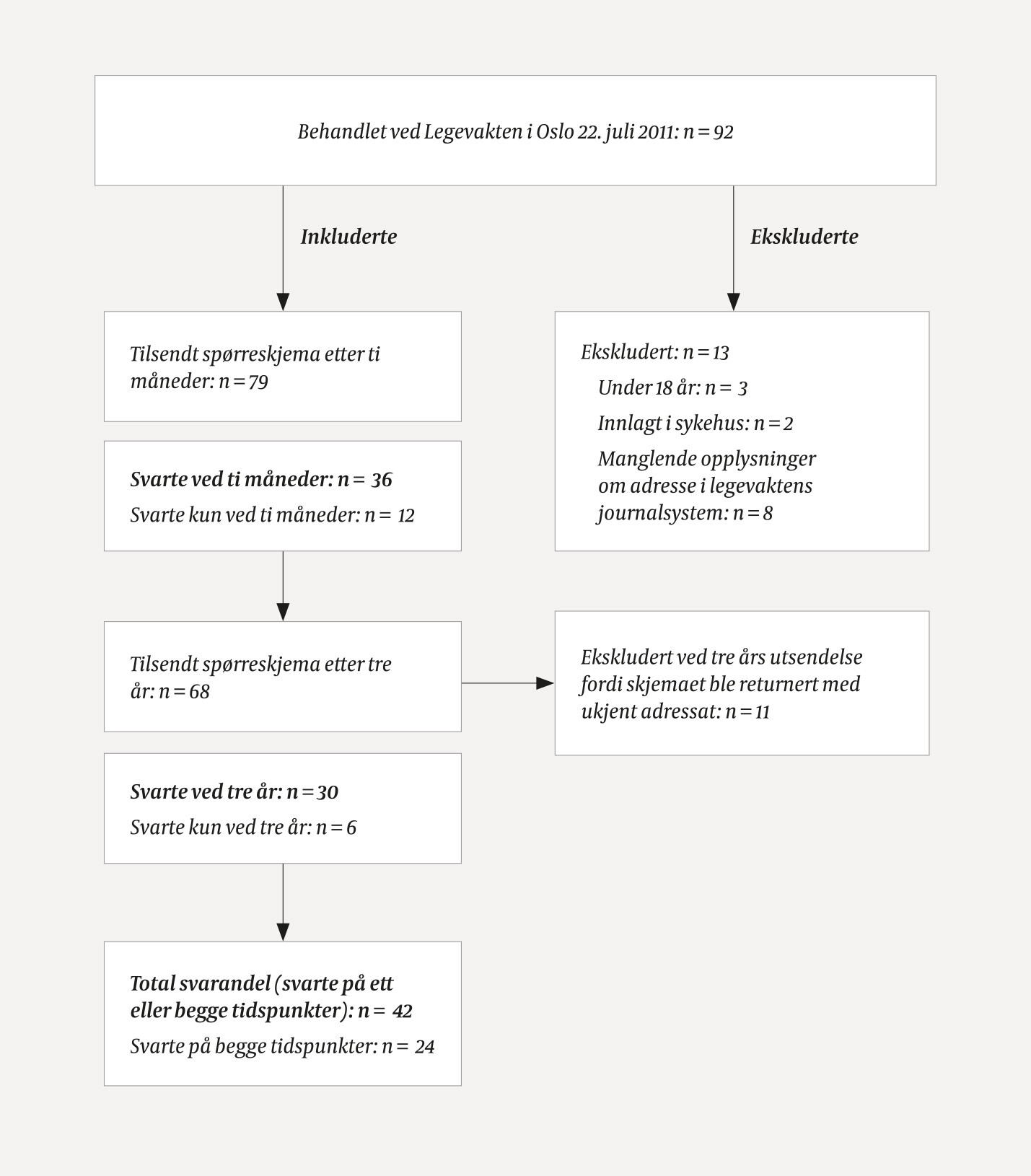
Deltagerne ble identifisert ved å gjennomgå journalene ved Legevakten i Oslo for pasienter innskrevet 22. juli 2011 etter kl 1530. De identifiserte fikk et spørreskjema i posten etter ti måneder (T1) og etter tre år (T2). Det ble også sendt en påminnelse ved hvert måletidspunkt (fig 1).
Følgende kliniske variabler ble registrert fra pasientjournalene fra 22. juli 2011: alvorligste skade, psykisk sjokk, behandling, sykmelding, tilsyn ved psykiatrisk legevakt og henvisning til andre helsetjenester, som sosial og ambulant akuttjeneste, sykehus, poliklinikk og fastlege.
Studien ble utført i samarbeid med Nasjonalt kunnskapssenter om vold og traumatisk stress. Flere av spørreskjemaene og måleskalaene vi brukte ble valgt i samråd med senteret, som benyttet de samme målene i studier av ungdom som ble rammet på Utøya.
Vi brukte to deler av PTSD-RI-indeksen (University of California Los Angeles posttraumatic stress reaction index) for å måle peri- og posttraumatiske stressreaksjoner (5). Dette instrumentet består av tre deler. I denne studien benyttet vi del 2, som er et sett med spørsmål om umiddelbare følelsesmessige reaksjoner, og del 3, som handler om symptomer på posttraumatisk stressforstyrrelse. Vi benyttet ikke første del, som er et sett med spørsmål som kartlegger den objektive eksponeringen.
De følelsesmessige reaksjonene under terrorhandlingen ble målt retrospektivt ti måneder etter hendelsen med ti spørsmål om peritraumatiske reaksjoner fra del 2 i PTSD-RI-indeksen (5). Spørsmålene blir brukt for å kartlegge den subjektive opplevelsen av stress og ubehag under eller umiddelbart etter en traumatisk hendelse. I den originale versjonen benyttes svaralternativene ja og nei. Vi benyttet en fempunkts skala fra 0 (ikke i det hele tatt) til 4 (i veldig stor grad) tilsvarende andre modifiserte norske versjoner brukt i studier omkring 22. juli (6).
Posttraumatiske stressreaksjoner den siste måneden ble målt med 20 spørsmål fra del 3 i samme instrument (UCLA-RI) (5), som er utviklet for å vurdere hvorvidt de diagnostiske kriteriene for posttraumatisk stresslidelse ifølge DSM-IV (Diagnostic and Statistical Manual for Mental Disorders) er oppfylt (7). Hvert spørsmål skåres på en fempunkts skala fra 0 til 4 (fra «aldri» til «mesteparten av tiden»). Tre spørsmål har to alternative formuleringer, og høyeste skår benyttes for å beregne den totale skåren. Vi beregnet en gjennomsnittsskår.
I tillegg, for å undersøke prevalens av klinisk signifikante symptomer, beregnet vi en sannsynlig diagnose basert på symptomkriteriene i DSM-IV. Ifølge disse må man i tillegg til det objektive traumekriteriet – at man har opplevd en traumatisk hendelse (A1) – oppfylle minst ett av fem gjenopplevelsessymptomer, minst tre av syv unngåelsessymptomer og minst to av fem symptomer på økt fysiologisk aktivering for å fylle kriteriene for en full diagnose. Et symptom vurderes som tilstedeværende dersom personen oppgir å ha opplevd dette «ofte» eller «mesteparten av tiden» i løpet av den siste måneden (skår 3 eller 4). Oppfyllelse av to av tre kriterier beskrives som at diagnosekriteriene er delvis oppfylt.
Symptomer på angst og depresjon ble målt ved hjelp av åttespørsmålsversjonen HSCL-8 fra Hopkins Symptom Checklist-25 (8, 9) og skåret på en fempunkts skala fra 0 (ikke plaget) til 4 (stadig svært plaget) (10).
Følgende fire spørsmål ble stilt om smerter og fysiske skader: Gir skaden(e) deg smerter i dag? Har skaden endret utseende ditt? Har du fått fysiske skader som hemmer deg i det daglige? Hvor plaget er du av skaden(e) nå? De tre første spørsmålene skulle besvares med ja/nei og det siste på en fempunktsskala fra 1 til 5 (fra «ikke i det hele tatt» til «i veldig stor grad»).
I tillegg ble det lagt til åtte spørsmål om ulike kroppslige plager deltagerne hadde hatt de siste to ukene, skåret på en firepunkts skala fra 1 til 4 (fra «ikke plaget» til «veldig mye plaget»). Denne var utviklet med bakgrunn i CSSI-8-skalaen (Childrens somatization inventory) (11).
Ved legevakten ble det registrert om pasientene ble sykmeldt. Etter ti måneder spurte vi om fravær fra jobb/utdanning på grunn av fysiske eller psykiske plager i løpet av de siste tre månedene (ja/nei). Etter tre år spurte vi om pasientene var i arbeid minst 50 % og om det var fysiske eller psykiske plager som var årsak til at de eventuelt var sykmeldt (ja/nei).
Spørsmålene om oppfølging dreide seg om hvorvidt pasientene fikk dekket sine hjelpebehov etter 22. juli 2011 og om hvor de eventuelt fikk hjelp (f.eks. psykolog, lege, sykepleier eller sosialarbeider). Antall kontakter/konsultasjoner ble registrert med åpen svarkategori.
Tilfredshet med helsetjenester ble målt etter tre år og inneholdt åtte spørsmål om ulike aspekter ved behandlingen. Spørsmålene ble formulert med utgangspunkt i terrorangrepet og skåret på en skala fra 1 til 5 (fra «ikke i det hele tatt», dvs. misfornøyd, til «i svært stor grad», dvs. fornøyd).
Statistikk
Dataene er presentert med gjennomsnitt og 95 % konfidensintervall (95 % KI). Vi beregnet endringer i gjennomsnittlig HSCL-8-skår og spørsmål om kroppslige plager fra ti måneder til tre år med paret t-test. Analysene ble gjort i SPSS, versjon 22 (Chicago, IL).
For å sammenligne pasientenes skårer på målingene av posttraumatisk stress fra første til andre måletidspunkt anvendte vi en blandet effekt-modell (mixed effects), som er spesielt anvendelig når det gjelder å håndtere manglende data. Vi benyttet denne analysemodellen fordi det var noe frafall fra T1 til T2 (fra 36 til 30 deltagere), og vi ville ha muligheten til å benytte alle tilgjengelige data uten å miste observasjoner, noe vi ville ha gjort om vi hadde benyttet en tradisjonell ANOVA-modell for repeterte målinger.
Blandet effekt-analysen ble gjennomført ved hjelp av nlme-pakken i R versjon 3.0.3 (R Foundation for Statistical Computing). Det var svært få manglende verdier innad i skalaen. På T1 var det tre personer som hadde én manglende av 17 verdier på PTSD-indeksen, mens det på T2 var én person som hadde én manglende verdi på skalaen. Denne type manglende data håndteres med en prosedyre for maksimal sannsynlighet (maximum likelihood) i R. På de øvrige skalaene vi benyttet var det ingen manglende verdier.
Grensen for statistisk signifikans ble satt til p < 0,05.
Etikk
Regional etisk komité godkjente studien (sak 2012/606). Deltagerne fikk skriftlig informasjon og ga skriftlig samtykke. Data er behandlet avidentifisert, i tråd med personvernreglementet ved Oslo universitetssykehus.
Resultater
Av 92 pasienter var det 79 inkluderbare, som fikk tilsendt et spørreskjema etter ti måneder (fig 1). Av disse besvarte 36 skjemaet (46 %). Etter tre år var 68 pasienter inkluderbare, og 30 (44 %) besvarte forespørselen. Til sammen svarte 42 pasienter (53 %) ved det ene eller begge tidspunktene. Andelen kvinner var 55 % (n = 23) og andelen menn 45 % (n = 21). Totalt 64 % (n = 27) bodde sammen med noen. Gjennomsnittsalderen var 45,6 år (standardavvik 14,8 år, spredning 20–68 år).
Skader og behandling
Alvorligste skade var oftest lokalisert i hodet (29 %, n = 12) og ansiktet (19 %, n = 8). De aller fleste (76 %, n = 40) hadde kuttskader og kontusjonsskader (33 %, n = 14). Behandlingen besto i de fleste tilfellene av suturering (57 %, n = 24). Psykisk sjokk ble registrert hos 17 %, n = 7). De fleste (83 %, n = 35) hadde ikke behov for medikamenter.
To pasienter ble behandlet ved psykiatrisk legevakt og ni henvist til sosial og ambulant akuttjeneste. De aller fleste (86 %, n = 36) ble ikke henvist til videre helsetjenester. De resterende ble henvist til sykehus/poliklinikk (n = 3) eller fastlege (n = 2).
Traumeeksponering
Graden av påkjenninger blant pasientene var høy (tab 1). Spesielt hadde mange opplevd sterke lyd- og synsinntrykk, og 31 % (n = 11) skåret 3 eller 4 («mye» og «veldig mye») på spørsmål om dette.
Tabell 1
Egenvurdert opplevelse under terrorangrepet angitt etter ti måneder. Spørsmål hentet fra PTSD-RI-indeksen (University of California Los Angeles posttraumatic stress reaction index). Skala fra 0 = ikke i det hele tatt til 4 = veldig mye
| Gjennomsnitt | 95 % KI | |
|---|---|---|
| I hvilken grad opplevde du sterke lydinntrykk? | 3,1 | 2,7–3,5 |
| I hvilken grad opplevde du sterke synsinntrykk? | 3,0 | 2,6–3,4 |
| Var du redd eller tenkte at dette var noe av det mest skremmende du har opplevd? | 2,9 | 2,5–3,3 |
| Følte du at det som skjedde, på en måte var uvirkelig, som om det skjedde i en film og ikke i virkeligheten? | 2,6 | 2,1–3,1 |
| Hadde du hjertebank? | 2,5 | 1,9–3,0 |
| Følte du at du ikke kunne stoppe det som skjedde eller at du trengte hjelp fra noen? | 2,4 | 1,9–2,9 |
| Var du veldig forvirret? | 2,3 | 1,8–2,8 |
| Følte du at det du opplevde, var motbydelig eller ekkelt? | 2,2 | 1,6–2,7 |
| I hvilken grad opplevde du deg selv som følelsesmessig lammet eller som om du var på siden av deg selv? | 2,1 | 1,6–2,7 |
| Var du andpusten? | 1,6 | 1,0–2,2 |
Symptomer på posttraumatisk stressforstyrrelse
Gjennomsnittsskåren for posttraumatiske stressymptomer målt med symptomdelen av UCLA-PTSD-RI (fra 0 til 4) var 1,4 (95 % KI 1,0–1,7) etter ti måneder og 1,3 (95 % KI 0,9–1,7) etter tre år. Reduksjonen i symptomskår fra første til andre tidspunkt var ikke statistisk signifikant.
Totalt rapporterte 11 personer (31 %) posttraumatiske stressymptomer på klinisk relevant nivå etter ti måneder (fem av disse på nivå forenlig med diagnosen posttraumatisk stressforstyrrelse og seks med delvis oppfylt diagnose). Etter tre år hadde åtte personer (26 %) fremdeles reaksjoner på klinisk relevant nivå (fire av disse på nivå forenlig med diagnosen posttraumatisk stressforstyrrelse og fire på nivå med delvis oppfylt diagnose).
Gjennomsnittlige symptomgruppeskår for fysiologisk aktivering (hhv. 1,8 og 1,6) var høyere enn for symptomer på gjenopplevelse (hhv. 1,3 og 1,2) og for unngåelsessymptomer (hhv. 1,3 og 1,2) på de to måletidspunktene, men det var ingen signifikant forskjell mellom måletidspunktene for noen av symptomgruppene.
Symptomer på angst og depresjon
Gjennomsnittlig totalskår for HSCL-8 var 0,9 etter ti måneder og 0,8 etter tre år (tab 2). 18 av 36 (50 %) hadde totalskår lik eller over 1,0 etter ti måneder. Ved tre år var tilsvarende andel 12 av 30 (40 %). Det var ingen signifikant nedgang i gjennomsnittsskårene for noen av spørsmålene på skårene for angst og depresjon fra ti måneder til tre år hos dem som svarte ved begge måletidspunkter.
Tabell 2
Angst og depresjon målt med HSCL-8-skalaen (Hopkins symptom checklist) etter ti måneder og etter tre år etter terrorangrepet. Skala fra 0 = ikke plaget til 4 = stadig svært plaget
| Ti måneder | 95 % KI | Tre år | 95 % KI | |
|---|---|---|---|---|
| Nervøsitet, indre uro | 1,0 | 0,7–1,5 | 1,0 | 0,6–1,5 |
| Følelse av å være anspent, oppjaget | 1,0 | 0,7–1,4 | 1,0 | 0,7–1,5 |
| Følelse av at alt er et slit | 1,0 | 0,6–1,4 | 0,9 | 0,5–1,4 |
| Mye bekymret eller urolig | 1,0 | 0,7–1,3 | 0,9 | 0,5–1,3 |
| Nedtrykt, tungsindig | 0,8 | 0,5–1,1 | 0,8 | 0,5–1,1 |
| Stadig redd eller engstelig | 0,7 | 0,3–1,1 | 0,5 | 0,2–0,9 |
| Plutselig frykt uten grunn | 0,7 | 0,3–1,1 | 0,8 | 0,4–1,2 |
| Følelser av håpløshet med tanke på fremtiden | 0,7 | 0,4–1,0 | 0,5 | 0,3–0,9 |
| Totalt (HSCL-8) | 0,9 | 0,6–1,2 | 0,8 | 0,5–1,2 |
Fysiske plager
Ved ti måneder svarte 50 % (n = 18) at de hadde synlige arr på grunn av skaden og 10 % (n = 4) hadde fått endret utseende. Én av fire hadde skaderelaterte smerter eller fysiske skader som var hemmende i det daglige (hhv. 26 %, n = 9, og 24 %, n = 9), mens 29 % (n = 10) fortsatt var plaget av skadene.
Hodepine og ryggsmerter var de vanligste plagene (tab 3). Hodepine var eneste fysiske plage med signifikant reduksjon i symptomskår fra ti måneder til tre år (p = 0,03).
Tabell 3
Fysiske plager ti måneder og tre år etter terrorangrepet. Skala fra 1 = ikke i det hele tatt til 4 = svært plaget
| Under er en liste over kroppslige plager man noen ganger kan ha. Hvor mye ha du vært plaget av dette i løpet av de siste 2 ukene? | Ti måneder | 95 % KI | Tre år | 95 % KI |
|---|---|---|---|---|
| Vondt i hodet | 2,3 | 1,9–2,7 | 2,0 | 1,6–2,5 |
| Vondt i korsryggen | 2,0 | 1,6–2,5 | 2,0 | 1,6–2,5 |
| Hjertet slår for fort (selv når du ikke trener) | 1,7 | 1,3–2,1 | 1,5 | 1,2–1,8 |
| Vondt i armer og ben | 1,7 | 1,4–2,0 | 1,4 | 1,2–1,7 |
| Følelse av å skulle besvime eller svimmelhet | 1,7 | 1,3–2,0 | 1,5 | 1,2–1,9 |
| Kvalme eller mageproblemer | 1,8 | 1,3–2,3 | 1,5 | 1,2–1,8 |
| Vondt i magen (mageknip) | 1,4 | 1,1–1,8 | 1,3 | 1,1–1,5 |
| Kraftløshet (å føle seg svak i deler av kroppen) | 1,9 | 1,5–2,3 | 1,7 | 1,3–2,1 |
| Gjennomsnittlig symptomskår | 1,8 | 1,6–2,1 | 1,7 | 1,3–2,0 |
Sykmelding
Fem personer ble sykmeldt under konsultasjonen ved legevakten. Etter ti måneder oppga 36 % (n = 12) å ha vært sykmeldt de siste tre måneder. Etter tre år hadde to personer vært sykmeldt for psykiske plager og 30 % (n = 8) for fysiske i løpet av de siste tre månedene.
Helsetjenester og tilfredshet med oppfølging
Ved ti måneder svarte 69 % (n = 14) at de fikk dekket sitt hjelpebehov. Etter tre år økte dette til 80 % (n = 24). 28 % (n = 8) hadde fått behandling hos fastlege (gjennomsnitt 3,8 konsultasjoner), 25 % (n = 7) hos psykolog eller psykiater (gjennomsnitt 3,3 konsultasjoner) og 14 % (n = 4) av andre hjelpepersoner i kommunen (gjennomsnitt 1,2 kontakter).
Pasientene var i hovedsak tilfredse med helsetjenestetilbudet (tab 4). Det var minst tilfredse svar på spørsmålet om det var én person i hjelpeapparatet som hadde hovedansvaret for oppfølgingen.
Tabell 4
Tilfredshet med helsetjenestene tre år etter terrorangrepet. Skala fra 1 = ikke i det hele tatt til 5 = svært mye av tiden
| Gjennomsnitt | 95 % KI | |
|---|---|---|
| Opplevde du å bli møtt med omtanke og omsorg? | 3,9 | 3,4–4,5 |
| Måtte du vente for å få tilbud om hjelp fra det offentlige etter terrorangrepet? | 1,31 | 0,6–1,9 |
| Hvor fornøyd er du med tilgjengeligheten av hjelpeapparatet? | 3,5 | 3,4–4,0 |
| Var hjelpen og behandlingen du fikk etter terrorangrepet, alt i alt tilfredsstillende? | 3,5 | 3,0–4,0 |
| Fikk du nok tid til samtaler og kontakt med helsepersonell? | 3,3 | 2,8–4,0 |
| Fikk du tilbud om hjelp uten å måtte be om det? | 3,3 | 2,6–3,9 |
| Fikk du inntrykk av at hjelpeapparatet var godt organisert etter 22. juli 2011? | 3,2 | 2,6–3,9 |
| Ble du tatt med på råd i valg av helsehjelp og behandling? | 3,1 | 2,6–3,8 |
| Opplevde du at én person i hjelpeapparatet hadde hovedansvaret for oppfølgingen av deg? | 2,3 | 1,9–3,0 |
1Reversert formulering
Diskusjon
Hovedfunnet i studien er at de som ble behandlet ved Legevakten i Oslo for skader etter eksplosjonen i regjeringskvartalet 22. juli 2011, hadde alvorlige helseproblemer ved ti måneders og tre års oppfølging. Én av fire oppga symptomer på posttraumatisk stressforstyrrelse og fysiske helseplager relatert til skadene. Mange hadde vært borte fra jobb og skole.
I vår studie var gjennomsnittsskåren for posttraumatisk stress målt ved PTSD-RI 1,4 ved ti måneder (på en skala fra 0 til 4). I en studie av de overlevende fra Utøya var tilsvarende skår 1,6 etter fire til fem måneder (6). Det var færre som hadde symptomer på posttraumatisk stress på klinisk nivå av legevaktpasientene etter ti måneder (31 %) sammenlignet med de overlevende fra Utøya (47 %). Sammenligningen må ses i lys av vesentlige faktorer som skiller de to terrorhandlingene med henblikk på varighet, trusselbilde og opplevelsen av å være fanget – i tillegg til den betydelige forskjellen i antallet involverte.
Det er ikke uvanlig at traumepasienter som behandles i sykehus etter trafikk- og fallulykker har symptomer som angst og depresjon og posttraumatisk stress på klinisk nivå etter ett år (12). I vår studie er det imidlertid ikke mulig å si om det var hendelsen i seg selv som førte til psykiske symptomer, eller om symptomene også kunne skyldes de fysiske skadene.
Det er imidlertid verdt å merke seg at symptomene på angst og depresjon målt med HSCL-8 ikke var redusert fra første til andre måletidspunkt, noe som understreker viktigheten av langtidsoppfølging av personer som rammes av terror. Til sammenligning viste resultater i et representativt utvalg i Norge gjennomsnittsskårer på 0,3 for angst og 0,4 for depresjon (13), noe som er betydelig lavere enn hos dem som fikk behandling ved legevakten 22. juli.
Når det gjelder fysiske plager, er det vanskelig å si noe sikkert om dette skyldes de psykiske belastningene eller skadene. Vår studie viste at hodepine var det største problemet. Dette samsvarer med en norsk studie som viser at potensielt traumatiske hendelser er assosiert med hodepine (14).
I motsetning til i andre deler av verden, hvor skadede oppsøker sykehus direkte, kontaktet de skadede i Oslo legevakten. På grunn av denne arbeidsdelingen behandlet Legevakten i Oslo et stort antall lettere skadede, mens Oslo universitetssykehus behandlet dem som var hardest skadet.
Fordi omfanget av skadede tidlig i forløpet var ukjent, prioriterte man å ferdigbehandle pasientene på Legevakten i Oslo så raskt som mulig for å kunne ta imot nye. For å ivareta behovet for videre oppfølging tok helsepersonell ved legevakten telefonisk kontakt med pasientene dagen etter, med tilbud om blant annet psykososial ivaretakelse.
Funnene i vår studie viser at det er behov for langsiktige behandlingstilbud for både psykiske symptomer og fysiske plager. Det er derfor viktig at informasjon om tilgjengelig helsehjelp kommuniseres tydelig ved legevakten og også fra helsemyndighetene ved slike hendelser. I en sjokkfase er det ikke sikkert at pasienter registrerer et tilbud om hjelp, og behovet for hjelp kan jo komme senere i forløpet.
I Helsedirektoratets reviderte veileder for psykososiale tiltak ved kriser, ulykker og katastrofer er proaktiv psykososial oppfølging med egen navngitt kontaktperson i kommunen nå tatt inn som et sentralt punkt (15). Våre funn, som viste at det pasientene var minst fornøyd med nettopp var manglende kontaktperson, gir grunn til å tro at dette er et viktig tillegg.
Selv om det ikke er mulig å generalisere resultatene fra utvalget i vår studie til å gjelde alle dem som befant seg i nærheten av eksplosjonen, kan det likevel tenkes at de i noen grad også vil gjelde for dem som befant seg i nærheten, men ikke ble skadet. Funn fra et representativt utvalg av den norske befolkningen viste at nærhet til bombeeksplosjonen medførte større grad av traumatisering (4).
En studie med ansatte i regjeringskvartalet viste at posttraumatisk stressforstyrrelse var knyttet til opplevelsen av å ha vært utsatt for livsfare, uavhengig om man var til stede på jobb eller ikke (16). For å ivareta alle potensielt traumatiserte ved eventuelle fremtidige terrorhandlinger eller større katastrofer er det viktig at helsemyndighetene sørger for tilstrekkelig offentlig informasjon omkring tilgjengelig helsehjelp
Vi har i den senere tid sett flere terrorhandlinger rettet mot sivile, slik som i bombeeksplosjonen i London i 2017, hendelsene i Brussel i 2016, hvor selvmordsbombere angrep flyplass og undergrunnsbane, og i Paris og Nice, hvor enkeltpersoner drepte mange mennesker. For å kunne tilby adekvat hjelp er kunnskap om organisering av den akutte helsehjelpen og om helseproblemer hos de rammede viktig.
I vår studie fikk deltagerne tilsendt et spørreskjema etter ti måneder. Vi kan dermed ikke si noe om de psykiske symptomene var høyere umiddelbart etter terrorangrepet. Det er et etisk dilemma å studere personer umiddelbart etter en terrorhandling, men i fremtidige studier bør man vurdere å inkludere et første måletidspunkt tidligere, som del av en screening. På denne måten kan man både undersøke punktprevalens, vurdere hvilke tiltak som bør iverksettes i tidlig fase og om tiltakene har effekt over tid. En slik metode ble brukt i forbindelse med bombeangrepet i London i 2005, med lovende resultater (17).
På grunn av manglende ressurser hadde vi ikke mulighet til å innkalle pasientene til en klinisk samtale, noe som trolig ville bidratt til økt pålitelighet av funnene. I eventuelle fremtidige studier bør man derfor vurdere undersøkelse av det personlige kliniske forløpet. Den lave svarandelen svekker også den eksterne validiteten av funnene, i tillegg til den statistiske styrken.
Det er en styrke at vi benyttet validerte instrumenter og de samme spørsmålene som ble brukt i studiene til Nasjonalt kunnskapssenter om vold og traumatisk stress om de rammede fra Utøya. Det er allikevel viktig å merke seg at spørsmålene om posttraumatiske stressreaksjoner og somatiske plager som vi brukte, opprinnelig er designet for ungdomspopulasjoner. Tidligere psykisk helse kan ha påvirket resultatene, og en svakhet er at vi ikke spurte etter og kunne justere for kjente prediktorer for posttraumatisk stressforstyrrelse (18).
Det er også en svakhet at vi ikke kunne gjøre frafallsanalyser. Selv om frafall og lav svarandel i noe grad svekker konklusjonene i undersøkelsen, var det ikke forskjeller mellom dem som svarte på begge tidspunkter og dem som svarte ved kun ett tidspunkt. Samlet forsterker dette funnet antagelsen om at verdiene for de 24 som svarte ved begge tidspunkter kan generaliseres til alle 42 som svarte totalt.
- 1.
Norris FH, Friedman MJ, Watson PJ et al. 60,000 disaster victims speak: Part I. An empirical review of the empirical literature, 1981-2001. Psychiatry 2002; 65: 207 - 39. [PubMed][CrossRef]
- 2.
Ekeberg Ø, Skogstad L, Myhrer SH. Tsunamien – ettervirkninger for overlevende og pårørende. Tidsskr Nor Legeforen 2008; 128: 1939 - 43. [PubMed]
- 3.
Hansen MB, Nissen A, Heir T. Proximity to terror and post-traumatic stress: a follow-up survey of governmental employees after the 2011 Oslo bombing attack. BMJ Open 2013; 3: e002692. [PubMed][CrossRef]
- 4.
Thoresen S, Aakvaag HF, Wentzel-Larsen T et al. The day Norway cried: Proximity and distress in Norwegian citizens following the 22nd July 2011 terrorist attacks in Oslo and on Utøya Island. Eur J Psychotraumatol 2012; 3: 19709. [PubMed][CrossRef]
- 5.
Steinberg AM, Brymer MJ, Decker KB et al. The University of California at Los Angeles Post-traumatic Stress Disorder Reaction Index. Curr Psychiatry Rep 2004; 6: 96 - 100. [PubMed][CrossRef]
- 6.
Dyb G, Jensen TK, Nygaard E et al. Post-traumatic stress reactions in survivors of the 2011 massacre on Utøya Island, Norway. Br J Psychiatry 2014; 204: 361 - 7. [PubMed][CrossRef]
- 7.
APAD-I-T. Diagnostic and Statistical Manual of Mental Disorders. 4. utg. Washington D.C.: American Psychiatric Association, 2000.
- 8.
Derogatis LR, Lipman RS, Rickels K et al. The Hopkins Symptom Checklist (HSCL): a self-report symptom inventory. Behav Sci 1974; 19: 1 - 15. [PubMed][CrossRef]
- 9.
Tambs K, Moum T. How well can a few questionnaire items indicate anxiety and depression? Acta Psychiatr Scand 1993; 87: 364 - 7. [PubMed][CrossRef]
- 10.
Derogatis LR, Rickels K, Rock AF. The SCL-90 and the MMPI: a step in the validation of a new self-report scale. Br J Psychiatry 1976; 128: 280 - 9. [PubMed][CrossRef]
- 11.
Walker LS, Beck JE, Garber J et al. Children's Somatization Inventory: psychometric properties of the revised form (CSI-24). J Pediatr Psychol 2009; 34: 430 - 40. [PubMed][CrossRef]
- 12.
Skogstad L, Tøien K, Hem E et al. Psychological distress after physical injury: a one-year follow-up study of conscious hospitalised patients. Injury 2014; 45: 289 - 98. [PubMed][CrossRef]
- 13.
Rutlin A. Femfaktor-modellen og psykisk helse: en studie av forholdet mellom femfaktor-modellen og vanlige psykiske plager og symptomer i et normalutvalg. Oslo: Psykologisk institutt, Universitetet i Oslo, 2011.
- 14.
Stensland SO, Zwart JA, Wentzel-Larsen T et al. The headache of terror: A matched cohort study of adolescents from the Utøya and the HUNT Study. Neurology 2018; 90: e111 - 8. [PubMed][CrossRef]
- 15.
Helsedirektoratets reviderte veileder for psykososiale tiltak ved kriser uok. https://helsedirektoratet.no/nyheter/veileder-for-psykososiale-tiltak-ved-kriser-ulykker-og-katastrofer-er-revidert (5.4.2018).
- 16.
Heir T, Blix I, Knatten CK. Thinking that one's life was in danger: perceived life threat in individuals directly or indirectly exposed to terror. Br J Psychiatry 2016; 209: 306 - 10. [PubMed][CrossRef]
- 17.
Brewin CR, Fuchkan N, Huntley Z et al. Outreach and screening following the 2005 London bombings: usage and outcomes. Psychol Med 2010; 40: 2049 - 57. [PubMed][CrossRef]
- 18.
Brewin CR, Andrews B, Valentine JD. Meta-analysis of risk factors for posttraumatic stress disorder in trauma-exposed adults. J Consult Clin Psychol 2000; 68: 748 - 66. [PubMed][CrossRef]