Background.
Vaginal delivery in breech presentation is controversial, but in Norway vaginal delivery is recommended to certain groups of women. We have examined maternal and neonatal outcome at our hospital by mode of delivery to test whether our results support the recommendation.
Material and methods.
We analyzed data from 385 women who delivered singleton breech fetuses after 34 weeks of gestation in the 10-year period 1997 – 2006 in Nordlandssykehuset, Bodø. Data were analyzed according to intended mode of delivery (caesarean section or vaginal delivery). Outcomes measured were neonatal and maternal mortality and morbidity, indication for caesarean section and use of forceps in vaginal delivery.
Results.
36 % of women delivered vaginally, and 39 % by planned and 25 % by acute caesarean section. Forceps were used in 16 % of vaginal deliveries. We found a higher incidence of early neonatal morbidity after vaginal delivery than after caesarean section (11/214 vs. 0/134, p < 0.008), but none of the children had any noticeable morbidity after one year. There was a higher risk of bleeding more than 1 000 ml after caesarean section (p = 0.01).
Interpretation.
We found increased neonatal morbidity after vaginal deliveries of breech presentations, but the increase was about the same as that forming the basis for the national guidelines. We therefore choose to continue our practice with recommended vaginal delivery in breech presentation after careful selection.
Valg av forløsningsmetode ved seteleie til termin er omdiskutert, og praksis varierer mellom land og institusjoner. I 2000 ble en studie fra Term Breech Trial Collaborative Group publisert i The Lancet. Dette var en stor, randomisert multisenterstudie som viste økt neonatal morbiditet og mortalitet ved vaginal forløsning av seteleie (1). I de følgende årene steg keisersnittfrekvensen ved seteleie i mange land betydelig. Studien er blitt kritisert i etterkant (2) – (4), men til tross for dette er keisersnittfrekvensen ved seteleie fortsatt høy i mange land. I Sverige forløses 93 % av seteleier i dag ved keisersnitt (5). Andelen av mødre med seteleie til termin som ble forløst ved keisersnitt økte fra 60 % til 70 % i Norge etter at studien ble publisert (6).
I 2002 tok Senter for medisinsk metodevurdering etter forespørsel fra Helsetilsynet en gjennomgang av all relevant litteratur om forløsning av seteleie (7). Ifølge deres rapport gir vaginal seteforløsning marginalt økt risiko for peri- og neonatal sykelighet i forhold til planlagt keisersnitt og økt risiko for apgarskår < 7 etter fem minutter, uten at dette nødvendigvis gir senfølger. Akutt keisersnitt gir høyest risiko for maternelle komplikasjoner. Senter for medisinsk metodevurdering konkluderte med at vaginal seteforløsning er et trygt alternativ i Norge (7).
Belfrage & Gjessing i Stavanger viste økt neonatal morbiditet, økt andel babyer med apgarskår < 7 ved fem minutter og økt antall innleggelser ved nyfødtavdeling etter vaginal seteforløsning. Forfatterne konkluderte med at man bør anbefale keisersnitt ved seteleie (8). Vårt sykehus er mindre, men for øvrig sammenliknbart med Stavanger universitetssjukehus, da begge har sentralsykehusfunksjon. Vi følger nasjonale retningslinjer ved seteforløsning (9). Da man i artikkelen fra Stavanger og i rapporten fra Senter for medisinsk metodevurdering gir ulike råd, ønsket vi å vurdere forsvarligheten av vår egen praksis med tanke på komplikasjoner hos mor og barn. Funnene ville vi se opp mot rapporten fra Senter for medisinsk metodevurdering. Vi undersøkte data fra alle seteleier fra 34 ukers svangerskapslengde i perioden 1997 – 2006.
Materiale og metode
Kvinneklinikken i Bodø har ca. 1 100 fødsler per år og er sentralsykehus for ti fødeenheter i Helse Nord. Det er det eneste sykehuset i Nordland med barneavdeling. Alle spesialister ved avdelingen behersker Løvsets manøver for skulderekstraksjon og Pipers tang på sistkommende hode. Ved kjent setefødsel blir keisersnitt vurdert ut fra gjeldende nasjonale retningslinjer (9). Det er alltid to leger til stede ved setefødsler, hvorav minst én er spesialist med erfaring med vaginal seteforløsning.
Vi registrerte leie, fødselsvekt, hodeomkrets og apgarpoeng, bruk av tang ved vaginal forløsning, keisersnitt og indikasjon for operative forløsninger ved hjelp av fødselsprotokollen og Partus (Clinsoft). I fødselsprotokollen registreres kvinnens identitet, paritet, svangerskapsuke og fosterleie. Partus er jordmors journaldokumentasjon under og etter fødsel. Fra fødeprotokollen identifiserte vi retrospektivt 385 kvinner som fødte barn i seteleie etter svangerskapsuke 34 i perioden 1.1. 1997 – 31.12. 2006. Vi gjennomgikk journalen til alle mødre og barn med tanke på komplikasjoner fra forløsningen. Vi undersøkte journalene til alle barna frem til ett års alder. Dersom barnet av en eller annen grunn ble fulgt opp ved barneavdelingen, ble alle journalnotater kontrollert.
Neonatal morbiditet og mortalitet ved fødsel samt ved seks ukers alder, maternell morbiditet og mortalitet, indikasjon for planlagt og akutt keisersnitt og bruk av tang ved vaginal forløsning ble registrert. Neonatal morbiditet ble definert som apgarskår < 7 ved fem minutter, intubasjon og ventilasjon over 24 timer, pneumothorax, infeksjon, intracerebral blødning, neonatal encefalopati, claviculafraktur eller andre større skader hos barnet.
Maternell morbiditet ble definert som blødning mer enn 1 000 ml, placentarester med behov for revisjon, infeksjon (generell infeksjon eller sårinfeksjon), tredje- eller fjerdegrads perinealrifter eller hysterektomi. Journalene ble gransket for tidsrommet fra innleggelsen og seks uker postpartum.
Fødsler ved gestasjonsuke 34 – 37 er beskrevet separat, for bedre å kunne sammenlikne vår studie med andre tilsvarende studier.
Forskjeller mellom gruppene ble analysert med Fishers eksakte test i InStat (Graph Pad Software, CA, USA).
Studien er godkjent av personvernombudet som kvalitetssikringsprosjekt.
Resultater
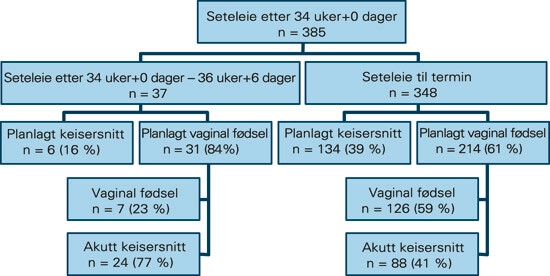
I løpet av tiårsperioden ble 385 kvinner med svangerskap med ett foster og seteleie fra svangerskapsuke 34 registrert, hvorav 348 til termin og 37 som hadde gått 34 uker + 0 dager – 36 uker + 6 dager. Figur 1 viser forløsningsmetode. Andel vaginalt forløste til termin var 36 %. Tang ble anvendt ved 16 % av de vaginale forløsningene. Tabell 1 viser bakgrunnsdata for gruppene med planlagt vaginal forløsning og planlagt keisersnitt.
Tabell 1
Karakteristika ved 348 seteleier til termin
| Karakteristika |
Planlagt keisersnitt (n = 134) |
Planlagt vaginal forløsning (n = 214, hvorav vaginal fødsel n = 126 og akutt keisersnitt n = 88) |
P-verdi |
| Mors alder (år) |
30,7 |
29,0 |
0,005 |
| Førstegangsfødende, antall (%) |
64 (48) |
118 (55) |
0,19 |
| Fødselsvekt (g) |
3 577 |
3 361 |
0,0004 |
| Hodeomkrets (cm) |
36,6 |
36,0 |
0,004 |
| Kjønn gutt, antall (%) |
73 (55) |
90 (42) |
0,03 |
Det var ingen neonatal mortalitet hos dem som ble født til termin i vår undersøkelse. Neonatal morbiditet er vist i tabell 2. Antall komplikasjoner var ikke signifikant forskjellig hver for seg, men antallet nyfødte med komplikasjoner var signifikant høyere ved planlagt vaginal forløsning enn ved planlagt keisersnitt (p = 0,008). Det var ingen tilfeller av neonatal hjerneblødning eller encefalopati. Ett års journalgjennomgang viste ingen bestående morbiditet.
Tabell 2
Morbiditet hos nyfødte til termin fordelt på planlagt fødselsmetode
| Morbiditet |
Planlagt keisersnitt (n = 134) |
Planlagt vaginal forløsning (n = 214, hvorav vaginal fødsel n = 126 og akutt keisersnitt n = 88) |
P-verdi |
| Apgarskår < 7 etter 5 minutter |
0 |
6 |
0,09 |
| Pneumothorax |
0 |
3 |
0,29 |
| Infeksjon |
0 |
2 |
0,53 |
| Intubasjon og ventilasjon > 24 t |
0 |
1 |
1 |
| Claviculafraktur |
0 |
1 |
1 |
| Samlet neonatal morbiditet |
0 |
11 |
0,008 |
Maternell morbiditet ved forløsning til termin er vist i tabell 3. Det var ingen maternell mortalitet. Det var signifikant flere kvinner med blødning over 1 000 ml ved planlagt keisersnitt enn ved planlagt vaginal fødsel. Øvrige komplikasjoner var ikke signifikant forskjellig. Det totale antall maternelle komplikasjoner var ikke signifikant høyere ved planlagt vaginal forløsning enn ved planlagt keisersnitt (p = 0,12).
Tabell 3
Maternell morbiditet ved seteleie til termin fordelt på planlagt fødselsmetode
| Morbiditet |
Planlagt keisersnitt (n = 134) |
Planlagt vaginal forløsning (n = 214, hvorav vaginal fødsel n = 126 og akutt keisersnitt n = 88) |
P-verdi |
| Blødning > 1 000 ml |
9 |
3 |
0,01 |
| Revisjon |
0 |
4 |
0,3 |
| Infeksjon |
3 |
2 |
0,38 |
| Hysterektomi |
1 |
0 |
0,39 |
| 3. eller 4. grads perinealrift |
0 |
3 |
0,29 |
| Samlet maternell morbiditet |
12 |
10 |
0,17 |
Indikasjoner for keisersnitt til termin er vist i tabell 4. 15 tilfeller av seteleie var ukjente før fødsel. Av disse fødte fem vaginalt.
Tabell 4
Indikasjon for keisersnitt ved 348 seteleier til termin
| Planlagt keisersnitt (n = 134) |
Akutt keisersnitt (n = 88) |
||
| Indikasjon |
Antall (%) |
Antall (%) |
|
| Mors ønske |
52 (39) |
15 (17) |
|
| Fotpresentasjon |
2 (1) |
19 (22) |
|
| Mekaniske misforhold¹ |
54 (40) |
13 (15) |
|
| Mors sykdom/uteruspatologi² |
18 (13) |
7 (8) |
|
| Føtal patologi før fødsel³ |
8 (6) |
3 (3) |
|
| Føtalt stress/langsom fremgang i fødsel⁴ |
0 |
31 (35) |
|
| [i] | |||
[i] ¹ Estimert fødselsvekt > 4 000 – 4 500 g eller ikke-oppfylte kriterier ved pelvimetri
² Preeklampsi, HELLP-syndrom, prematur vannavgang (PROM), uterus bicornis, tidligere keisersnitt eller operasjoner på uterus, placenta praevia
³ Vekstretardasjon, oligohydramnios, hydrocephalus, overtidige svangerskap
⁴ Patologisk kardiotokografi (CTG), navlesnorsprolaps
30 av 37 premature forløsninger var ved keisersnitt, 80 % akutt keisersnitt. Vanligste indikasjon for disse keisersnittene var svangerskapsforgiftning og føtalt stress. Sju kvinner ble vaginalt forløst mellom uke 34 + 0 dager og 36 + 6 dager. Alle barna veide over 2 000 g. Ett barn døde av medfødt sykdom.
Hos kvinner som fødte prematurt fikk 10 % av dem som ble forløst med akutt keisersnitt komplikasjoner, mens det var ingen komplikasjoner hos dem som fødte vaginalt eller ved planlagt keisersnitt. Det var ingen signifikante forskjeller i maternelle komplikasjoner blant dem som ble forløst prematurt.
Diskusjon
I vår studieperiode ble 39 % av kvinnene med seteleie til termin forløst med planlagt keisersnitt. Det var planlagt vaginal forløsning hos 61 %, hvorav 36 % av det totale antallet (126/348) endte i vaginal forløsning. Tilsvarende tall fra andre studier er 22 – 59 % (9) – (10). I samme tiårsperiode ble 36 % av alle seteleier til termin i Norge forløst vaginalt (6).
41 % av planlagte vaginale seteforløsninger ved termin endte i keisersnitt. Vanligste indikasjon for akutt keisersnitt i vår studie var langsom fremgang i fødsel, føtalt stress og antatt fotpresentasjon. Da føtalt stress og langsom fremgang er hyppigere ved setefødsel enn ved vaginal hodefødsel, er vaginalundersøkelse, vurdering av fremgang i fødsel og fosterovervåking svært viktig. Vi fant ingen økt morbiditet hos mor eller barn etter akutt keisersnitt i forhold til planlagt keisersnitt (data ikke presentert). Akutte keisersnitt må imidlertid oftere foretas i intubasjonsnarkose, og man konverterer oftere spinalanestesien til intubasjonsnarkose (11). Intubasjonsnarkose ved keisersnitt øker forekomsten av alvorlige hendelser hos mor til 1 : 126, fra 1 : 501 med regionalanestesi (11).
Fotpresentasjon er en vanlig årsak til akutt keisersnitt. Dette er antakelig overdiagnostisert, da fotleie sjelden forekommer ved seteleie til termin. Ved bedre diagnostikk kunne vi derfor ha unngått noen av de akutte keisersnittene.
Nasjonale retningslinjer anbefaler vaginal seteforløsning ved fødselsvekt under 4 000 – 4 500 g. Noen studier viser økende keisersnittfrekvens ved økende fostervekt og blant førstegangsfødende (12) – (14).
Vi har ikke tatt hensyn til føtalt kjønn i de to gruppene. En stor studie har vist at guttebarn i hodepresentasjon har noe dårligere utfall. Siden det var færre guttebarn i gruppen som ble planlagt forløst vaginalt, kan det derfor tenkes at forskjellene i gruppene er større enn det vi har påvist (15).
Vi fant signifikant flere barn med tidlige komplikasjoner etter planlagt vaginal forløsning og økt risiko for apgarskår < 7 etter fem minutter (ikke signifikant). Tilsvarende fant Belfrage & Gjessing i sin studie (8). I den var det ingen oppfølgende kontroll etter forløsning. Ut fra journalen fant vi ingen morbiditet hos barna ved ett års alder.
I en svensk undersøkelse av en million fødsler til termin fant man at seteleie med ett foster uansett forløsningsmetode ga 2,2 ganger økt risiko for apgarskår < 7 etter fem minutter, og vaginalforløsning ved seteleie med ett foster ga 6,7 ganger økt risiko. Den generelle forekomsten i hele materialet var 0,75 %. I samme undersøkelse finner man at risiko for cerebral parese hos et barn i seteleie øker tre ganger om det forløses vaginalt, men denne studien hadde inkludert premature barn. Den generelle risikoen for cerebral parese er imidlertid lav, med en forekomst på 2 per 1 000 (16).
I en undersøkelse av 19 559 danske rekrutter var apgarskår < 7 etter fem minutter forbundet med en fire ganger økning i nevrologisk sekvele. Den generelle forekomsten av nevrologisk sekvele var 2,2 % (17).
På den annen side er ikke keisersnittsforløsning uten komplikasjoner for barnet. Det er nylig vist at keisersnitt gir 50 % økt risiko for at barnet utvikler astma (18). Keisersnitt gir også økt risiko for stor blødning, noe vi fant i vår studie. Vi har ikke fulgt opp kvinnene med gjennomgått keisersnitt i et eventuelt neste svangerskap, men det er velkjent at også andre komplikasjoner øker i svangerskap og fødsel etter gjennomgått keisersnitt, som uterusruptur, placenta praevia, placentaløsning og placenta percreta/accreta (19) – (21).
En av de vanligste indikasjoner for planlagte og akutte keisersnitt ved seteleie er mors ønske. Den gravide er ofte engstelig for vaginal setefødsel på grunn av informasjon fra både medier og helsepersonell. Det er viktig at vi gir den fødende korrekt informasjon om resultater ved setefødsler, både fra nasjonale og internasjonale studier, samt mulighetene man har på den enkelte avdeling.
Hos en keisersnittoperert mor må peroperativ blødning og obstetriske komplikasjoner ved neste svangerskap, i noen tilfeller også neonatale komplikasjoner, holdes opp mot økningen av tidlige og forbigående komplikasjoner samt en lav forekomst av nevrologisk sekvele hos vaginalt fødte barn i seteleie.
Våre funn samsvarer med funnene i rapporten fra Senter for medisinsk metodevurdering. Da denne og nasjonal veileder anbefaler vaginal seteforløsning med bakgrunn i tilsvarende resultater, ser vi ikke grunn til å endre vår praksis ut fra vårt begrensede materiale. Vi vil derfor fortsette med planlagt vaginal forløsning ved seteleie med strenge seleksjonskriterier, korrekt overvåking under fødsel og obstetriker med erfaring med vaginal seteforløsning til stede (2–4), (7), (12–14). Ettersom vår studie er liten og basert på retrospektiv journalgjennomgang, må man tolke resultatene varsomt. Spesielt er det stor usikkerhet knyttet til oppfanging av morbiditet etter neonatalperioden. Studien er for liten til å kunne si noe om mortalitet. Vi mener det burde vært opprettet et nasjonalt setefødselsregister der resultatene for mor og barn fortløpende registreres og evalueres, som foreslått i 2003 (7).
Oppgitte interessekonflikter:
Ingen
Tabell
| Hovedbudskap |
|
- 1.
Hannah ME, Hannah WJ, Hewson S et al. Planned cesarean section versus planned vaginal birth for breech presentation at term: a randomized multicentre trial. Lancet 2000; 356: 1375 – 83.
- 2.
Van Roosmalen J, Rosendaal F. There is still room for disagreement about vaginal delivery of breech infants at term. BJOG 2002; 109: 967 – 9.
- 3.
Hauth J, Cunningham FG. Vaginal breech delivery is still justified. Obstet Gynecol 2002; 99: 1115 – 6.
- 4.
Glezerman M. Five years to the term breech trial: the rise and fall of a randomized controlled trial. Am J Obstet Gynecol 2006; 194: 20 – 5.
- 5.
Socialstyrelsen. Graviditeter, förlossningar och nyfödda barn – Medicinska födelseregistret 1973 – 2006. www.socialstyrelsen.se/publikationer2008/2008 – 42 – 5 (17.12.2009).
- 6.
Medisinsk fødselsregister. Årsrapporter 1997 – 2006. www.fhi.no/eway/default.aspx?pid=233&trg=MainArea_5661&MainArea_5661=5631:0:15,3350:1:0:0:::0:0 (17.12.2009).
- 7.
Øian P, Albrechtsen S, Berge LN et al. Fødsel av barn i seteleie til termin. SMM-rapport nr. 3/2003. www.kunnskapssenteret.no/Publikasjoner/3599.cms (17.12.2009).
- 8.
Belfrage P, Gjessing L. The term breech presentation. A retrospective study with regard to the planned mode of delivery. Acta Obstet Gynecol Scand 2002; 81: 544 – 50.
- 9.
Norsk Gynekologisk Forening. Veileder i fødselshjelp. www.legeforeningen.no/asset/32196/2/32196_(17.12.2009).
- 10.
Giuliani A, Schöll WM, Basver A et al. Mode of delivery and outcome of 699 term singleton breech deliveries at a single center. Am J Obstet Gynecol 2002; 187: 1694 – 8.
- 11.
Kinsella SM. A prospective audit of regional anaesthesia failure in 5080 Caesarean sections. Anaesthesia 2008; 63: 822 – 32.
- 12.
Alarab M, Regan C, O’Connell MP et al. Singleton vaginal breech delivery at term: still a safe option. Obstet Gynecol 2004; 103: 407 – 12.
- 13.
Goffinet F, Carayol M, Foidart JM et al. Is planned vaginal delivery for breech presentation at term still an option? Result of an observational prospective survey in France and Belgium. Am J Obstet Gynecol 2006; 194: 1002 – 11.
- 14.
Irion O, Hirschbrunner Almagbaly P, Morabia A. Planned vaginal delivery vs elective caesarean section: a study of 705 singleton term breech presentations. BJOG 1998; 105: 710 – 7.
- 15.
Eogan MA, Geary MP, O’Connell MP et al. Effect of fetal sex on labour and delivery: retrospective review. BMJ 2003; 326: 137.
- 16.
Thomgren-Jemeck, Herbst A. Perinatal factors associated with cerebral palsy in children born in Sweden. Obstet Gynecol 2006; 108: 1499 – 505.
- 17.
Ehrenstein V, Pedersen L, Grijota M et al. Association of Apgar score at five minutes with long-term neurologic disability and cognitive function in a prevalence study of Danish conscripts. BMC Pregnancy Childbirth 2009; 9: 1 – 7.
- 18.
Tollånes MC, Moster D, Daltveit AK et al. Cesarean section and risk of severe childhood asthma: a population-based cohort study. J Pediatr 2008; 153: 112 – 6.
- 19.
Ananth CV, Smulian JC, Vintzileos AM. The association of placenta previa with history of cesarean delivery and abortion: a metaanalysis. Am J Obstet Gynecol 1997; 77: 1071 – 8.
- 20.
Yang Q, Wen SW, Oppenheimer L et al. Association of caesarean delivery for first birth with placenta previa and placental abruption in second pregnancy. BJOG 2007; 114: 609 – 13.
- 21.
Macones GA, Peipert J, Nelson DB et al. Maternal complications with vaginal birth after cesarean delivery: a multicenter study. Am J Obstet Gynecol 2005; 193: 1656 – 62.