Background.
A Norwegian study from 1994 reported large regional variations in the surgical treatment of hyperparathyroidism. There is no national consensus on guidelines for surgery. The aim of the present study was to describe regional variations in the frequency of surgery for hyperparathyroidism in Norway.
Material and methods.
Data from hospitals with more than three operations annually were collected from the Norwegian Patient Register and the Cancer Registry of Norway from 1.1. 1999 to 31.12. 2005.
Results.
29 hospitals performed 2,611 parathyroid operations during the six years assessed. The number of hospitals performing such operations was reduced to 19 in 2005. The number of patients treated surgically increased from 282 to 446, i.e. by 58 %, from 1999 to 2005. The frequency of surgeries varied largely between regions. Two-thirds of the operated adenomas were not reported to the Norwegian Cancer Registry.
Interpretation.
Further studies are needed to explain the large increase and the regional variation in the number of operations for hyperparathyroidism. Adenomas in the parathyroid glands should be exempted from the Norwegian cancer registration, as they do not represent pre-malignancy and are not reported consistently.
Hovedbudskap
Inngrep på parathyreoidea er økende
Årsaken til regionale forskjeller i operasjonsfrekvens bør undersøkes nærmere
Adenomer i parathyreoidea bør vurderes unntatt fra meldeplikten til Kreftregisteret
Parathyreoideahormonet (PTH) er et hormon som styrer kalsiumbalansen i kroppen. Normalt synker produksjonen av PTH ved økende nivå av kalsium. Hyperparatyreoidisme er en fellesbetegnelse på sykdommer som medfører økt nivå av PTH i blodet. De klassiske symptomene inkluderer nyrestein, beinskjørhet og obstipasjon (ramme 1).
Symptomer ved hyperparatyreoidisme
Klassiske symptomer
Nyrestein
Beinskjørhet
Obstipasjon
Andre symptomer assosiert med sykdommen
Nedstemthet og (milde) depresjoner
Økt trettbarhet
Søvnproblemer
Konsentrasjonsvansker
Det kan være flere årsaker til hyperparatyreoidisme. Ved et eller flere adenomer i parathyreoidea, eller diffus hyperplasi av alle fire kjertlene uten kjent årsak, kalles sykdommen primær hyperparatyreoidisme. Sekundær hyperparatyreoidisme er et resultat av kronisk hypokalsemi, oftest grunnet nyresvikt, og kan reverseres ved å behandle underliggende årsak. Normaliseres ikke PTH etter behandling av underliggende årsak, foreligger tertiær hyperparatyreoidisme, som er irreversibel. Ved primær og tertiær hyperparatyreoidisme forekommer hyperkalsemi samtidig med forøket PTH (1) – (3).
Karsinomer i parathyreoidea oppstår svært sjelden og utgjør < 1 % av alle tilfeller av hyperparatyreoidisme (4, 5). Hyperplasi og adenomer i parathyreoidea forekommer også ved enkelte hereditære sykdommer, deriblant multippel endokrin neoplasi (6).
I Tromsøundersøkelsen er det anslått at primær hyperparatyreoidisme forekommer hos 0,17 % menn og 0,45 % kvinner. Prevalensen er økende med alder, og hos kvinner over 70 år kan den være så høy som 13,9 % (7). Kirurgi er eneste kurative behandling (8).
En rapport fra perioden 1994 viste betydelige regionale forskjeller i operasjonsfrekvens (9). Retningslinjer for indikasjon til kirurgi er foreslått (10, 11). Det eksisterer ingen konsensus rundt behandlingen av pasienter med lett forhøyet kalsium og PTH uten de klassiske symptomene.
Hensikten med denne studien er å undersøke regionale variasjoner i operasjonsfrekvens hos pasienter med hyperparatyreoidisme i Norge.
Materiale og metode
Fra Norsk pasientregister innehentet vi data om antall pasienter utskrevet i perioden 1.1. 1999 – 31.12. 2005 med ICD-10-diagnosekoder for sykdom i parathyreoidea (E21.0 – E21.5, N25.8, C75.0, D35.1) og samtidig NCSP (The Nomesco Classification of Surgical Procedures)-prosedyrekoder for operasjon i parathyreoidea (BBA10 – BBA90). Studien inkluderer altså bare pasienter som er operert for tilstanden. Antallet meldte adenomer ble innhentet fra Kreftregisteret.
Resultater
Studien inkluderer 29 sykehus hvor det ble det operert på parathyreoidea i perioden. Inngrepet ble utført ved 19 sykehus i 2005. Figur 1 viser antall inngrep i 2005 fordelt på disse sykehusene. De fem sykehusene som utførte flest operasjoner i 2005, var Haukeland Universitetssjukehus med 52 inngrep, Universitetssykehuset Nord-Norge med 51 inngrep, Sykehuset Østfold Fredrikstad med 44 inngrep, Stavanger Universitetssjukehus med 42 inngrep og Aker universitetssykehus med 40 inngrep.
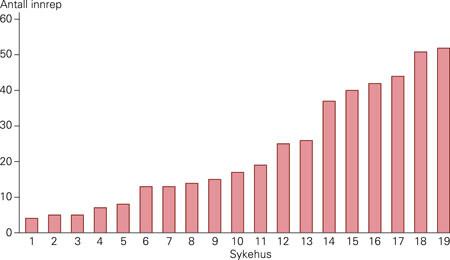
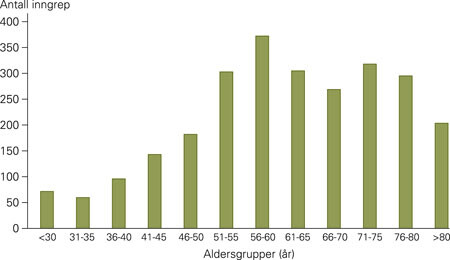
I perioden 1999 – 2005 ble det foretatt 2 611 inngrep. Pasienter som er reoperert ved senere innleggelse i perioden, kan være registrert flere ganger. 77 % av de opererte var kvinner, 23 % menn. Aldersfordelingen fremgår av figur 2.
Utskrivningsdiagnosen (ICD-10-kodene i parentes) var hos 94 % av pasientene primær hyperparatyreoidisme (E21.0, E21.3, D35.1), 4 % sekundær hyperparatyreoidisme (E21.1 og N25.8), 0,2 % kreft i parathyreoidea (C75.0) og resten andre hyperparatyreoidismer (E21.2, E21.4, E21.5).
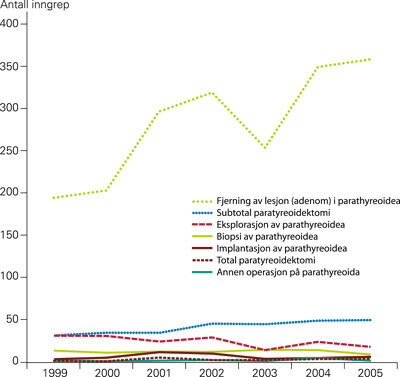
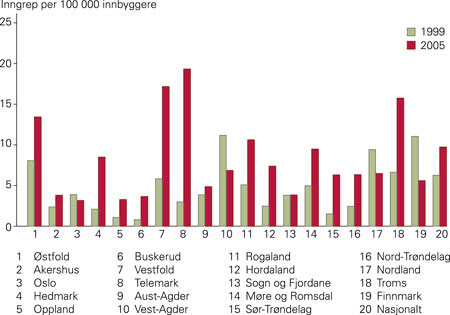
Det totale antall årlige inngrep økte i perioden med 58 %, fra 282 i 1999 til 446 i 2005. Til sammenlikning ble det i 1994 utført 230 inngrep (9). Figur 3 viser endringen i den årlige frekvensen av de forskjellige operasjonstypene. Operasjonsfrekvenser for 1999 og 2005, fordelt på pasientenes bostedsfylker, er vist i figur 4. Årlig antall innmeldte parathyreoideaadenomer til Kreftregisteret er vist i tabell 1.
Tabell 1
Årlig antall innmeldte svulster i parathyreoidea til Kreftregisteret
| Årstall |
Adenomer |
Karsinomer |
| 1999 |
42 |
1 |
| 2000 |
81 |
1 |
| 2001 |
118 |
0 |
| 2002 |
128 |
0 |
| 2003 |
98 |
1 |
| 2004 |
119 |
2 |
| 2005 |
112 |
0 |
| Totalt |
698 |
5 |
Diskusjon
Økningen i det totale antall inngrep fra 1999 til 2005 er nesten utelukkende forårsaket av økt antall inngrep med prosedyrekode BBA30: Ekstirpasjon av lesjon (adenom) i parathyreoidea. Bruken av diagnosekoder for primær hyperparatyreoidisme blant de opererte viser en liknende økning. Vi antar dette er forårsaket av bedret diagnostikk og hyppigere behandling av pasienter med biokjemisk påvist primær hyperparatyreoidisme.
De fleste laboratorier har endret grensene for normalverdier for kalsium i serum. Mens øvre normalgrenseverdi ble angitt til 2,65 mmol/l for få år siden, angis i dag øvre grense ved klinisk-kjemisk avdeling, Universitetssykehuset Nord-Norge til 2,55 mmol/l (J. Brox, personlig meddelelse). De fellesnordiske anbefalingene angir 2,51 som øvre grense (12). Endringene i grenseverdien bidrar trolig til at flere pasienter blir diagnostisert med hyperparatyreoidisme.
Betegnelsen asymptomatisk hyperparatyreoidisme benyttes om biokjemisk påvist hyperparatyreoidisme uten de klassiske symptomene. Begrepet er noe misvisende, da en stor andel av pasientene med lett forhøyet PTH og kalsium har uspesifikke symptomer, deriblant økt trettbarhet, (milde) depresjoner, søvnproblemer og konsentrasjonsvansker. At kirurgi bedrer de klassiske symptomene på hyperparatyreoidisme, er velkjent. Flere studier tyder på at kirurgi også bedrer de uspesifikke symptomene (13) – (16). Når resultater fra ytterligere studier, deriblant en skandinavisk multisenterstudie (10), er klar, kan man forvente sikrere indikasjoner for hvem som skal opereres. Dette vil forhåpentligvis lede til et jevnere tilbud for befolkningen.
I tillegg bidrar nye operasjonsteknikker som minimal invasiv kirurgi i lokalbedøvelse til at inngrepet kan utføres på kortere tid, forutsatt preoperativ lokalisering av adenomet (17). Dette muliggjør økt pasientvolum.
Regionale forskjeller
Den fylkesvise fordelingen av antall operasjoner per 100 000 innbyggere viser store variasjoner. Det opereres flest pasienter fra Telemark og Vestfold (17,1 – 19,3/100 000) og færrest fra Akershus, Oppland, Oslo og Sogn og Fjordane (3,2 – 3,8/100 000). Disse dataene tar utgangspunkt i pasientenes bostedsfylke, og forskjellene kan således ikke forklares ved at enkelte sentralsykehus har mottatt pasienter fra øvrige fylker. Hvis den nasjonale operasjonsfrekvensen var tilsvarende Telemarks i 2005, ville det årlig bli utført 900 operasjoner. Ved en nasjonal operasjonsfrekvens lik den i Oslo ville det årlig bli utført 150 inngrep. Til sammenlikning ble det i 2005 utført 446 inngrep i Norge.
Årsaken til de fylkesvise forskjellene kan man ut ifra data fra Norsk pasientregister ikke uttale seg om. Imidlertid er det kjent at primær hyperparatyreoidisme i større grad diagnostiseres av leger med interesse for og kjennskap til sykdommens forskjellige kliniske manifestasjoner (18). Eventuelle fylkesvise forskjeller i diagnostikk samt forskjeller i indikasjonsvurdering for kirurgi ved de forskjellige sykehus bør undersøkes nærmere.
Sentralisering av inngrep
Mange sykehus utførte et lite antall inngrep årlig. Studier har vist en sammenheng mellom antall inngrep og andelen komplikasjoner og reoperasjoner (19, 20). Ny operasjonsteknikk, minimal invasiv kirurgi i lokalbedøvelse, stiller økende krav til kostbart utstyr som enfotonstomografi (SPECT)/CT og intraoperativ hurtigmåling av PTH. Det kan derfor være aktuelt å vurdere hvorvidt og i hvilken grad parathyreoideakirurgi bør sentraliseres. Spørsmålet aktualiseres av at mamma- og endokrinkirurgi er bestemt opprettet som grenspesialitet (21).
Meldeplikten til Kreftregisteret
Denne undersøkelsen avdekker betydelig underrapportering av adenomer i parathyreoidea til Kreftregisteret.
Ifølge veiledningsskrivet til meldeskjemaet for svulster til Kreftregisteret er alle endokrine svulster, både godartede og ondartede, meldepliktige. Dette er imidlertid en praksis uten hjemmel i Kreftregisterets forskrifter, der meldeplikten er begrenset til «kreft, forstadier til kreft samt godartede svulster i sentralnervesystemet» (22).
Det er ingen holdepunkter for at adenomer i parathyreoidea er en premalign tilstand eller disponerer for senere kreftutvikling, med unntak av enkelte meget sjeldne hereditære former av primær hyperparatyreoidisme (5, 23).
Kreftregisteret bør derfor unnta adenomer i parathyreoidea fra meldeplikten, med mindre det kan vises til nytteeffekt av rapporteringen.
Konklusjon
Antall parathyreoideainngrep har økt betydelig i perioden 1999 – 2005. De store regionale forskjellene bør undersøkes nærmere. Det er betydelig underrapportering til Kreftregisteret, og det er grunnlag for å vurdere et generelt unntak fra meldeplikten for adenomer i parathyreoidea.
Takk til Turid Strøm ved Norsk pasientregister, SINTEF Helse og Tom Johannesen ved Kreftregisteret for hjelp med innhenting av data.
Oppgitte interessekonflikter: Ingen
- 1.
Almdahl S, Due J. Primær hyperparatyreoidisme. Tidsskr Nor Lægeforen 1987; 107: 1873 – 4.
- 2.
Bergan A, Halse J, Flatmark A. Primær hyperparatyreoidisme. Et kirurgisk 20-års materiale. Tidsskr Nor Lægeforen 1982; 102: 1438 – 40.
- 3.
Bollerslev J, Ogard CG, Schwarz P et al. Primær hyperparatyroidisme – forekomst, symptomer, komplikationer og behandling. Ugeskr Læger 2005; 167: 910 – 4.
- 4.
Shane E. Clinical review 122: Parathyroid carcinoma. J Clin Endocrinol Metab 2001; 86: 485 – 93.
- 5.
DeLellis RA. Parathyroid carcinoma: an overview. Adv Anat Pathol 2005; 12: 53 – 61.
- 6.
Husebye ES, Varhaug JE, Heimdal K. Arvelige endokrine tumorsykdommer Tidsskr Nor Lægeforen 2005; 125: 2964 – 7.
- 7.
Jorde R, Bønaa KH, Sundsfjord J. Primary hyperparathyroidism detected in a health screening. The Tromsø study. J Clin Epidemiol 2000; 53: 1164 – 9.
- 8.
Bilezikian JP, Potts JT jr., Fuleihan Gel-H et al. Summary statement from a workshop on asymptomatic primary hyperparathyroidism: a perspective for the 21st century. J Bone Miner Res 2002; 17 (suppl 2): N2 – 11.
- 9.
Wexels JC. Thyreoidea og parathyreoideakirurgi i Norge 1990 – 1994 : en studie av operasjonsfrekvenser og praksisvariasjoner. Trondheim: Norsk institutt for sykehusforskning, 1996.
- 10.
Bollerslev J, Varhaug JE, Falch J. Marginal primær hyperparatyreoidisme. Tidsskr Nor Lægeforen 1999; 119: 3290 – 3.
- 11.
Varhaug JE. Primær hyperparatyreoidisme – en underdiagnostisert sykdom Tidsskr Nor Lægeforen 2000; 120: 2376.
- 12.
Rustad P, Felding P, Franzson L et al. The Nordic Reference Interval Project 2000: recommended reference intervals for 25 common biochemical properties. Scand J Clin Lab Invest 2004; 64: 271 – 84.
- 13.
Edwards ME, Rotramel A, Beyer T et al. Improvement in the health-related quality-of-life symptoms of hyperparathyroidism is durable on long-term follow-up. Surgery 2006; 140: 653 – 63.
- 14.
Mack LA, Pasieka JL. Asymptomatic primary hyperparathyroidism: a surgical perspective. Surg Clin North Am 2004; 84: 803 – 16.
- 15.
Mjåland O, Flikke A, Normann E. Primær hyperparatyreoidisme – et 16-årsmateriale fra et sentralsykehus Tidsskr Nor Lægeforen 2000; 120: 2386 – 9.
- 16.
Dotzenrath CM, Kaetsch AK, Pfingsten H et al. Neuropsychiatric and cognitive changes after surgery for primary hyperparathyroidism. World J Surg 2006; 30: 680 – 5.
- 17.
Bergenfelz A, Kanngiesser V, Zielke A et al. Conventional bilateral cervical exploration versus open minimally invasive parathyroidectomy under local anaesthesia for primary hyperparathyroidism. Br J Surg 2005; 92: 190 – 7.
- 18.
Pyrah LN, Hodgkinson A, Anderson CK. Primary hyperparathyroidism. Br J Surg 1966; 53: 245 – 316.
- 19.
Malmaeus J, Granberg PO, Halvorsen J et al. Parathyroid surgery in Scandinavia. Acta Chir Scand 1988; 154: 409 – 13.
- 20.
Sosa JA, Powe NR, Levine MA et al. Profile of a clinical practice: Thresholds for surgery and surgical outcomes for patients with primary hyperparathyroidism: a national survey of endocrine surgeons. J Clin Endocrinol Metab 1998; 83: 2658 – 65.
- 21.
Helse- og omsorgsdepartementet. Etablering av legespesialitet for kirurgi på kvinnebryst og skjoldbruskkjertelen. http://www.regjeringen.no/nb/dep/hod/Pressesenter/pressemeldinger/2006/Etabelering-av-legespesialitet-for-kirurgi-pa-kvinnebryst-og-skjoldbruskkjertelen.html?id=424359 (23.1.2007).
- 22.
Forskrift om innsamling og behandling av helseopplysninger i Kreftregisteret (Kreftregisterforskriften). Oslo: Helse- og omsorgsdepartementet, 2001.
- 23.
Marx SJ, Simonds WF, Agarwal SK et al. Hyperparathyroidism in hereditary syndromes: special expressions and special managements. J Bone Miner Res 2002; 17 (suppl 2): N37 – 43.