Background.
Musculoskeletal disorders account for about 50 % of the cost of sick leaves in Norway. The aim of the study was to evaluate whether it is possible cut down the length of such sick leaves by augmenting the knowledge of these disorders among general practitioners (GPs).
Material and methods.
Among GPs in a region of 50 000 inhabitants in Buskerud county, 24 joined a continuous medical education programme on musculoskeletal disorders and received financial compensation for the extra time spent on an extended clinical examination of patients whose sick leave had exceeded 16 days. 41 GPs that did not wish to attend the programme joined the study as a control group. Patients were included over one year and there was a one-year follow-up period.
Results.
The GPs in the programme had a total of 753 patients who were included in the study; the GPs in the control group had 964. There were no differences between these patient groups with regard to sex, age, occupation and diagnosis, in length of sick leaves, or more permanent disability benefits. Among patients on sick leave of more than one year, 55 % had not been referred to a specialist.
Interpretation.
Augmenting the skills of GPs and giving them incentives to conduct more thorough clinical examinations does not reduce length of sick leaves caused by musculoskeletal disorders.
Om lag 50 % av sykepengedagene og 35 % av nye tilfeller av uføretrygd i Norge skyldes muskel- og skjelettlidelser (1). Denne diagnosegruppen er hyppigste kontaktårsak i primærhelsetjenesten (2). I en norsk undersøkelse fant man at 85 % av den voksne befolkningen hadde vært plaget med muskel- og skjelettsmerter fra én eller flere kroppsavsnitt, av kortere eller lengre varighet, i løpet av det siste året (3).
Det er alt overveiende primærlegene som sykmelder og som følger pasienten gjennom sykmeldingsperioden. Det er vist at spesialister i allmennmedisin og allmennmedisinere med erfaring fra arbeidsmedisin sykmelder pasienter kortere tid enn andre allmennleger (4). Andre undersøkelser om sammenheng mellom sykmeldende leges kompetanse og sykmeldingspraksis kjenner vi ikke til. Spesielt er det ikke tidligere undersøkt om spesifikk kompetanse påvirker sykmeldingsvarigheten.
Hensikten med undersøkelsen var å evaluere om bedret spesifikk fagkompetanse innen muskel- og skjelttlidelser, kombinert med et økonomisk incentiv til å gjøre en omfattende klinisk undersøkelse, ville påvirke allmennleger slik at de ville sykmelde sine pasienter for kortere tidsrom. Undersøkelsen var et samarbeidsprosjekt mellom primærhelsetjenesten, spesialisthelsetjenesten, Rikstrygdeverket, Fylkestrygdekontoret i Buskerud og de lokale trygdekontorer i forsøkskommunene, og alle instansene var representert i prosjektets styringsgruppe.
Materiale og metode
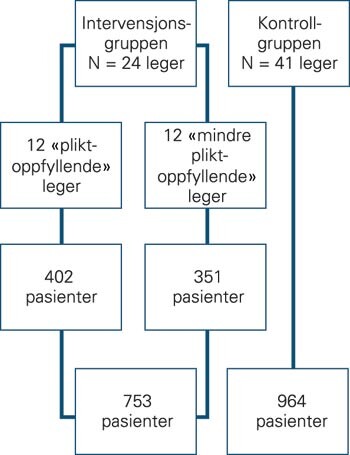
I et by- og landdistrikt i Buskerud fylke omfattet av kommunene Ringerike, Hole, Krødsherad, Flå, Nes, Gol, Ål, Hol og Hemsedal, med en befolkning på ca. 50 000 innbyggere, ble alle allmennleger, fysioterapeuter og kiropraktorer i primærhelsetjenesten tilskrevet med spørsmål om å være med i prosjektet. De ble «lokket med» et 15 timers kurs innen muskel- og skjelettlidelser, tellende som klinisk emnekurs for spesialiteten allmennmedisin. 65 leger, 57 fysioterapeuter og to kiropraktorer ble invitert. Av disse deltok henholdsvis 31 (48 %), 38 (66 %) og én fra de respektive yrkesgruppene på kurset. Grunnet flytting og overgang til andre stillinger falt senere sju leger fra før pasienter ble inkludert i prosjektet (ramme 1) (5). De resterende 24 legene inngikk i den såkalte intervensjonsgruppen, mens de 41 allmennlegene som ikke ønsket å delta, utgjorde kontrollgruppen. Alle legene i intervensjonsgruppen var i sine respektive praksiser gjennom hele prosjektet. Blant legene i kontrollgruppen var to i deltidspraksis og sju var turnusleger, og noen stillingshjemler var vakante i kortere perioder gjennom prosjektperioden.
Personer under 60 år som i tidsrommet 1.3. 2000 til 28.2. 2001 ble sykmeldt for en muskel- og skjelettlidelse (definert som L-diagnose i ICPC-diagnoseregister, med unntak av inflammatoriske leddlidelser og frakturer), ble inkludert i prosjektet når sykmeldingsvarigheten strakk seg utover arbeidsgiverperioden på 16 dager. Denne registreringen ble gjort hos primærlegen. Registreringer på trygdekontorene viste at totalt 753 og 964 pasienter ble tatt hånd om av henholdsvis intervensjons- og kontrollgruppen i denne perioden (fig 1).
Ved sykmelding utover 16 dager skulle legene i intervensjonsgruppen snarlig foreta en omfattende klinisk undersøkelse for bedre å kunne fastsette en eksakt klinisk diagnose med sikte på mer målrettet videre behandling. Videre skulle det på et eget registreringsskjema for pasienten nedtegnes nåværende symptomvarighet og antall år med liknende plager, sosial status og yrkessstatus, samt mulige konflikter i hjemmet og på arbeidsplassen som kunne ha betydning for arbeidsevnen. Mulig misbruksproblematikk og røykevaner skulle anføres, i tillegg til pasientangitt smerte- og funksjonsgrad (VAS-skala og Disability Rating Index (DRI), der 0 var ingen smerter/normal funksjon og 10 var maksimale smerter/nedsatt funksjon) (6, 7).
Det var forventet at legen ville bruke ca. 30 minutter ekstra på dette tilleggsarbeidet, og det ble fastsatt et honorar på 300 kroner, som ble utbetalt når registreringsskjemaet ble innsendt til det lokale trygdekontor. Trygdekontoret kunne da ta kontakt med legen, blant annet for å formidle mulig assistanse fra arbeidslivstjenesten i regionen. På grunn av lav innsendelsesprosent av registreringsskjemaet det første halve året (ca. 35 %), besluttet flertallet i styringsgruppen fra da av å øke dette ekstrahonoraret til 600 kroner.
Det ble anbefalt egne samarbeids- og tilbakemeldingsrutiner mellom primærlege og fysioterapeut/kiropraktor for pasienter behandlet av leger i intervensjonsgruppen. Ved manglende behandlingsrespons ble det anbefalt henvisning til annenlinjetjenesten innen tre måneders sykmeldingstid. Annenlinjetjenestens tilbud til pasienter med muskel- og skjelettlidelser i denne regionen bestod av ambulerende ortopeder ved Hallingdal sjukestugu i Ål, ortopeder og nevrologer ved Ringerike sykehus og privatpraktiserende spesialist med fylkeskommunal driftsavtale innen fysikalsk medisin/rehabilitering og nevrologi (HL, som også fungerte som prosjektleder) i Hønefoss. Ventetiden for disse tjenestene kunne være inntil tre måneder for de to førstnevnte og fra to til fire uker for sistnevnte. Pasienter henvist fra intervensjonslegene hadde ingen prioritet foran andre pasienter ved henvisning til annenlinjetjenesten.
Total sykmeldingstid og ev. overgang til yrkesmessig attføring, rehabiliteringspenger eller uføretrygd ble registrert ved trygdekontorene for alle pasienter i begge gruppene gjennom det påfølgende året fra sykmeldingstidspunktet.
Som statistiske analyser ble benyttet t-test eller khikvadrattest i statistikkprogrammet SPSS.
Resultater
Vi fant ikke signifikante forskjeller mellom gruppene når det gjelder kjønn, alder eller diagnose (tab 1). Pasienter i kontor-, salgs-, service- og omsorgsyrker var overrepresentert i kontrollgruppen, mens pasienter i håndverksyrker og yrker uten krav til utdanning var overrepresentert i intervensjonsgruppen (tab 2).
Tabell 1
Kjønns-, alders- og diagnosefordeling av pasienter behandlet av intervensjonsleger og kontrolleger
| Pasienter behandlet av intervensjonsleger (n = 753) |
Pasienter behandletav kontrolleger (n = 964) |
|
| Kvinner ( %) |
56 |
53 |
| Gjennomsnittsalder (år) |
41 |
42 |
| Lidelser (%) |
||
| Rygg |
39 |
36 |
| Nakke |
16 |
16 |
| Skulder |
10 |
10 |
| Albue |
8 |
9 |
| Hånd |
0 |
1 |
| Hofte |
1 |
2 |
| Kne |
9 |
10 |
| Ankel |
1 |
2 |
| Fot |
1 |
1 |
| Generaliserte smerter |
5 |
2 |
| Annet |
10 |
11 |
Tabell 2
Yrkesfordeling av pasienter behandlet av intervensjonsleger og kontrolleger
| Yrke i prosent av alle |
Pasienter behandlet av intervensjonsleger (n = 753) |
Pasienter behandlet av kontrolleger (n = 964) |
| Administrative ledere, politikere |
2 |
3 |
| Akademiske yrker |
3 |
3 |
| Yrker med kortere høyskole- og universitetsutdanning |
3 |
1 |
| Kontor og kundeservice |
10 |
14 |
| Salgs-, service- og omsorgsyrker |
27 |
32 |
| Jordbruk, skogbruk, fiske |
4 |
3 |
| Håndverkere o.l. |
17 |
12 |
| Maskinoperatører, transportarbeidere |
17 |
19 |
| Yrker uten krav til utdanning |
17 |
11 |
| Militære yrker og uoppgitt |
0 |
1 |
Det var ikke signifikant forskjell mellom gruppene når det gjaldt sykmeldingstid eller overgang til mer varige trygdeytelser (tab 3). Blant pasienter i intervensjonsgruppen var det ingen forskjell i sykmeldingsvarighet mellom kvinner og menn og ingen signifikant forskjell i varighet mellom de ulike yrkesgruppene (data ikke vist). Sykefraværet var signifikant lengre blant selvstendig næringsdrivende enn blant ansatte (p = 0,047). Det var et signifikant økende sykefravær med økende alder utover 40 år (p = 0,002), men pasienter i 20-årene hadde gjennomsnittlig 11 dager lengre sykefravær enn pasienter i 30-årene. Det var ingen signifikant forskjell i sykefraværet mellom ansatte i privat og ansatte i offentlig sektor. Det ble funnet et lengre sykefravær blant ansatte med tungt fysisk arbeid (p = 0,026).
Tabell 3
Sykmeldingstid og overgang til andre trygdeytelser blant pasienter i intervensjons- og kontrollgruppen
| Ytelse |
Intervensjonsgruppen (n = 753) |
Kontroll-gruppen (n = 964) |
Forskjell |
(95 % konfidens-intervall) |
| Sykepenger (antall dager) |
||||
| Gjennomsnitt |
108 |
110 |
2 |
(–11 – 10) |
| Median |
63 |
63 |
||
| Rehabiliteringspenger/ uføretrygd (%) |
9 |
11 |
2 |
(–1 – 5) |
| Yrkesrettet attføring (%) |
2 |
2 |
0 |
(–1 – 2) |
Registreringsskjemaet som skulle utfylles for pasienter i intervensjonsgruppen når sykmeldingstiden gikk utover 16 dager, ble fylt ut for 348 pasienter (46 %). Av de 24 primærlegene i intervensjonsgruppen var det 12 som sendte inn skjemaet for mer enn 50 % av pasientene (gjennomsnittlig 74 %, «pliktoppfyllende leger») (fig 1) og 12 som sendte inn skjema for under 50 % av pasientene (gjennomsnittlig 19 %, «mindre pliktoppfyllende leger»). Den gjennomsnittlige sykmeldingstiden blant pasienter behandlet av leger som sendte inn skjemaet for mer enn 50 % av pasientene, var 109,3 dager, mot 107,6 dager for de siste 12 legene (fig 1). Det var ikke forskjell i alder, kjønnsfordeling eller diagnosefordeling blant pasienter behandlet av disse to undergruppene av intervensjonsleger (data ikke vist). Enkelte opplysninger kan bare hentes fra de 348 pasientene som fikk utfylt registreringsskjemaet. Tabell 4 viser sammenhengen mellom sykmeldingens varighet og en del psykososiale og kliniske variabler for disse pasientene.
Tabell 4
Forhold som kan tenkes å påvirke sykefraværets lengde blant 348 pasienter behandlet av leger i intervensjonsgruppen
| Forhold som kan påvirke sykefraværets lengde |
Antall pasienter |
Gjennomsnittlig sykmeldings-varighet i dager |
P-verdi |
| Symptomvarighet |
|||
| < 3 md. |
204 |
101 |
|
| 3 – 6 md. |
61 |
145 |
|
| > 6 md. |
79 |
144 |
|
| Manglende opplysninger |
4 |
– |
0 ,001 |
| Sivilstand |
|||
| Enslig |
62 |
101 |
|
| Gift |
192 |
127 |
|
| Samboende |
61 |
125 |
|
| Fraskilt |
31 |
113 |
|
| Enke(mann) |
2 |
66 |
0,505 |
| Konflikt arbeid |
|||
| Ja |
18 |
75 |
|
| Nei |
327 |
121 |
|
| Manglende opplysninger |
3 |
– |
0,077 |
| Konflikt hjem |
|||
| Ja |
17 |
103 |
|
| Nei |
331 |
122 |
0,503 |
| Angst/depresjon |
|||
| Ja |
51 |
111 |
|
| Nei |
297 |
121 |
0,498 |
| Dagligrøyker |
|||
| Ja |
137 |
104 |
|
| Nei |
197 |
130 |
|
| Manglende opplysninger |
14 |
– |
0,032 |
| Smerte VAS-skala |
|||
| 0 – 4,9 |
145 |
118 |
|
| 5 – 10 |
152 |
129 |
|
| Manglende opplysninger |
51 |
– |
0,415 |
| Funksjonsgrad DRI |
|||
| 0 – 4,9 |
162 |
112 |
|
| 5 – 10 |
164 |
133 |
|
| Manglende opplysninger |
22 |
– |
0,081 |
Av pasienter henvist fra legene i intervensjonsgruppen til annenlinjetjenesten, ble 80 henvist til HL. Han vurderte at 22 av disse pasientene burde vært friskmeldt før konsultasjonen hos ham, noe som ble meldt tilbake i epikrisen til henvisende lege. Den gjennomsnittlige sykmeldingstid for disse 22 pasientene var ytterligere 90 dager (5 – 273 dager) etter konsultasjonen hos HL.
Av pasientene i intervensjonsgruppen ble 69 personer (9 %) med en gjennomsnittsalder på 43 år (20 – 59 år) ført over på rehabiliteringspenger eller uføretrygd i løpet av oppfølgingsåret, tre av disse for annet enn en muskel- og skjelettlidelse. Av de resterende 66 hadde 30 (45 %) vært henvist til én eller flere av de tre spesialisthelsetjenestetilbudene i regionen i løpet av oppfølgingsåret.
Diskusjon
Ideelt burde en sammenlikning mellom en intervensjonsgruppe og en kontrollgruppe være basert på randomisering. Det er ofte praktisk vanskelig å gjennomføre når studiepopulasjonen er frivillig deltakende leger. Man må anta at leger som frivillig deltar i en slik undersøkelse, er mer motivert for å få til en endring, og at sjansen for at intervensjonen tilsynelatende har effekt da er større. I denne studien var intervensjonen rettet mot kompetanseoppbygging i allmennpraksis innen fagfeltet muskel- og skjelettlidelser. Men tilbudet om en undervisningspakke er ikke ensbetydende med at pakkens innhold blir implementert i legens kliniske praksis. Noen kunnskapsprøve ble ikke utført. Når vi ikke har kunnet påvise noen forskjeller mellom leger som frivillig har deltatt i studien og andre leger i kontrollområdet, tilsier dette at intervensjonen har vært uten effekt med tanke på å redusere sykmeldingsvarigheten. Konklusjonen støttes av at vi heller ikke påviste forskjeller mellom leger med stor evne til å følge intervensjonsopplegget og leger med mindre evne til å gjennomføre dette. I tillegg tyder det at mange leger ikke gjennomførte opplegget som planlagt på at denne typen intervensjon vanskelig lar seg gjennomføre i allmennpraksis.
For å analysere forskjellen mellom intervensjons- og kontrollgruppen burde det vært anvendt flernivåanalyse fordi observasjonene er gjort på pasientnivå, men er avhengig av hverandre på legenivå. Når vi ikke påviste forskjeller uten flernivåanalyse, vil slike forskjeller heller ikke komme frem med slik analyse, og vi har derfor avstått fra denne kompliserte statistiske metoden.
Hvorfor virket ikke intervensjonen? Var det fordi legene stadig var usikre i diagnostikk og behandlingstiltak? Undersøkelsen gir ikke noe entydig svar på det. Men for de pasientene hvor diagnostikken ble nærmere avklart i annenlinjetjenesten og friskmelding ble anbefalt, var pasientene i gjennomsnitt sykmeldt i ytterligere tre måneder. Samtidig kan det se ut som om en diagnostisk avklaring ikke ble oppfattet som avgjørende for legens stillingtagen til fortsatt sykmelding, idet 55 % av pasientene som gikk et helt år sykmeldt, ikke hadde vært henvist til spesialister innen det offentlige helsevesen i regionen. Og det på tross av at disse pasientene hadde en gjennomsnittsalder på i underkant av 43 år og ventetiden til spesialistundersøkelse var fra to uker til tre måneder. Men at diagnostikk av lidelser i muskel- og skjelettsystemet kan være et problem for mange leger, fremkommer av en nylig gjennomført undersøkelse blant leger i referansepanelet i legekårsundersøkelsen. Der angir hver fjerde lege at de er helt eller delvis enig i at de kan for lite om klinisk undersøkelse av muskel- og skjelettsystemet til å kunne stille korrekt diagnose (O. Gjerløw Aasland, personlig meddelelse).
Noe uventet fant vi at sykmeldingsvarigheten var signifikant lengre for selvstendig næringsdrivende enn for ansatte. Var man i tillegg gift eller samboende, ikke var plaget med angst eller depressive plager, hadde et problemfritt forhold til arbeidsgiver og den nærmeste familie og heller ikke lå under for tobakkens laster, da var sykmeldingstiden lengre enn hos dem som ikke kunne anføre den samme «harmoni og helsebevissthet». Det kunne med andre ord se ut til at det kanskje var de mer «ressurssterke» som var lengst sykmeldt.
Dette er i strid med det man ville forvente – en norsk populasjonsstudie har vist at lav sosioøkonomisk status og lav utdanning har fremkommet som to av flere faktorer for utvikling av varig arbeidsuførhet (8), i tråd med undersøkelser fra andre andre land (9, 10). Våre funn er så uventede at de bør tolkes med den største forsiktighet. Hvis de kan reproduseres i Norge, kan man vurdere om skiftet i retning av mer innflytelse til pasienten, reflektert i den nye pasientrettighetsloven (11), fører til at ressurssterke i større grad oppnår sykmelding.
Er det andre faktorer enn de rent medisinske som er avgjørende når legen vurderer behovet for sykmelding eller fortsatt sykmelding? I en tidligere undersøkelse har primærleger i Buskerud angitt at sosiale problemer, inkludert arbeidsrelaterte problemer, hadde medvirket til sykmelding hos 22 % av pasientene (12). Men i vår undersøkelse ble konflikter på arbeidsstedet og i hjemmet hver for seg angitt som en mulig årsak til sykefraværet hos bare 5 % av de sykmeldte. Kun i ett tilfelle ble arbeidstilsynet kontaktet. I en spørreundersøkelse med alle primærleger på Ringerike og i Hallingdal (år 2000, svarprosent 84) ble det i legens vurdering av behovet for sykmelding ved muskel- og skjelettlidelser lagt stor vekt på at pasienten hadde et tungt manuelt arbeid, at de mistrivdes på arbeid, at arbeidsgiver ikke hadde vist vilje til omplassering og at legen var usikker på diagnosen samt at det var lang ventetid for spesialistvurdering (13).
Kravet til pasientmedbestemmelse er økt, noe som er konkretisert gjennom den nye pasientrettighetsloven (11) og i de etiske reglene (14). Samtidig er legens rolle som portvakt i ressursfordelingen økende, med stadig nye kontrollfunksjoner. Hver tredje lege har opplevd en del til svært mye stress på grunn av forventninger om hjelp til ikke-medisinske problemer (15). I den samme undersøkelsen svarer vel 40 % av legene at de sjelden eller av og til «har fremstilt en pasients situasjon bedre eller verre enn den i realiteten var, for eksempel for at pasienten skulle oppnå goder» (15). Spørsmålet er om legens rolle som kontrollinstans ved sykmeldinger i praksis er på sterkt vikende front, og om rent medisinske forhold blir tillagt stadig mindre vekt, i strid med lov om folketrygd på dette punkt (16). I Larsen og medarbeideres arbeid fra 1994 anføres det at 91 % av pasientene som ønsker sykmelding får dette (17), noe som kan tyde på at det først og fremst er pasienten som avgjør hvorvidt det er behov for sykmelding eller ikke.
Legens beslutning om at en pasient skal sykmeldes og at sykmeldingen i neste omgang skal forlenges, synes således å være begrunnet i flere forhold. Selv om sykdom eller skade nok i utgangspunktet er viktigste inngangskriterium for sykmelding, spiller psykososiale forhold, alder, arbeidstilpasning og yrkeskompetanse hos pasienten klart inn i legens vurdering i denne sammenhengen. Med manglende effekt av terapeutiske tiltak og manglende klinisk kompetanse til å vurdere en mulig behandlingseffekt, som for muskel- og skjelettlidelsers vedkommende alt overveiende må finne sted som nye kliniske undersøkelser, oppstår det lett «doktorsnillisme» med etterfølgende «doktorterapifallittsyndrom» (18). Legen kan føle seg delvis medskyldig i manglende bedring av pasientens plager. Har legen mistet grepet på behandlingen og de kliniske kontrollene, har han eller hun også mistet grepet på sykmeldingsoppfølgingen, som nå vil styres av pasientens angivelser av smerter og funksjonssvikt. I en slik situasjon som i dag, hvor tre av fire fastleger ønsker seg flere listepasienter (19), blir det vanskelig å ta upopulære beslutninger, som å foreslå friskmelding mot pasientens ønske.
Kanskje tiden er inne til å prøve ut andre sykmeldingsordninger, der spesialisthelsetjenesten, hvor det nå anføres redusert tilgang av nye pasienter (20), bør trekkes inn i den kliniske vurderingen etter en tidsbestemt sykmeldingsperiode. Og spesialistenes vurderinger skal kanskje ikke bare være veiledende, men også kunne få betydning for sykmeldingens varighet.
Kompetanseoppbyggende tiltak overfor leger i intervensjonsgruppen
Pålegg om anskaffelse og selvstudium av læreboken Norsk fysikalsk medisin (5)
Et 15 timers kurs innen diagnostikk og behandling av muskel- og skjelettlidelser
Gratis tildeling av en 90-minutters video om undersøkelsesmetodikk, diagnostikk og behandling av de vanligste rygg-, nakke- og skulderlidelser
Et praksisbesøk med pasientgjennomgang ved spesialist i fysikalsk medisin for alle primærleger
Tilbud om å hospitere hos den samme spesialisten, tellende med sju kurstimer per dag
To halvdagsseminarer i første halvår av prosjektet
Nyhetsbulletiner med råd og veiledning hver annen til hver tredje måned i undersøkelsesåret
Interessekonflikt
Undersøkelsen er gjennomført med økonomisk støtte fra Rikstrygdeverket og Kvalitetssikringsfondet i Den norske lægeforening.
Interessekonflikter, se til slutt i artikkelen.
Hovedbudskap
Kompetansehevende tiltak overfor primærlegen innen muskel- og skjelettlidelser reduserer ikke sykefraværet
Primærlegene benytter seg ikke i tilstrekkelig grad av annenlinjetjenestens kompetanse for langtidssykmeldte med muskel- og skjelettlidelser
- 1.
Trygdestatistisk årbok 2001. Oslo: Rikstrygdeverket, 2001.
- 2.
Rutle O. Pasienten fram i lyset – analyse av legekontakter i Primærhelsetjenesten. Rapport 1 – 1983. Oslo: Gruppe for helsetjenesteforskning, 1983.
- 3.
Natvig B, Nessiøy I, Bruusgaard D, Rutle O. Musculosceletal symptoms in a local community. Eur J Gen Practice 1995; 1: 25 – 8.
- 4.
Tellnes G, Sandvik L, Moum T. Inter-doctor variation in sickness certification. Scand J Prim Health Care 1990; 8: 45 – 52.
- 5.
Norsk fysikalsk medisin. 1. utg. Bergen: Fagbokforlaget, 1999.
- 6.
Haaland A, Graver V, Ljunggren E, Loeb M, Lie H, Magnæs B et al. Fibrinolytic activity as a predictor of the outcome of prolapsed intervertebral lumbar disc surgery with reference to background variables: results of a prospective cohort study. Spine 1992; 17: 1022 – 7.
- 7.
Salén BA, Spangfort EV, Nygren ÅL, Nordemar R. The disability rating index: an instrumnet for the assessment of disability in clinical settings. J Clin Epidemiol 1994; 12: 1323 – 34.
- 8.
Krokstad S, Johnsen R, Westin S. Medisinske og ikke-medisinske risikofaktorer for uførepensjon Tidsskr Nor Lægeforen 2002; 122:1479 – 86.
- 9.
Guberan E, Usel M. Permanent work incapacity, mortality and survival without work incapacity among occupations and social classes: a cohort study of ageing men in Geneva. Int J Epidemiol 1998; 27: 1026 – 32.
- 10.
Mansson NO, Råstam L, Eriksson KF, Israelson B. Socioeconomic inequalities and disability pension among middle aged men. Int J Epidemiol 1998; 27: 1019 – 25.
- 11.
Befring AK, Ohnstad B. Helsepersonelloven – med kommentarer. 2.utg. Bergen: Fagbokforlaget, 2001.
- 12.
Gulbrandsen P, Brage S. Livssituasjonen som grunnlag for sykmelding. Tidsskr Nor Lægeforen 1998; 118: 2463 – 6.
- 13.
Lie H. Hvilke forhold påvirker legens beslutning om å sykmelde? En kohortestudie blant primærleger i Ringerike-Hallingdalregionen. Norsk Forening for Ryggforskning. Årsmøte, Oslo 2001. Asker: Nycomed Pharma, 2001.
- 14.
www.legeforeningen.no/index.db2?id=485 (4.4.2002).
- 15.
Gulbrandsen P, Førde R, Aasland OG. Hvordan har legen det som portvakt? Tidsskr Nor Lægeforen 2002; 122: 1874 – 9.
- 16.
Lov om folketrygd av 28. februar 1997 nr. 19, 1997.
- 17.
Larsen BA, Førde OH, Tellnes G. Legens kontrollfunksjon ved sykmelding. Tidsskr Nor Lægeforen 1994; 114: 1442 – 4.
- 18.
Lie H. Behandlingsprinsipper ved kroniske rygglidelser. Tidsskr Nor Lægeforen 1990; 110: 3105 – 7.
- 19.
Lurås H, Iversen T. Legemangelen som ble pasientmangel. Økonomisk Forum 2002; 8: 26 – 31.
- 20.
Bratlid D. Pasienttilgang og pasientbehandling ved et regionsykehus Tidsskr Nor Lægeforen 2002; 122: 386 – 91.