Background.
There are no previous studies concerning survival after hospitalisation for obstructive lung disease in Norway.
Methods.
We recorded all patients 15 years and older who were discharged with a diagnosis of obstructive lung disease from hospitals in Bergen hospital district between 1 April and 15 June 1997. 142 patients (62 % women) were followed up over the next two years; their mean age was 63; 35 % had a comorbid disease.
Results.
35 patients (25 % of those enrolled) died during the two-year follow up period. Death was more common in men, increased with age and with one or more additional diagnoses. Mortality was higher among ever-smokers than among never-smokers, among patients with low FEV₁ compared with high FEV₁ and among patients with previous hospital admissions for obstructive lung disease.
Conclusion.
Significant predictors of higher mortality in this cohort were male sex, higher age, and having one or more additional diagnoses at the time of discharge. Patients with an exacerbation of obstructive lung disease that requires hospitalisation have a serious prognosis. Reducing modifiable risk factors is necessary in these patients.
Antall sykehusinnleggelser (1) og antall døde som følge av obstruktiv lungesykdom har vært jevnt økende i Norge de siste 40 årene (2). De samfunnsøkonomiske kostnadene ved denne sykdommen er betydelige og vil øke kraftig frem til 2020 i både industriland og utviklingsland (3).
Sykehusinnleggelsene skyldes forverring av luftveissymptomer og allmenntilstand, vanligvis på grunn av mikrobielle infeksjoner eller luftforurensning (2). Hos 1/3 av pasientene er imidlertid årsakene ukjent (3). Pasienter kan allerede ha, eller kan ved en forverring få, respirasjonssvikt med hyperkapni (pCO2 > 6,5 kPa) og/eller hypoksemi (pO2 < 8 kPa).
Det finnes ingen data om dødeligheten etter forverring av obstruktiv lungesykdom som krever innleggelse i norske sykehus. I Norden er det publisert slike studier fra Danmark og Finland fra 1980-årene (4, 5), men ingen fra 1990-årene. Studier utenfor Norden omhandler primært dødeligheten under og straks etter sykehusoppholdet hos pasienter med respirasjonssvikt (6). En del studier er utført før introduksjon av moderne bronkolytisk behandling med ipratropium, langtidsvirkende adrenerge beta-2-agonister og inhalasjonssteroider (7). Anvendelse av vedlikeholdsbehandling med oksygen som langtidsbehandling i hjemmet (8) og ikke-invasiv ventilasjon i sykehus (9) kan ha endret dødeligheten.
Vi har studert dødeligheten over to år hos alle pasienter med obstruktiv lungesykdom innlagt i Bergen sykehusområde i et definert tidsrom i 1997. Vi har stilt oss spørsmål om hvordan død etter sykehusinnleggelse er avhengig av kjønn, alder, røykevaner, tilleggsdiagnoser, FEV₁-nivå og antall sykehusinnleggelser forutgående år.
Materiale og metode
I perioden 1.4. – 15.6. 1997 ble alle innleggelser for obstruktiv lungesykdom og pneumoni i Bergen sykehusområde (Lungeavdelingen ved Haukeland Sykehus og Medisinsk avdeling ved Diakonissehjemmet Sykehus Haraldsplass) registrert. Bergen sykehusområde omfatter 15 kommuner med om lag 250 000 innbyggere eldre enn 15 år. Et registreringsskjema som inneholdt opplysninger om alder, kjønn, røykevaner, høyeste FEV1 siste 12 måneder og antall sykehusinnleggelser for obstruktiv lungesykdom siste 12 måneder, samt hoved- og bidiagnoser ved utskrivningen ble fylt ut. Skjemaet var testet i et pilotforsøk (10).
Totalt 149 personer ble utskrevet med hoveddiagnosen obstruktiv lungesykdom (ICD9 490 – 496), hvorav seks personer (tre kvinner og tre menn) døde under sykehusoppholdet. Én utenlandsk statsborger ble ekskludert fra oppfølgingen. Vi har brukt hoved- og bidiagnosene anført av lege ved utskrivningen. I alt 142 personer med denne hoveddiagnosen ble fulgt opp etter utskrivningen. Opplysninger om død ble innhentet fra folkeregisteret via sykehusets elektroniske registrering. Alle dødsfall til og med 15.6. 1999 ble registrert. Vi hadde ikke tilgang på dødsårsaken fra dødsmeldingene.
FEV₁ ble kategorisert i over og under øverste kvartil.
T-test og Pearsons khikvadrattest ble brukt for sammenlikning av kontinuerlige og kategoriske variabler. Overlevelsen etter utskrivningen er fremstilt med Kaplan-Meier-plot og forskjellen testet med logranktest. Vi brukte en multivariat Cox’ regresjonsmodell for utregning av hasardforholdstall for de enkelte risikofaktorene. Den observerte overlevelsen ble sammenliknet med forventet overlevelse fra dødelighetsratene innhentet fra Statistisk sentralbyrå (11).
Resultater
I alt 88 kvinner (62 %) og 54 menn (38 %) ble innlagt i perioden 1.4. – 15.6. 1997 og utskrevet med hoveddiagnosen obstruktiv lungesykdom (tab 1). Det var nesten dobbelt så mange kvinner som menn yngre enn 75 år, og kvinnene var i gjennomsnitt åtte år yngre enn mennene. 50 personer (35 %) hadde én eller flere bidiagnoser ved utskrivningen. Bidiagnosene var hjerte- og karsykdom (17 pasienter), pneumoni (15 pasienter), psykiatriske sykdommer (fire pasienter), maligne svulster (to pasienter) og andre sykdommer (12 pasienter).
Tabell 1
Alder, røykevaner, lungefunksjon (FEV₁), bidiagnoser ved utskrivningen og antall innleggelser for obstruktiv lungesykdom siste 12 måneder hos pasienter med denne sykdommen i sykehus i Bergen sykehusområde i perioden 1.4. – 15.6. 1997
| Menn (n = 54) |
Kvinner (n = 88) |
Totalt (N = 142) |
P-verdi |
|
| Alder |
0,01¹ |
|||
| Gjennomsnitt (SD) |
68,3 (15,1) |
60,3 (20,2) |
63,4 (18,8) |
|
| Alderskategorier (år) |
0,3² |
|||
| 15 – 59 |
14 |
29 |
43 |
|
| 60 – 74 |
20 |
37 |
57 |
|
| 75+ |
20 |
22 |
42 |
|
| Røykevaner |
0,06² |
|||
| Aldri |
3 |
20 |
23 |
|
| Daglig |
18 |
23 |
41 |
|
| Tidligere |
23 |
29 |
52 |
|
| Ukjent |
10 |
16 |
26 |
|
| FEV₁ |
0,91² |
|||
| 1,75+ |
11 |
16 |
27 |
|
| < 1,75 |
31 |
50 |
81 |
|
| Ukjent |
12 |
22 |
34 |
|
| Tilleggsdiagnoser |
0,001² |
|||
| Ja |
28 |
22 |
50 |
|
| Nei |
26 |
66 |
92 |
|
| Innleggelse siste 12 måneder for obstruktiv lungesykdom |
0,55² |
|||
| 0 |
29 |
41 |
70 |
|
| 1 |
10 |
23 |
33 |
|
| 2+ |
15 |
24 |
39 |
|
| [i] | ||||
[i] ¹ T-test
² Pearsons khikvadrattest
Spirometriresultater siste 12 måneder manglet hos 24 %, og røykevaner manglet hos 18 % av pasientene. Gjennomsnittlig forsert ekspiratorisk volum i løpet av ett sekund (FEV₁)var 1,3 l (SD = 0,74), og 80 % av pasientene var nåværende (n = 41) eller tidligere (n = 52) røykere. I alt 72 av pasientene (51 %) hadde hatt én eller flere sykehusinnleggelser for obstruktiv lungesykdom siste 12 måneder.
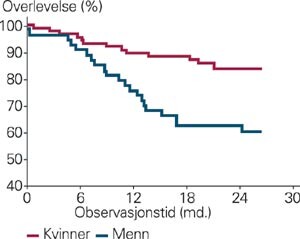
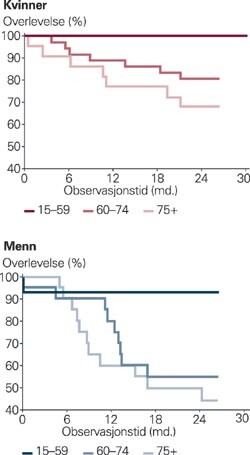
Den mediane oppfølgingstiden var 24,8 måneder. 35 av pasientene døde i løpet av observasjonstiden, hvorav 21 menn (39 % av alle mennene) og 14 kvinner (16 % av alle kvinnene) (fig 1). Andelen døde etter seks, 12 og 24 måneder var henholdsvis 6 %, 16 % og 25 %. Dødeligheten økte som forventet med høyere alder (tab 2). Blant dem over 75 år døde 43 % av alle i denne aldersgruppen, mens blant dem under 60 døde kun én mann (fig 2). Den standardiserte mortalitetsratioen blant pasientene var 2,8 ganger større enn i en alders- og kjønnslik generell norsk befolkning.
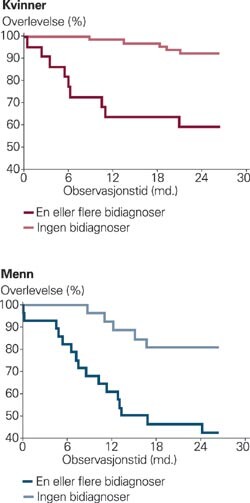
Dødeligheten blant dagligrøykere og tidligere røykere var dobbelt så høy som hos aldrirøykere. Av pasientene med FEV₁ < 1,75 l var 28 % døde og av pasientene med ukjente verdier for FEV₁ var 32 % døde. Blant dem med FEV₁ ³ 1,75 l var dødeligheten etter to år 4 % (tab 2). 50 % av pasientene med én eller flere bidiagnoser ved utskrivningen døde i løpet av observasjonsperioden (tab 2, fig 3).
Tabell 2
Prosentvis antall døde fra 1997 til 1999 blant 142 pasienter utskrevet med obstruktiv lungesykdom i Bergen sykehusdistrikt mot kjønn, alder, røykevaner, FEV₁, bidiagnoser og antall innleggelser siste 12 måneder for denne sykdommen
| Døde |
||||
| Totalt |
Antall |
(%) |
P-verdi¹ |
|
| Totalt |
142 |
35 |
(25) |
|
| Kjønn |
0,002 |
|||
| Kvinner |
88 |
14 |
(16) |
|
| Menn |
54 |
21 |
(39) |
|
| Alderskategorier (år) |
0,0001 |
|||
| 15 – 59 |
43 |
1 |
(2) |
|
| 60 – 74 |
57 |
16 |
(28) |
|
| 75+ |
42 |
18 |
(43) |
|
| Røykevaner |
0,6 |
|||
| Aldri |
23 |
3 |
(13) |
|
| Daglig |
41 |
10 |
(24) |
|
| Tidligere |
52 |
15 |
(29) |
|
| Ukjent |
26 |
7 |
(27) |
|
| FEV₁ |
0,02 |
|||
| 1,75+ |
27 |
1 |
(4) |
|
| < 1,75 |
81 |
23 |
(28) |
|
| Ukjent |
34 |
11 |
(32) |
|
| Tilleggsdiagnoser |
0,0001 |
|||
| Ja |
50 |
25 |
(50) |
|
| Nei |
92 |
10 |
(11) |
|
| Innleggelse siste 12 måneder for obstruktiv lungesykdom |
0,08 |
|||
| 0 |
70 |
13 |
(19) |
|
| 1 |
33 |
7 |
(21) |
|
| 2+ |
39 |
15 |
(39) |
|
| [i] | ||||
[i] ¹ Logranktest
I en multivariatanalyse med alder, kjønn, røykevaner, FEV₁, bidiagnoser og tidligere sykehusinnleggelser hadde menn dobbelt så høy dødelighet i løpet av to år som kvinner (p = 0,04) (tab 3). Sammenliknet med aldersgruppen yngre enn 60 år hadde aldersgruppene 60 – 74 år og 75 år og eldre en økt dødelighet med hasardforholdstall 11 og 15 (p = 0,02). Blant pasienter med bidiagnoser ved utskrivningen er dødeligheten mer enn fire ganger så høy som hos dem uten bidiagnoser (p = 0,0001). Dagligrøykere, pasienter med lav eller ukjent FEV₁ og pasienter med flere tidligere innleggelser siste 12 måneder hadde større risiko for død i oppfølgingsperioden, men dette var ikke statistisk signifikant (p > 0,05) i multivariatanalysen (tab 3).
Tabell 3
Cox’ regresjonsmodell for prediksjon av død justert for kjønn, alder, røykevaner, FEV₁-nivå, bidiagnoser og antall innleggelser for obstruktiv lungesykdom siste 12 måneder hos 142 pasienter utskrevet med slik sykdom fra Bergen sykehusområde og fulgt i perioden1997 – 99
| Hasardforholds- tall |
95 % KI |
P-verdi |
|
| Kjønn |
0,045 |
||
| Kvinner |
1 |
||
| Menn |
2,1 |
(1,0 – 4,2) |
|
| Alderskategorier (år) |
0,040 |
||
| 15 – 59 |
1 |
||
| 60 – 74 |
11,7 |
(1,5 – 92,7) |
|
| 75+ |
15,3 |
(1,9 – 126,0) |
|
| Røykevaner |
0,441 |
||
| Aldri |
1 |
||
| Daglig |
1,7 |
(0,4 – 7,1) |
|
| Tidligere |
1,4 |
(0,4 – 5,3) |
|
| Ukjent |
0,9 |
(0,2 – 3,8) |
|
| FEV₁ |
0,186 |
||
| 1,75+ |
1 |
||
| < 1,75 |
3,7 |
(0,5 – 28,6) |
|
| Ukjent |
6,2 |
(0,7 – 52,0) |
|
| Tilleggs-diagnose |
0,0001 |
||
| Nei |
1 |
||
| Ja |
4,2 |
(1,9 – 9,0) |
|
| Innleggelse siste 12 måneder for obstruktiv lungesykdom |
0,273 |
||
| 0 |
1 |
||
| 1 |
1,5 |
(0,6 – 4,1) |
|
| 2+ |
2 |
(0,9 – 4,5) |
Diskusjon
Det var en høy dødelighet etter utskrivning fra sykehus blant pasienter med obstruktiv lungesykdom, der én av fire pasienter døde i løpet av de første to årene. I vår studie er dødeligheten, justert for tilleggsdiagnoser, alder, røykevaner og lungefunksjonsnivå, dobbelt så høy hos mennene sammenliknet med kvinnene. Denne kjønnsforskjellen i mortalitet tilsvarer det man fant i en studie med 9 987 pasienter med forverring av kronisk obstruktiv lungesykdom i Barcelona (12). Det kan bety at eldre menn med obstruktiv lungesykdom må følges spesielt nøye opp etter et sykehusopphold.
Dødeligheten målt i denne studien kunne ha vært enda høyere hvis vi hadde kunnet ekskludere alle sanne astmatikere, det vil si pasienter med obstruktiv lungesykdom som har perioder med nærmest normal lungefunksjon (5). Astmatikerne befinner seg vanligvis i den yngste alderskategorien hvor det i vårt studium nesten ikke forekommer dødsfall. Vi valgte ikke å skille mellom astma og kronisk obstruktiv lungesykdom da det er store variasjoner mellom norske leger hva angår bruken av disse to diagnostiske merkelappene (13, 14), og vi hadde ingen valide registreringer som kunne skille de to pasientgruppene. Vår pasientgruppe er antakelig svært heterogen med tanke på patologisk anatomiske diagnoser.
I denne studien har pasientens selvrapportering om røykevaner begrenset prediktiv verdi med henblikk på to års dødelighet. Vi finner likevel en ikke-signifikant tendens som viser at aldrirøykere har en bedre prognose enn tidligere og nåværende røykere. Tidligere røykere kan imidlertid være daglige røykere eller nylig ha sluttet å røyke. En del som opplyser at de er aldrirøykere, kan være tidligere eller daglige røykere, mens dagligrøykerne nok er sanne røykere. Vårt noe usikre funn kan delvis bero på feilrapportering og delvis på begrenset statistisk styrke. Det er også rimelig å anta at alder og pakkår (dvs. antall sigaretter som røykes daglig dividert på 20 og multiplisert med antall røykeår) samvarierer, slik at alder dermed «skjuler» en røykeeffekt.
Det er skuffende at det hos rundt én firedel av pasientene med obstruktiv lungesykdom ikke forelå informasjon om FEV1 siste 12 måneder. Én tredel av pasientene uten lungefunksjonsmålinger dør i løpet av oppfølgingsperioden. Det er sannsynlig at pasienter som ikke har målt FEV₁ siste 12 måneder har en lav FEV₁. Lav FEV₁ er hos pasienter med kronisk obstruktiv lungesykdom en prediktor for død (4).
Halvparten av pasientene med obstruktiv lungesykdom og med én eller flere bidiagnoser døde i løpet av de følgende 24 måneder etter utskrivningen. Den hyppigste bidiagnosen hos disse pasientene var, som i andre studier, hjerte- og karsykdommer (15). Hos pasienter eldre enn 65 år med kjent obstruktiv lungesykdom eller koronar hjertesykdom bør helsepersonell ha et våkent klinisk blikk for tilstedeværelse av den andre sykdommen.
Blant innlagte pasienter ved Medisinsk avdeling, Akershus Universitetssykehus, med fatale bivirkninger ved bruk av legemidler, fant Buajordet og medarbeidere (16) mange pasienter med kronisk obstruktiv lungesykdom som hadde fått bronkolytisk behandling med teofyllin og beta-2-agonister. Utbredte koronare hjertesykdommer ble nesten alltid funnet ved obduksjon hos disse pasientene med kronisk obstruktiv lungesykdom. Bronkolytiske legemidler kan gi en hyperstimulering av et dårlig perfundert myokard med iskemi. Situasjonen er risikofylt når helsepersonell ikke er kjent med at det også foreligger en koronar hjertesykdom. Begge sykdommer bør diagnostiseres og være gjenstand for optimal oppmerksomhet og behandling.
Pasienter med obstruktiv lungesykdom som har hatt behov for sykehusinnleggelse ved forverring, bør regelmessig følges opp i et samarbeid mellom fastlege og spesialist.
Konklusjon
Prediktorer for økt mortalitet i vår pasientpopulasjon med obstruktiv lungesykdom og behov for sykehusinnleggelse var mannlig kjønn, høy alder og det å være i besittelse av én eller flere bidiagnoser ved tidspunktet for utskrivningen. Prognosen etter innleggelse for obstruktiv lungesykdom er alvorlig. En betydelig andel av pasientene er fortsatt røykere. Det er avgjørende å optimalisere den farmakologiske behandlingen av både bronkial obstruksjon og annen sykdom, influensavaksinasjon og eventuelt gi vedlikeholdsbehandling med oksygen, samt å etablere en regelmessig og god pasientoppfølging gjennom et nært samarbeid mellom primær- og spesialisthelsetjenesten.
Pasienter med forverring av obstruktiv lungesykdom som krever sykehusinnleggelse, har en alvorlig prognose
Flere kvinner enn menn ble innlagt med forverring av obstruktiv lungesykdom
Blant pasientene med obstruktiv lungesykdom og én eller flere bidiagnoser døde halvparten i løpet av to år etter utskrivning fra sykehus
Det var høyere dødelighet blant røykere og pasienter med dårlig lungefunksjon
- 1.
Bakke P, Blondal T, Haahteela T, Lundgren R, Rasmussen F, Walstad R. Care of obstructive lung disease in the Nordic countries. Eur Respir Rev 1995; 5: 350 – 5.
- 2.
Gulsvik A. Obstruktiv lungesykdom i sykehus. Tidsskr Nor Lægeforen 1997; 117: 1584.
- 3.
Global initiative for chronic obstructive lung disease. Global strategy for the diagnosis, management and prevention of chronic obstructive pulmonary disease. NHLB/WHO workshop report. Report No.: 2701. Bethesda: National institutes of Health. National Heart, Lung, and Blood Institute, 2001.
- 4.
Vestbo J, Prescott E, Lange P, Schnohr P, Jensen G. Vital prognosis after hospitalization for COPD: a study of a random population sample. Respir Med 1998; 92: 772 – 6.
- 5.
Keistinen T, Tuuponen T, Kivela SL. Survival experience of the population needing hospital treatment for asthma or COPD at age 50 – 54 years. Respir Med 1998; 92: 568 – 72.
- 6.
Connors AF jr., Dawson NV, Thomas C, Harrell FE jr., Desbiens N, Fulkerson WJ et al. Outcomes following acute exacerbation of severe chronic obstructive lung disease. The SUPPORT investigators (Study to Understand Prognoses and Preferences for Outcomes and Risks of Treatments). Am J Respir Crit Care Med 1996; 154 (4 Pt 1): 959 – 67.
- 7.
Gottlieb LS, Balchum OJ. Course of chronic obstructive pulmonary disease following first onset of respiratory failure. Chest 1973; 63: 5 – 8.
- 8.
Hjalmarsen A, Melbye H, Wilsgaard T, Holmboe JH, Opdahl R, Viitanen M. Prognosis for chronic obstructive pulmonary disease patients who receive long-term oxygen therapy. Int J Tuberc Lung Dis 1999; 3: 1120 – 6.
- 9.
Riis S. Maskebehandling som alternativ til endotrakeal intubasjon ved akutt respirasjonssvikt. Tidsskr Nor Lægeforen 1995; 115: 1346 – 8.
- 10.
Eagan T, Gulsvik A, Mørkve O, Skaug K. Innleggelser for obstruktiv lungesykdom og pneumoni i to sykehusområder. Tidsskr Nor Lægeforen 1999; 119: 4173 – 5.
- 11.
Lie SA, Lie RJ, Svanes C. Expected survival compared with survival of peptic ulcer patients. Stat Med 1998; 17: 1189 – 99.
- 12.
Sunyer J, Anto JM, McFarlane D, Domingo A, Tobias A, Barcelo MA et al. Sex differences in mortality of people who visited emergency rooms for asthma and chronic obstructive pulmonary disease. Am J Respir Crit Care Med 1998; 158: 851 – 6.
- 13.
Holten K, Tofte T. Obstruktiv lungesykdom i en lungeavdeling i perioden 1970 – 88. Tidsskr Nor Lægeforen 1997; 117: 1585 – 9.
- 14.
Kolle S, Mørkve O. Diagnostikk og behandling av obstruktive lungesykdommer. Tidsskr Nor Lægeforen 1998; 118: 3268 – 71.
- 15.
Incalzi RA, Fuso L, De Rosa M, Forastiere F, Rapiti E, Nardecchia B et al. Co-morbidity contributes to predict mortality of patients with chronic obstructive pulmonary disease. Eur Respir J 1997; 10: 2794 – 800.
- 16.
Buajordet I, Ebbesen J, Erikssen J, Brors O, Hilberg T. Fatal adverse drug events: the paradox of drug treatment. J Intern Med 2001; 250: 327 – 41.