Background.
Use of information technology in the health services has not resulted in the benefits hoped for. An important prerequisite for success may be to structure electronic medical records. Is this assumption research-based?
Material and methods.
PubMed was searched via Endnote. The search words «medical record (any field) + structured (any field)» resulted in 843 hits and «electronic decision support (any field)» resulted in 824. Titles and abstracts were used to identify relevant articles; titles identified 103 articles and abstracts 70.
Results.
Research shows that structured electronic medical records can result in quicker data entry, improved quality and records that are useful in daily clinical work. Doctors and nurses prefer structured data entry; electronic nursing records are better and databases with structured electronic patient records can be used on a large scale to develop treatment regimes and quality assurance. Clinical decision support systems integrated into electronic medical records can provide positive cost-effectiveness. Most doctors and nurses understand the importance of such systems.
Interpretation.
Structured data entry seems to be an important element in successful electronic medical record systems.
Etter det første innovative tiåret med elektronisk pasientjournal begynte det medisinske internasjonale miljøet å konsentrere seg om fremtidige gevinster ved bruk av elektronisk pasientjournal (1): forbedret effektivitet, mindre feil, bedre kostnadskontroll og forbedrede behandlingsregimer og organisering gjennom analyser av databasene.
Amerikanske myndigheter under Bill Clintons tid som president definerte flere særlig viktige faktorer ved forsøket på en helsereform i USA i begynnelsen av 1990-årene (2). Sentralt sto slagordet «Rett informasjon til rett tid». For å oppnå dette og andre målsetninger skulle man særlig rette oppmerksomheten mot flere momenter: Bruk av standardformularer og standardiserte datadefinisjoner, et landsomfattende nasjonalt elektronisk helsenettverk, datafangst fra daglig helsearbeid, utbredt bruk av elektronisk pasientjournal og analyser av databaser for kontinuerlig kvalitetsforbedringer samt pasientmedvirkning.
Slike målsetninger og metoder er også sentrale i norske planer (3) – (7), men fremdeles har man ikke fått hentet ut de forespeilte gevinstene. Mange mener at strukturering av medisinsk informasjon er en forutsetning for suksess (6). I denne artikkelen belyses forhold rundt strukturert elektronisk journalinformasjon.
Materiale og metode
Artikkelen er en litteraturstudie basert på søk i PubMed via Endnote med søkene «medical record (any field) + structured (any field)» og «electronic decision support (any field)». Dette resulterte i henholdsvis 843 og 824 artikkelfunn. Relevante artikler ble plukket ut etter gjennomgang av tittel og sammendrag. Det ble undersøkt om det finnes forskningsbasert støtte for hypotesen om at strukturering av elektronisk journalinformasjon er en viktig faktor i arbeidet for å utvikle den elektroniske journalen til et redskap for kvalitetssikring og beslutningsstøtte. For søket på strukturert medisinsk journal ble artiklene kategorisert som «ikke relevant», «ikke relevant (teknisk problemstilling)», «ikke relevant (klinisk problemstilling)», «relevant og positiv», «relevant med positive og negative vurderinger» og «relevant og negativ». I gruppen «relevant og positiv» ble bare studier der et strukturert journalsystem er testet, tatt med. Studier om bruk av strukturert skjema/test ved en klinisk problemstilling ble betraktet som «ikke relevant (klinisk problemstilling)».
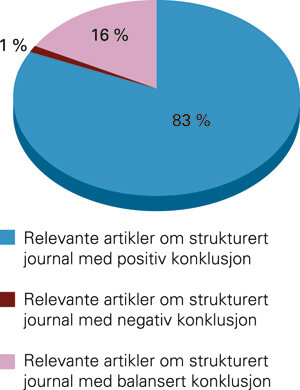
Resultatene av søk og kategorisering fremgår av tabell 1. Hovedtyngden av artiklene var ikke direkte relevante (n = 740). 103 artikler var relevante; 85 av disse viste positive vurderinger av strukturert journal. Det ble bare funnet én artikkel med negativ konklusjon. Fordelingen av relevante artikler (n = 103) med hensyn til konklusjon fremgår av figur 1. Søket om beslutningsstøtte ble ikke kategorisert på tilsvarende måte, da det foreligger en fersk metaanalyse fra 2005 (8).
Tabell 1
Kategorisering av artikler om strukturert journal
| Artikler, ikke relevante, usikker kategori |
370 |
| Artikler, ikke relevante, teknisk innhold |
115 |
| Artikler, ikke relevante, klinisk innhold |
255 |
| Ikke relevante artikler, totalt |
740 |
| Relevante artikler, positiv konklusjon om strukturert journal |
85 |
| Relevante artikler, negativ konklusjon om strukturert journal |
1 |
| Relevante artikler, balansert konklusjon om strukturert journal |
17 |
| Relevante artikler, totalt |
103 |
Strukturert journal og klinisk basisdatasett
I en strukturert journal fylles det ut forhåndsdefinerte skjemaer, gjerne med faste svaralternativer, i motsetning til registrering av journalnotater i fritekst. Det er raskere å registrere data på denne måten, og innholdet blir tilfredsstillende for en vanlig medisinsk journal (9). I en svensk studie med 300 allmennleger fant man at selv i en travel allmennpraksis var arbeidsbelastningen ved strukturert registrering akseptabel for legene. I et større EU-prosjekt ble et elektronisk system (KNAVE-II) for utfylling av til dels komplekse, strukturerte skjemaer benyttet, og utfyllingen ble gjort i en klinisk hverdag. Tidsbruk og brukertilfredshet var bedre ved elektronisk, strukturert datafangst/journalføring enn ved manuelle systemer (10).
Det kan umiddelbart synes fornuftig å blande strukturerte data i journalen med mulighet for fritekstregistrering for å øke fleksibiliteten for brukerne. Det er imidlertid vist i en studie at fritekstkommentarer fra legene i forbindelse med elektronisk medikamentforskrivning endrer meningsinnholdet i den strukturerte forskrivningen (11).
Ved elektronisk fritekstjournal vet vi at datakvaliteten i databasene ikke er god nok for forskningsformål (12, 13). Det samme gjelder for systemer for beslutningsstøtte. I en geriatrisk sykehusavdeling undersøkte en forskergruppe forskjeller i datakvalitet mellom to pasientgrupper (14). I den ene gruppen ble det benyttet strukturert journal, mens det i den andre gruppen ble brukt tradisjonell journal. Forfatterne konkluderte med at datakvaliteten var betydelig bedre i gruppen med strukturert journal, og at forbedringen syntes å være knyttet til den strukturerte datafangsten og ikke til den fokuseringen som er naturlig ved innføring av nye systemer.
For sykepleiere er det vist at dokumentasjonskvalitet og mulighetene for målrettet intervenering bedret seg ved innføring av elektroniske systemer med strukturert sykepleiedokumentasjon (15).
Flere undersøkelser har evaluert elektroniske skjemaer utfylt av pasienter, særlig for symptomregistreringer. Hos ryggpasienter ble smerteregistrering ved hjelp av en liten bærbar PC sammenliknet med bruk av manuelle spørreskjemaer og telefonintervjuer (16). Elektronisk registrering var fullt valide, og pasientene foretrakk denne metoden. Tilsvarende er et liknende smerteskjema blant 60 barn i alderen 8 – 16 år med hodepine eller juvenil revmatoid artritt undersøkt (17). Både datakvalitet og etterlevelse var bedre i gruppen som brukte elektroniske skjemaer.
Ved to urologiske avdelinger i USA ble det utviklet ni strukturerte, standardiserte skjemaer som over en periode erstattet all annen medisinsk dokumentasjon for både inneliggende og polikliniske pasienter (18). Forfatterne av studien konkluderte med at det er mulig å bli enig om et slikt basisdatasett blant urologer og at arbeidet kan danne grunnlag for landsomfattende bruk av elektroniske, kliniske strukturerte journaler.
Beslutningsstøtte i elektronisk journal
Beslutningsstøtte har nær sammenheng med strukturert journalinformasjon, fordi verktøyene for beslutningsstøtte skal reagere på opplysninger i journalen, for eksempel patologiske prøvesvar. Dette er lettere å få til om datagrunnlaget er strukturert. Flere større europeiske prosjekter dreier seg om denne problemstillingen (19). Det finnes svakheter ved innføring av konsensusbaserte behandlingsregimer i en populasjon. Ofte blir ikke prøvesvar fulgt opp. I en studie av et system for elektronisk påminnelse var oppfølgingsandelen i intervensjons- og kontrollgruppene henholdsvis 46 % og 22 %. Intervensjonen besto i elektronisk påminnelse på skjermen i forbindelse med bestillinger av prøver (1).
I tidlige norske studier var det vanskelig å påvise virkningen av slike elektroniske tiltak (20, 21). Noe av forklaringen kan være at pasienter med de kliniske tilstandene som ble undersøkt (hypertensjon og diabetes), tradisjonelt mottar stor grad av løpende informasjon via farmasøytisk industri og at det derved foreligger et redusert forbedringspotensial. Senere studier har vist positive effekter innen flere terapiområder.
Helseorganisasjonen Kaiser Permanente i Ohio har innført et omfattende system for elektronisk pasientjournal som støtter kvalitetsinterveneringer og en del administrative oppgaver (22). Ved kostnad-nytte-analyser er det påvist at organisasjonen kan spare utgifter som forsvarer vedlikeholdskostnadene ved systemet. Tilbakemelding på personlig forskrivningspraksis blant allmennleger er en lovende modell for generell forbedring (23). Det er også rapportert om forbedringer når allmennleger som bruker elektronisk pasientjournal får tilbakemeldinger på behandlingen av hjerte- og slagpasienter (24).
I en fersk metaanalyse tok Kawamoto og medarbeidere for seg studier på effekt av beslutningsstøttesystemer (8). Litteratursøk ble gjort i Medline, CINAHL og Cochrane, og man valgte ut studier som viste signifikant forbedring av klinisk praksis, og studier som omhandlet 15 vanlig omtalte forhold ved slike systemer. Dette ga til sammen 70 forskjellige studier. 68 % av dem viste signifikant forbedring av praksis. Multiple logistiske regresjonsanalyser identifiserte fire uavhengige faktorer som økte sannsynligheten for et positivt resultat: automatisk presentasjon av beslutningsstøtteinformasjon integrert i arbeidsprosessen, anbefalinger fremfor pålegg, rådgivning i det øyeblikk beslutningene tas samt computerbasert støtte.
Av de 32 systemene som oppfylte alle kriteriene for forbedring av praksis, medførte 30 forbedring av klinisk praksis. På eksperimentell basis ble det funnet positiv effekt av periodevis tilbakemelding, å dele anbefalingene med pasientene og å bli avkrevd dokumentasjon for ikke å følge anbefalingene.
Populasjonsrettet intervensjon
Tradisjonell medisinsk tilnærming er individfokusert, med særlig vekt på symptomer, tegn og prøveresultater som fremkommer i møte med enkeltpasienter. For å sikre tilgjengelig og riktig behandling for alle pasienter kan man også arbeide via populasjonsrettede kontrolltiltak.
Ved helseinstitusjoner som bruker elektroniske pasientsystemer, dannes det automatisk en database der alle pasientkontaktene er registrert. Disse databasene kan inneholde lett tilgjengelige epidemiologiske data og kan representere en mulighet for populasjonsrettede kontrollsystemer. For eksempel kan man finne alle pasienter som i et gitt tidsrom har fått en spesiell behandling. Slike databaser fra flere institusjoner kan slås sammen og danne grunnlag for viktige evalueringer i forhold til store, kliniske populasjoner (25).
Bruk av standardiserte, elektroniske registreringer i stor skala kan ha betydelige konsekvenser for behandlingsregimer. Dette er bl.a. vist i en stor studie blant amerikanske øyeleger (25). Åtte offentlige øyeavdelinger med til sammen 160 øyeleger deltok i registrering av enkle kliniske data på alle pasienter som gjennomgikk kataraktkirurgi. Formålet var å evaluere konsekvenser av systematisk, strukturert elektronisk journalføring. Evaluering av innsamlede data viste seg å påvirke det totale behandlingsregimet for pasientene. Forfatterne konkluderte med at denne form for dataregistrering har potensial som løpende evalueringsmetode og burde foreligge i landsomfattende skala i fremtiden.
Veterans Health Administration er den største enkeltleverandør av helsetjenester til hivpositive personer i USA. Man har lagret strukturerte pasientdata gjennom en årrekke, og det er vist at analyser av den sentrale databasen påvirker behandlingsregimene. Den sentrale databasen administreres i dag av en nasjonal kvalitetssikringsorganisasjon (26).
Det er også påvist nytte av populasjonsrettet intervenering i flere studier. I en studie med 3 073 pasienter med avtalte hemofec-prøver var etterlevelsen bare 18 %, men steg til 33 % ved innføring av et system for automatisk utsending av påminningsbrev til pasientene. Pasientene ble funnet ved søk i databasen (27).
Legers og sykepleieres holdninger
Brukernes holdning til datasystemer er viktig for realismen i utbredelse av redskapene. I en studie om legers holdninger til innføring av elektronisk journalsystem og et rapporteringssystem i en stor forsikringsorganisasjon i USA, mente nesten alle legene at elektronisk pasientjournal medførte forbedringer i arbeidssituasjonen og pasientbehandlingen, mens om lag tre firedeler så fordeler med systemet for resultatrapportering (28). Forbedringer i koordinering av behandlingstiltak, mulighetene for å avdekke feilmedisineringer og mulighet til å reagere på patologiske prøvesvar raskt nok ble særlig trukket frem.
Hvilke holdninger allmennleger har til sin egen evne til oppfølging av patologiske prøvesvar og til eventuelle hjelpesystemer, er undersøkt i en amerikansk studie med 216 leger med elektronisk pasientjournal (29). Av dem som svarte (65 %), var mindre enn en tredel fornøyd med dagens systemers evne til å holde oversikt over patologiske prøvesvar, inkludert røntgensvar. 90 % ønsket seg automatiserte systemer for å holde orden på de patologiske prøve- og undersøkelsesresultatene. 97 % trodde de kunne gjøre en bedre jobb dersom de fikk hjelp av elektroniske påminnelser.
Sykepleieres holdninger til elektronisk pasientjournal er undersøkt ved et større sykehus i Florida (30). Av 100 sykepleiere mente en tredel at elektronisk pasientjournal medførte redusert arbeidsbelastning, og om lag samme andel foretrakk å kunne dokumentere ved sykesengen, men at dette ofte ble vanskeliggjort. En firedel mente at dokumentasjonen ble forbedret og at bruk av elektronisk pasientjournal ville bedre pasientsikkerheten. Sykepleiere med erfaring innen informasjonsteknologi hadde gjennomgående mer positive holdninger enn dem uten slik erfaring.
Diskusjon
Denne oversikten er basert på studier som viste positive erfaringer med bruk av strukturert elektronisk pasientjournal. De negative erfaringene er ikke like lett å publisere som de positive, noe som kan være forklaringen på at det finnes svært få slike studier. Det er også mulig at søk i andre databaser, for eksempel innen sosiologi og informatikk, ville identifisert flere og mer nyanserte artikler. Flere av de refererte studiene er små og fra begrensede deler av medisinen hvor forutsigbarheten er større enn i fagfelt som for eksempel indremedisin, kirurgi og psykiatri. Disse forholdene kan bidra til å gjøre konklusjonene usikre.
For å møte den økende kompleksiteten og presset i moderne medisin trenger vi redskaper for rasjonell dokumentasjon og for kvalitetskontroll (31). Selv om mange elementer er på plass for å nå målsetningene, slik som sikkert helsenett, meldingsstandarder og utbredt bruk av elektronisk pasientjournal, kan det være vanskelig å nå målene om effektive kvalitetssikringsverktøy uten målrettet strukturering av deler av den medisinske informasjonen. Denne struktureringen kan gjøres ved at det utvikles basisdatasett for de viktigste kliniske situasjonene innen hver spesialitet. Det er sannsynligvis urealistisk at søkemetoder i fritekst kan utvikles til et slikt nivå at nødvendige data kan fremskaffes med tilfredsstillende kvalitet. Det er knyttet store forventninger til de mulighetene som åpner seg for presentasjon av medisinsk kunnskap på legenes dataskjermer, enten som frittstående oppslagsverk eller som integrerte kontrollfunksjoner i et elektronisk journalsystem. Grunnen til at man har fått problemer i gjennomføringen av slike opplegg, er mangel på struktur i grunnlagsinformasjonen som systemene skal reagere på.
Strukturering av medisinsk journalinformasjon er et medisinskfaglig arbeid. Et skjema med faste valg for å dokumentere en medisinsk hendelse, er i prinsippet likt på papir og skjerm. Utvikling av datasett må gå «fra spesialist mot generalist». De fleste subspesialiteter vil lett sette opp en liste over de viktigste sykdomsgruppene og hvilke forhold som bør registreres for kliniske og forskningsmessige formål. Dette er ikke like innlysende for allmennpraksis, hvor man forholder seg til mange flere problemstillinger. En «skjemabank» til bruk i allmennmedisinske systemer vil imidlertid kunne avledes fra spesialitetenes datasett.
I de fleste tilfeller vil en blanding av strukturerte elementer og fritekst være best. Dette fant Aabakken og medarbeidere ved Ullevål universitetssykehus ut da de etablerte og evaluerte SADE, en database for gastroenterologiske pasienter (32, 33). Databasen inneholdt allerede etter tre år ca. 19 000 undersøkelser.
Strukturering av journalinformasjon kan lette utveksling av data i forbindelse med samhandling og med problemorientert fremstilling av journalinnhold. Ved å definere «basisdatasett» definerer man samtidig hvilke typer data som er aktuelle for «den gode elektroniske henvisning og epikrise». Når et skjema er definert, kan dette tilordnes et «problem» til bruk for problemorientert fremstilling av journalinnholdet. Dette er teknologisk uproblematisk når de faglige definisjonene foreligger. Ved utforming av strukturerte journalsystemer er det viktig å skille mellom «skrivefunksjon» og «lesefunksjon». Grensesnittet for rasjonell utfylling av elektroniske skjemaer er som regel ikke det mest rasjonelle grensesnittet for lesing av journalinformasjon. Lesing av journalinformasjon gjøres for de fleste lettest ved tradisjonelle, kronologiske notater. Denne omformingen av strukturert informasjon til en fornuftig sammenhengende tekst byr heller ikke på store tekniske problemer. Forskning har vist at detaljer i utformingen av elektroniske skjemaer kan påvirke hvor rasjonell bruken blir (34, 35).
Legene kommer ikke til å få de redskapene de trenger uten sterk egenmedvirkning. Hvis ikke dette blir gjort, kan legene bli sittende med «svarteper» i form av økende antall saker om svikt i dokumentasjon, manglende oppfølging av patologiske prøvesvar og manglende implementering av vedtatte behandlingsnormer. Konsekvensene for den enkelte lege kan være store.
En farbar vei kan være at hver fagmedisinsk forening i Legeforeningen tar ansvaret for en målrettet prosess for å utvikle strukturerte skjemaer for de viktigste medisinske registreringer og hendelser og for hvordan rapporter skal se ut. Dette arbeidet er viktig for legenes fremtidige hverdag og samfunnsmessige posisjon. Å forme morgendagens journalsystemer har også et maktperspektiv. Kontroll over informasjon om eget virke, i en videre betydning, betyr makt over egen situasjon.
Oppgitte interessekonflikter:
Forfatteren arbeider med et forslag til basisdatasett for sykehjem. Datasettet skal evalueres ved implementering i et strukturert journalsystem fra firmaet Emetra AS. Arbeidet kan resultere i et markedstilgjengelig produkt. Arbeidet støttes av Norges forskningsråd.
Oppgitte interessekonflikter: Se til slutt i artikkelen
Arbeidet med artikkelen er gjort mulig med støtte fra Legeforeningens kvalitetssikringsfond I.
Tabell
| Hovedbudskap |
|
- 1.
Overhage JM, Tierny WM, Zhou XH et al. A randomized trial of «corollary orders» to prevent errors of omission. J Am Med Inform Assoc 1997; 4: 364 – 75.
- 2.
American Health Information Management Association. Position statement. Issue: healthcare reform – information systems and the need for computer-based patient records. J Am Med Inform Assoc 1994; 65 (suppl 1 – 2): 84.
- 3.
Rehab-Nor. Legetjenester til brukere av pleie- og omsorgstjenester. Oslo: Sosial- og helsedirektoratet, 2005: 6.
- 4.
Nasjonal helseplan (2007 – 2010). Oslo: Sosial- og helsedirektoratet, 2006.
- 5.
«..og bedre skal det bli!» Nasjonal strategi for kvalitetsforbedring i sosial- og helsetjenesten. Oslo: Sosial- og helsedirektoratet, 2005.
- 8.
Kawamoto K. Improving clinical practice using clinical decision support systems: a systematic review of trials to identify features critical to success. BMJ 2005; 330: 765.
- 9.
Matsumura Y. Devices for structured data entry in electronic patient record. Medinfo 1998; 9: 85 – 8.
- 10.
Martins SB. Evaluation of KNAVE-II: a tool for intelligent query and exploration of patient data. Medinfo 2004; 11: 648 – 52.
- 11.
Hogan WR, Wagner MM. Free-text fields change the meaning of coded data. Proc AMIA Annu Fall Symp 1996; 517 – 21.
- 12.
Mansson J. Collection and retrieval of structured clinical data from electronic patient records in general practice. A first-phase study to create a health care database for research and quality assessment. Scand J Prim Health Care 2004; 22: 6 – 10.
- 13.
Nilsson G, Ahlfeldt H, Strender LE. Computerisation, coding, data retrieval and related attitudes among Swedish general practitioners – a survey of necessary conditions for a database of diseases and health problems. Int J Med Inform 2002; 65: 135 – 43.
- 14.
Belmin J. Quality of the information collected during admission to a hospital geriatric service: importance of a structured medical record. Presse Med 1998; 27: 1519 – 22.
- 15.
Sahlstedt S. Nursing process documentation-effects on workload and quality when using a computer program and a key word model for nursing documentation. Stud Health Technol Inform 1997; 46: 330 – 6.
- 16.
Jamison RN. Electronic diaries for monitoring chronic pain: 1-year validation study. Pain 2001; 91: 277 – 85.
- 17.
Palermo TM, Valenzuela D, Stork PP. A randomized trial of electronic versus paper pain diaries in children: impact on compliance, accuracy, and acceptability. Pain 2004; 107: 213 – 9.
- 18.
Thomas K, Emberton M, Mundy AR. Towards a minimum dataset in urology. BJU Int 2000; 86: 765 – 72.
- 19.
Hanzlicek P, Spidlen J, Nagy M. Universal electronic health record MUDR. Stud Health Technol Inform 2004; 105: 190 – 201.
- 20.
Hetlevik I. Implementing clinical guidelines in the treatment of hypertension in general practice. Blood Press 1998; 7: 270 – 6.
- 21.
Hetlevik I, Holmen J, Kruger O. Implementing clinical guidelines in the treatment of hypertension in general practice. Evaluation of patient outcome related to implementation of a computer-based clinical decision support system. Scand J Prim Health Care 1999; 17: 35 – 40.
- 22.
Khoury AT. Support of quality and business goals by an ambulatory automated medical record system in Kaiser Permanente of Ohio. Eff Clin Pract 1998; 1: 73 – 82.
- 23.
Nilsson G. Feedback on prescribing rate combined with problem-oriented pharmacotherapy education as a model to improve prescribing behaviour among general practitioners. Eur J Clin Pharmacol 2001; 56: 843 – 8.
- 24.
Ornstein S. A multimethod quality improvement intervention to improve preventive cardiovascular care: a cluster randomized trial. Ann Intern Med 2004; 141: 523 – 32.
- 25.
Johnston RL. Pilot National Electronic Cataract Surgery Survey: I. Method, descriptive, and process features. Eye 2005; 19: 788 – 94.
- 26.
Backus L. The Immunology Case Registry. J Clin Epidemiol 2001; 54 (suppl 1): S12 – 5.
- 27.
Murphy DJ, Gross R, Buchanan J. Computerized reminders for five preventive screening tests: generation of patient-specific letters incorporating physician preferences. Proc Am Med Inform Assoc Ann Symp 2000; 600 – 4.
- 28.
Marshall PD, Chin HL. The effects of an electronic medical record on patient care: clinician attitudes in a large HMO. Proc AMIA Symp 1998; 150 – 4.
- 29.
Murff HJ. Primary care physician attitudes concerning follow-up of abnormal test results and ambulatory decision support systems. Int J Med Inform 2003; 71: 137 – 49.
- 30.
Moody LE. Electronic health records documentation in nursing: nurses" perceptions, attitudes, and preferences. Comput Inform Nurs 2004; 22: 337 – 44.
- 31.
Matsumura Y. Dynamic viewer of medical events in electronic medical record. Medinfo 2001; 10: 648 – 52.
- 32.
Aabakken L. Utvikling og bruk av en database for gastrorenterologisk endoskopi. Tidsskr Nor Lægeforen 1992; 112: 1441 – 5.
- 33.
Aabakken L. SADE database for endoscopic procedures: aspects of clinical use. Endoscopy 1991; 23: 269 – 71.
- 34.
Poon AD, Fagan LM. PEN-Ivory: the design and evaluation of a pen-based computer system for structured data entry. Proc Ann Symp Comput Appl Med Care 1994; 447 – 51.
- 35.
Poon AD, Fagan LM, Shortliffe EH. The PEN-Ivory project: exploring user-interface design for the selection of items from large controlled vocabularies of medicine. J Am Med Inform Assoc 1996; 3: 168 – 83.