Background.
Stress urinary incontinence in women occurs frequently. This paper gives a review of current treatment alternatives.
Material and methods.
The paper is based on the report from the 3rd International Consultation on Incontinence, the Cochrane database, a PubMed search, and my own clinical experience as a urogynaecologist.
Results.
General practitioners may initiate conservative treatment without extensive evaluation. The first line treatment is pelvic floor muscle exercises (8 – 12 strong contractions X 3 every other day). Motivation and compliance are extremely important. Electrostimulation and treatment with vaginal cones are other options with comparable efficacy. Weight reduction (5 – 10 %) may improve the condition significantly. Medical treatment with duloxetine tablets has recently become available. The efficacy of duloxetine is similar to that for pelvic floor exercise. Currently the most commonly used surgical procedures are midurethral retropubic or transobturatoric tension free vaginal tape, which are often done as day surgery and have lower morbidity than older procedures. Approximately 90 % of the patients are satisfied with the results, and they continue to be so over time. Stress incontinence surgery is associated with complications such as de novo urge incontinence, impaired bladder emptying, recurrent urinary tract infections, pain and genital prolapse, but the risk is probably lower with tension free vaginal tape than with the older surgical methods.
Interpretation.
Conservative treatment may reduce incontinence in many patients; it is simple, inexpensive and without risk of complications and is therefore the primary treatment option. Surgical treatment may cure the incontinence permanently, but there is a risk of permanent complications.
Urininkontinens er et utbredt problem hos kvinner i alle aldre; ca. 20 % har stressinkontinens, hvorav halvparten av moderat til alvorlig grad (1). Hos kvinner forekommer i hovedsak to typer urininkontinens: stressinkontinens og urgeinkontinens. I tillegg kommer blandingsinkontinens, som er både stress- og urgeinkontinens hos samme person. Ved stressinkontinens skjer lekkasjen i forbindelse med fysisk aktivitet slik at urin presses ut; ved urgeinkontinens som følge av sterk vannlatingstrang som ikke kan undertrykkes. Årsaken til stressinkontinens er multifaktoriell, og det finnes en rekke behandlingsmetoder. Disse kan benyttes både mot ren stressinkontinens og mot stresskomponenten av blandingsinkontinens. Artikkelen gir en oversikt over aktuelle behandlingsmetoder av stressinkontinens i Norge i dag.
Kilder
Artikkelen bygger på rapporten fra 3rd International Consultation on Incontinence (2) og Cochrane-databasen, litteratur fremskaffet ved søk i PubMed, samt egen klinisk erfaring og eget litteraturarkiv. International Consultation on Incontinence er et stort, internasjonalt møte som har vært arrangert av International Continence Society tre ganger med støtte fra WHO. Et bredt utvalg av verdens ledende eksperter har dannet komiteer som har gått systematisk gjennom publiserte vitenskapelige studier og formulert konklusjoner på alle områder innen inkontinens og bekkenbunnsdysfunksjon, som så er utgitt i en meget fyldig rapport (2). Denne rapporten er den beste kilden vi har for behandling av inkontinens per i dag.
Vurdering av studieresultater
Det er publisert mer enn 5 000 artikler om behandling av stressinkontinens, men få av dem oppfyller dagens vitenskapelige krav (3, 4). Mange er små, mange rapporterer kun effekt på symptomet stressinkontinens uten å nevne eventuelle komplikasjoner, og bare en håndfull har langtidsoppfølging. Lang oppfølgingstid er nødvendig fordi behandlingsresultatene ofte forverres med tiden.
Ved vurdering av publiserte resultater må man ha i mente at mange studier ikke er direkte sammenliknbare. Videre kan måten resultatene rapporteres på, også ha stor betydning. F.eks. kan antall kurerte pasienter i en nyere studie rapporteres som 81 %, 9 % eller noe midt i mellom, avhengig av valg for inklusjon, eksklusjon og definisjoner (4). Alle publiserte resultater må derfor leses kritisk, for forskjell mellom behandlingsresultater kan like gjerne skyldes ulikheter i studiedesign, pasientutvalg og rapportering som faktisk forskjell mellom behandlingene (3, 4). Av denne grunn presenteres det få spesifikke tallangivelser i denne artikkelen. Anbefalingene i artikkelen er som følger: grad A sterk, basert på nivå 1-dokumentasjon, grad B moderat, basert på nivå 2-dokumentasjon og grad C svak, basert på nivå 3-dokumentasjon (5).
Valg av behandling
I valg av behandling må det tas hensyn til mer enn bare bedring på kort sikt (måneder), men også morbiditet, komplikasjoner, bruk av ressurser og langtidseffekt (år). En studie viste at når kvinnene selv spørres, ville de valgt behandling som var enkel og trygg, men med mindre sjanse for å kurere lekkasjen fullstendig, fremfor behandling som kurerer flere og har høyere komplikasjonsrisiko (6).
Pasientene bør utredes og behandles på lavest mulig nivå i helsevesenet, dvs. hos fastlegen, og med henvisning til spesialist (gynekolog eller urolog) der enkle tiltak ikke har ført frem. Målet med behandlingen er å oppnå tilstrekkelig bedring i lekkasjen, og helst kontinens. Behandlingen må tilpasses den enkelte pasient ut fra hennes motivasjon, forutsetninger og forventninger. For å oppnå full kontinens er operasjon ofte nødvendig.
Konservativ behandling
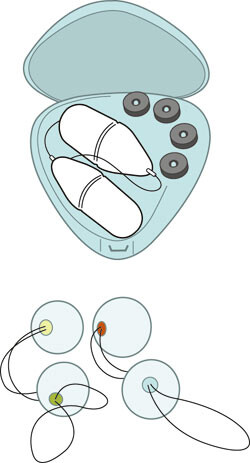
I konservativ behandling inngår generelle råd, bekkenbunnstrening, elektrostimulering, vaginale knipekoner samt diverse hjelpemidler (7). Konservativ behandling kan være tilstrekkelig hos mange pasienter og bør normalt prøves før operasjon vurderes. Konservativ behandling er nærmest uten komplikasjonsrisiko og kan igangsettes på grunnlag av anamnesen (7), gjerne supplert med en miksjonsliste (8).
Flere norske studier har vist at behandling med generelle råd, bekkenbunnstrening og elektrostimulering kan gjennomføres i allmennpraksis med gode resultater (9) – (11). Tabell 1 gir oversikt over aktuelle former for konservativ behandling som har dokumentert effekt (7, 12). De generelle rådene inngår i den primære utredningen. Reduksjon av kroppsvekten med 5 – 10 % hos overvektige er vist å kunne halvere lekkasjegraden (7, 12).
Tabell 1
Former for konservativ behandling med anbefalingsgrad (A sterk, B moderat, C svak) (7)
|
|
|
|
|
|
Mange studier rapporterer flotte resultater, men de fleste er små og har signifikante mangler og derfor begrenset ekstern validitet. Det er imidlertid klart at konservativ behandling er bedre enn ingen behandling (7). Konservativ behandling gir sjelden en permanent løsning på problemet, den enkelte må gjøre en vedvarende innsats selv, og mange blir ikke helt kvitt sin lekkasje. Dette kan gi motivasjonsproblemer. Færre enn halvparten av pasientene gjennomfører i praksis behandlingsopplegget (13), og etter 15 år har tre av fire sluttet med bekkenbunnstrening (14).
Bekkenbunnstrening synes å ha litt bedre resultater enn elektrostimulering og vaginale vekter og anbefales derfor som førstelinjebehandling (7). I praksis er det neppe vesentlig forskjell i effekt mellom de forskjellige metodene (7) så sant behandlingen gjennomføres. Det viktigste er nok at man finner en metode som pasienten aksepterer og gjennomfører. Fordeler og ulemper ved konservativ behandling er oppsummert i ramme 1.
Fordeler og ulemper med konservativ behandling
Fordeler
Kan bedre lekkasjen hos mange pasienter
Minimal risiko for komplikasjoner og bivirkninger
Lave omkostninger
Ulemper
Mange blir ikke helt kontinente
Mange fullfører ikke behandlingen
Behandlingen må fortsette lenge, noe som gir problemer med motivasjon
Bekkenbunnstrening
Målet med treningen er å bedre funksjonen i bekkenbunnsmusklene og eksterne urethrasfinkter ved å rekruttere flere muskelfibre, utvikle muskelhypertrofi, øke muskelcellenes utholdenhet, øve opp aktivering av en protektiv kontraksjon ved økning i buktrykk, bedre muskelkoordinasjon, samt muligens omdanne type I (langsomme) til type II (raske) muskelceller (7, 15).
Bekkenbunnstrening er ikke standardisert. Det finnes mange varianter med mer eller mindre intensiv trening, med og uten instruksjon, og med og uten supplement som biofeedback eller elektrostimulering (7). Jo mer intensiv treningen er, jo bedre blir resultatet (7). Behandlingen bør følge moderne treningsfysiologiske prinsipper (15). Et opplegg som anbefales, er 8 – 12 kraftige kontraksjoner x 3 hver annen dag med instruksjon hos fysioterapeut (15). Hvis pasienten har problem med å aktivere riktig muskulatur eller mangler motivasjon, kan biofeedback og/eller elektrostimulering være et nyttig supplement (7).
Som med trening av annen tverrstripet muskulatur, tar det tid før bekkenbunnstrening hjelper. På kort sikt kan man effektivisere innervasjonen og dermed rekruttere flere muskelfibre, men det tar flere måneder før tilstrekkelig grad av hypertrofi og utholdenhet etableres. Motivasjon og oppfølging er derfor svært viktig.
Når årsaken til lekkasjen er muskelatrofi, kan gode resultater oppnås. Hvis årsaken er nevrogen skade eller skade på muskelfester eller fascie, kan ikke bekkenbunnstrening forventes å ha effekt og vil bare være frustrerende for pasienten (16). Vi har foreløpig ingen metode til å forutsi hvilke pasienter som vil oppnå tilstrekkelig bedring med bekkenbunnstrening (7).
Rapportering av resultater etter bekkenbunnstrening er svært varierende, og ofte er antall kurerte og bedrede pasienter slått sammen og oppfølgingstiden kort. Hvis vi bare ser på dem som er blitt helt kontinente ved studieslutt, angir mange studier resultater i området 8 – 30 %. Langtidsresultatet er avhengig av fortsatt trening og er skuffende, med betydelig tendens til forverring etter hvert (14). Imidlertid opprettholder kvinnene sin bedring dersom de fortsetter å trene. Bekkenbunnstrening har anbefalingsgrad A (7).
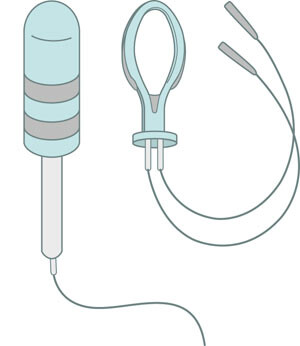
Elektrostimulering
Elektrostimulering har vært i bruk siden 1960-årene og kan rekvireres fra helseforetakene. Det benyttes små, elektroniske apparater som avgir strøm med frekvens 20 – 50 Hz i korte pulser, vanligvis vaginalt. Strømmen stimulerer tverrstripet muskulatur i bekkenbunnen og urethra både direkte og indirekte via n. pudendus. En rekke forskjellige behandlingsvarianter er i bruk, og behandlingen er ikke standardisert. Det finnes få gode kliniske studier og det er derfor vanskelig å tallfeste effekten av elektrostimulering, men i Den norske bekkenbunnsstudien i 1995 – 96 var 22 % uten lekkasje etter seks måneder med elektrostimulering sammenliknet med 38 % med bekkenbunnstrening (17). Langtidsresultater etter behandling med elektrostimulering er ikke publisert.
En klinisk erfaring er at en del kvinner som ikke gjennomfører bekkenbunnstrening, klarer å gjennomføre behandling med elektrostimulering eller vaginale vekter. Det er nyttig å ha flere strenger å spille på for å finne en behandling som pasientene faktisk gjennomfører. I de tilfeller pasienten har problem med å finne frem til bekkenbunnsmusklene, kan elektrostimulering med eller uten biofeedback hjelpe (7). Elektrostimulering har anbefalingsgrad B (7).
Vaginale knipevekter (knipekoner)
De første vektene hadde form som en konus, nå finnes de i både avlang og rund utgave; disse er likeverdige. Virkningsmekanismen antas å være at vekten trykker mot bekkenbunnen og dermed gir proprioseptiske signaler som gjør at pasienten kniper for å holde den på plass (7). Det er reist spørsmål om dette prinsippet, men det er klart at slike vekter gir gode resultater hos en del kvinner og at de er bedre enn ingen behandling (7). De koster 400 – 500 kroner i innkjøp og kan brukes i mange år. De har sin plass i behandlingen, spesielt hvis pasienten ikke ønsker annen behandling. Effektmessig er de trolig omtrent på linje med bekkenbunnstrening og elektrostimulering. Vaginale knipevekter har anbefalingsgrad B (7).
Hjelpemidler
Bind og bleier. Disse er nå blitt meget gode, med stor absorbsjonsevne, tørr overflate og lite lukt. De kan forskrives på blåresept. Bruken kan være kostbar for samfunnet, f.eks. koster fire bind daglig av typen Tena Lady Normal ca. 5 000 kroner per år. Effektiv behandling av inkontinens er derfor samfunnsøkonomisk gunstig i tillegg til at pasientens plager reduseres.
Vaginale støtter. Siden midten av 1980-årene har det vært markedsført en rekke alternative hjelpemidler til bruk i vagina eller urethra. De fleste har ikke hatt kommersiell suksess, og mange er ikke tilgjengelige i Norge. Få kvinner vil bruke slike over lang tid, men mange kan ha god nytte av å bruke vaginale støtter i situasjoner de vet vil gi lekkasje, som trening, dans, turgåing osv. Vaginale støtter (Contrelle Activgard, LadyCon) kan forskrives på blåresept.
Medikamentell behandling
Østrogen har flere effekter som teoretisk burde hjelpe mot stressinkontinens og det er påvist østrogenreseptorer i urinblæren, urethra og i bekkenbunnen. Imidlertid mangler kliniske studier som dokumenterer sikker effekt selv om Cohhrane-databasen konkluderer med at østrogen lokalt kan være nyttig (18). Faktisk synes systemisk østrogen, spesielt kombinasjonspreparater som også inneholder gestagen, heller å øke risiko for inkontinens (18, 19), og det er derfor i dag ingen indikasjon for å anbefale systemisk østrogenbehandling mot stressinkontinens, og kanskje heller ikke lokalbehandling (19). Vaginal lokalbehandling synes likevel å være trygt og kan fremdeles anbefales hos postmenopausale kvinner med atrofiske slimhinner.
En del av urethratrykket opprettholdes ved stimulering av alfareseptorer i urethraveggen via noradrenalin. Seponering av alfablokkere forskrevet mot hypertensjon bedret eller fjernet inkontinensen hos 72 % av kvinner med stressinkontinens (20).
Duloksetin ble markedsført i Norge i 2004 som det første legemiddel spesifikt utviklet til behandling av stressinkontinens. Det er en kombinert noradrenalin- og serotoninreopptakshemmer som stimulerer eksterne urethrasfinkter og øker blærekapasiteten. Flere studier viser en reduksjon i inkontinensepisoder på omtrent 50 % (7, 21), dvs. resultater nesten på høyde med bekkenbunnstrening. Godkjent indikasjon er moderat til alvorlig stressinkontinens hos kvinner. Vanlige bivirkninger er kvalme (24 %) og svimmelhet (8 %) (5), som vanligvis går over i løpet av en ukes tid (5, 22). Risikoen for kvalme kan reduseres ved å starte med halv dose i to uker (22). Nytten av duloksetin øker ved kombinasjon med bekkenbunnstrening (23). Duloksetin kan ikke forskrives på blåresept og er derfor relativt kostbart for pasientene, men man kan få delvis refusjon etter folketrygdloven § 5-22. Duloksetin har anbefalingsgrad A (5).
Kirurgisk behandling
Operativ behandling har bedre og mer varige resultater enn konservativ behandling, men også komplikasjoner. Mange metoder er beskrevet, men kun tre er for tiden aktuelle, nemlig et bånd under midturethra (tensjonsfri vaginaltape og liknende prosedyrer), periurethral injeksjon og kolposuspensjon. E-tabell 2 gir en oversikt over mulige komplikasjoner. Risikoen for komplikasjon er høyere ved kolposuspensjon og mindre med tensjonsfri vaginaltape og periurethral injeksjon (24).
Tabell 2
Komplikasjoner etter kirurgisk behandling av stressinkontinens (ordnet alfabetisk)
| Abscess |
| Anestesikomplikasjoner |
| Arrbrokk |
| Behov for intermitterende kateterisering |
| Blærestein |
| Blødning |
| De novo urgeinkontinens |
| Dyp venetrombose |
| Dyspareuni |
| Eksponert bånd i vagina |
| Fisteldanning |
| Hematom |
| Ikke-tilhelet sår som må resutureres |
| Kirurgisk skade på urethra, tarm, blodkar eller nerver |
| Kroniske smerter |
| Lungeemboli |
| Obstruksjon av urethra |
| Osteomyelitt |
| Residiverende urinveisinfeksjoner |
| Resturin |
| Senere genital descens |
| Stranguri/redusert stråle |
| Sårinfeksjon |
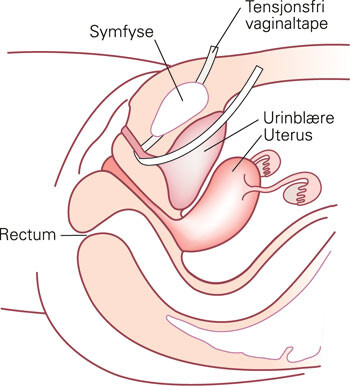
Tensjonsfri vaginaltape
Tensjonsfri vaginaltape har vært i bruk i Norge siden 1996 (25) og er nå gullstandarden for operativ behandling av stressinkontinens. Et bånd av polypropylen føres opp bak symfysen gjennom et lite snitt i fremre skjedevegg og legges løst under midtre del av urethra. Inngrepet utføres vanligvis dagkirurgisk i lokalanestesi. Dette er for tiden hovedmetoden i Norge (ca. 90 %). Metoden fungerer godt, og er også egnet hos eldre og hos kvinner med lavt urethratrykk. Blant pasienter med blandingsinkontinens, vil urgekomponenten samtidig bedres hos mer enn halvparten (26).
Over 30 andre varianter med andre bånd og/eller andre innføringsteknikker har senere dukket opp (e-tab 3), men tilstrekkelig dokumentasjon mangler for mange av metodene. Noen av båndene har ikke holdt mål, men originalbåndet av polypropylen har nå vært brukt hos to millioner kvinner på verdensbasis og må anses som trygt. Flere transobturatoriske varianter der båndet føres gjennom adduktormuskulaturen og foramina obturatoria i bekkenet i stedet for opp bak symfysen, er nå innført. Disse teknikkene har flere teoretiske sikkerhetsmessige fordeler og er trolig like effektive som tensjonsfri vaginaltape (24). De er for tiden på vei inn som et rutinemessig alternativ til den tradisjonelle retropubiske metoden. Enkelte pasienter opplever langvarige lårsmerter etter transobturatoriske inngrep.
Tabell 3
Markedsførte metoder for suburethral tensjonsfri vaginaltape (ordnet alfabetisk)
| Navn |
Firma |
|
| 1 |
Advantage |
Boston Scientific |
| 2 |
Aris |
Mentor |
| 3 |
BioArc |
AMS |
| 4 |
Biosling |
Injetx |
| 5 |
Caldera |
Caldera Medical |
| 6 |
Emerald |
Gallini |
| 7 |
I.STOP |
CL Medical |
| 8 |
InteXen |
AMS |
| 9 |
IVS |
Tyco |
| 10 |
LIFT |
Cousin Biotech |
| 11 |
Lynx |
Boston Scientific |
| 12 |
Minimesh |
Mpathy Medical Devices |
| 13 |
Monarc |
AMS |
| 14 |
Needleless |
Neomedic |
| 15 |
Obtape |
Mentor |
| 16 |
Obtryx |
Boston Scientific |
| 17 |
PelviLace |
Mentor |
| 18 |
Pro Surg Biosling |
Pro Surg |
| 19 |
Remeex |
Neomedic |
| 20 |
Sabre |
Mentor |
| 21 |
Safyre |
Promedon |
| 22 |
Serasis |
Serag Wiessner |
| 23 |
SPARC |
AMS |
| 24 |
Stratasis |
Cook |
| 25 |
Swing-band |
Textile HI-TEC |
| 26 |
Synovis |
Lamed |
| 27 |
TOB |
Porges |
| 28 |
Tissue fixation system |
Kvinno Centre |
| 29 |
Tordynex |
Tulip |
| 30 |
T-Sling |
Herniamesh |
| 31 |
TVT |
Gynecare |
| 32 |
Uratape |
Porges |
| 33 |
Uretex |
Sofradim |
| 34 |
Veritas |
Synovis |
Tensjonsfri vaginaltape kurerer minst like mange pasienter som kolposuspensjon (24, 27), og inngrepet er enklere, har lavere morbiditet og kortere rekonvalesens (24). De fleste studiene rapporterer at antall kurerte pasienter er omkring 85 – 90 %, men dersom strenge kriterier legges til grunn, blir tallene betydelig lavere, f.eks. 63 % for tensjonsfri vaginaltape og 51 % for kolposuspensjon (27). Ifølge det norske inkontinensregisteret (28), ble i 2004 ca. 88 % kurert for sin lekkasje med tensjonsfri vaginaltape og 92 % var subjektivt fornøyd/veldig fornøyd. Sju års oppfølging er rapportert etter tensjonsfri vaginaltape (29), og resultatene avtar ikke vesentlig med tiden, i motsetning til retropubisk kolposuspensjon. Tensjonsfri vaginaltape har anbefalingsgrad A (24).
Periurethral injeksjonsbehandling
Metoden går ut på å injisere et volumøkende stoff i urethraveggen (24). En rekke stoffer er kommersielt tilgjengelige og nye kommer stadig til, men det er så langt publisert få gode kliniske studier (24). Metoden har ikke helt funnet sin plass ennå, og resultatene er dårligere enn for andre operasjonsteknikker, men behandlingen er teknisk enkel, gjøres i lokalanestesi og gir relativt få komplikasjoner. Den er likevel ikke helt uten komplikasjoner, bl.a. er hematom, urgeinkontinens, kroniske smerter og urethrovaginal fistel beskrevet. Relativt mange pasienter trenger flere injeksjoner for å oppnå tilstrekkelig bedring, og resultatene har en betydelig tendens til å forverres i løpet av få år (24). Dekstranmonomerer, kollagen og silikonpartikler er for tiden de vanligst brukte stoffene i Norge, mens polyakrylamid er på vei inn (30). Per i dag bør injeksjonsbehandling anses som en reservemetode som i hovedsak skal tilbys kvinner der operasjon med tensjonsfri vaginaltape er kontraindisert eller ikke har gitt tilstrekkelig bedring. Periurethral injeksjon har anbefalingsgrad C (24).
Retropubisk kolposuspensjon
En rekke varianter av retropubiske inngrep er beskrevet. De går ut på å sette 1 – 3 suturer i vaginalveggen på hver side av urethra og feste dem til lyskebåndet, baksiden av symfysen eller til arcus tendineus fascia pelvis, slik at vagina og urethra løftes og stabiliseres. Det er et relativt stort inngrep med tilhørende morbiditet og lang sykmeldingstid. Kolposuspensjon har vært gullstandarden inntil ganske nylig, men de siste årene har tensjonsfri vaginaltape overtatt som referansemetode. Inngrepet gjøres vanligvis åpent, men kan også utføres laparoskopisk med forskjellige teknikker.
Etter kolposuspensjon blir omkring 80 % av pasientene kurert for sin stressinkontinens på kort sikt, men relativt mange har en eller flere komplikasjoner, bl.a. får 7 % smerte, 10 – 15 % urgeinkontinens, 27 % utvikler etter hvert symptomatisk genital descens og opptil 40 % får dyspareuni (24). I vanlig klinisk hverdag er antall pasienter som både er kurert og samtidig er uten nyoppståtte problemer, signifikant lavere enn 50 % (4, 24, 31, 32). Kolposuspensjon har anbefalingsgrad A (24).
Avslutning
De fleste kvinner med stressinkontinens som ønsker behandling, skal i utgangspunktet forsøkes motivert for konservativ behandling, men motivasjon over lang tid er helt avgjørende for et godt resultat. Oppnådd forbedring med konservativ behandling opprettholdes dersom behandlingen fortsettes, men tre firedeler slutter etter hvert med behandlingen (14). Hvis konservativ behandling mislykkes eller avslås av pasienten, kan operativ behandling tilbys dersom lekkasjen er av tilstrekkelig plagsom grad. Tensjonsfri vaginaltape er for tiden hovedmetoden.
Langtidsstudier etter behandling av stressinkontinens er i hovedsak basert på kolposuspensjon og andre eldre kirurgiske metoder. Etter 10 – 15 år er det ikke vesentlig forskjell mellom opererte og ikke-opererte kvinner når det gjelder urininkontinens og andre nedre urinveissymptomer (14, 31, 32). Hvorvidt det samme også vil gjelde for tensjonsfri vaginaltape, kan ikke sikkert besvares ennå, men klinisk inntrykk etter ti års erfaring og publiserte tall så langt, gir et klart inntrykk av bedre resultater og færre problemer på lang sikt med tensjonsfri vaginaltape enn med kolposuspensjon.
Morgendagens behandling
Det kommer stadig nye behandlingsmåter for stressinkontinens hos kvinner. Klassisk, retropubisk tensjonsfri vaginaltape ble introdusert for bare litt over ti år siden og er for tiden gullstandarden i verden, men transobturatorisk tape brukes nå i økende grad. I tillegg kommer nå tensjonsfrie slynger som kun plasseres bak fremre del av bekkenbeinet uten retropubisk eller transobturatorisk passasje, noe som kan redusere risikoen for kirurgisk skade. Nye teknikker for injeksjonsbehandling er også for tiden under utprøving, bl.a. med bruk av autologe muskelceller og bruskceller, samt myocytter og fibroblaster derivert fra pasientens stamceller.
Oppgitte interessekonflikter: Ingen
Tabell
| Hovedbudskap |
|
- 1.
Hannestad YS, Rørtveit G, Sandvik H et al. A community-based epidemiological survey of female urinary incontinence: the Norwegian EPINCONT study. Epidemiology of incontinence in the county of Nord-Trondelag. J Clin Epidemiol 2000; 53: 1150 – 7.
- 2.
Abrams P, Cardozo L, Khoury S et al, red. Incontinence. Bd. 2. Plymouth: Health Publications, 2005: 803 – 1677.
- 3.
Black NA, Downs SH. The effectiveness of surgery for stress incontinence in women: a systematic review. Br J Urol 1996; 78: 497 – 510.
- 4.
Hilton P. Trials of surgery for stress incontinence – thoughts on the ’Humpty Dumpty principle’. BJOG 2002; 109: 1081 – 8.
- 5.
Andersson K-E, Appell R, Cardozo L et al. Pharmacological treatment of urinary incontinence. I: Abrams P, Cardozo L, Khoury S et al, red. Incontinence. Bd. 2. Plymouth: Health Publications, 2005: 809 – 54.
- 6.
Robinson D, Anders K, Cardozo L et al. What do women want? Interpretation of the concept of cure. J Pelv Surg Med 2003; 9: 273 – 7.
- 7.
Wilson PD, Berghmans B, Hagen S et al. Adult conservative management. I: Abrams P, Cardozo L, Khoury S et al, red. Incontinence. Bd. 2. Plymouth: Health Publications, 2005: 855 – 964.
- 8.
Klevmark B. Miksjonslistens parametre, diagnostiske prototyper og bruk for kontroll og behandling. Nord Med 1987; 102: 340 – 2.
- 9.
Seim A, Sivertsen B, Eriksen BC et al. Treatment of urinary incontinence in women in general practice: observational study. BMJ 1996; 312: 1459 – 62.
- 10.
Holtedal K, Verelst M, Schiefloe A. A population based, randomized, controlled trial of conservative treatment for urinary incontinence in women. Acta Obstet Gynecol Scand 1998; 77: 671 – 7.
- 11.
Indrekvam S, Sandvik H, Hunskår S. A Norwegian national cohort of 3198 women treated with home-managed electrical stimulation for urinary incontinence: effectiveness and treatment results. Scand J Urol Nephrol 2001; 35: 32 – 9.
- 12.
Subak LL, Whitcomb E, Shen H et al. Weight loss: a novel and effective treatment for urinary incontinence. J Urol 2005; 174: 190 – 5.
- 13.
Visco AG, Weidener AC, Cundiff GW et al. Observed patient compliance with a structured outpatient bladder retraining program. Am J Obstet Gynecol 1999; 181: 1392 – 4.
- 14.
Bø K, Kvarstein B, Nygaard I. Lower urinary tract symptoms and pelvic floor muscle exercise adherence after 15 years. Obstet Gynecol 2005; 105: 999 – 1005.
- 15.
Bø K. Bekkenbunnstrening og urininkontinens – tren deg tett! Tidsskr Nor Lægeforen 2000; 120: 3583 – 9.
- 16.
DeLancey JOL. Stress urinary incontinence: where are we now, where should we go? Am J Obstet Gynecol 1996; 175: 311 – 9.
- 17.
Bø K, Talseth T, Holme I. Single blind, randomised controlled trial of pelvic floor exercises, electrical stimulation, vaginal cones, and no treatment in management of genuine stress incontinence in women. BMJ 1999; 318: 487 – 93.
- 18.
Moehrer B, Hextall A, Jackson S. Oestrogens for urinary incontinence in women. The Cochrane Database of Systematic Reviews 2003, Issue 2. CD001405. www.mrw.interscience.wiley.com/cochrane/clsysrev/articles/CD001405/frame.html (12.3.2007).
- 19.
Waetjen LE, Dwyer PL. Estrogen therapy and urinary incontinence: what is the evidence and what should we tell our patients. Int Urogynecol J 2006; 17: 541 – 5.
- 20.
Marshall HJ, Beevers DG. α-adrenoceptor blocking drugs and female urinary incontinence: prevalence and reversibility. Br J Clin Pharmacol 1996; 42: 507 – 9.
- 21.
Mariappan P, Alhasso A, Ballantyne Z et al. Duloxetine, a serotonin and noradrenaline reuptake inhibitor (SNRI) for the treatment of stress urinary incontinence: a systematic review. Eur Urol 2007; 51: 67 – 74.
- 22.
Castro-Diaz D, Palma PC, Bouchard C et al. Effect of dose escalation on the tolerability and efficacy of duloxetine in the treatment of women with stress urinary incontinence. Int Urogynecol J Pelvic Floor Dysfunc 2006, doi: 10.1007/s00192 – 006 – 0256-x.
- 23.
Ghoniem GM, van Leeuwen JS, Elser DM et al. A randomized controlled trial of duloxetine alone, pelvic floor muscle training alone, combined treatment and no active treatment in women with stress urinary incontinence. J Urol 2005; 173: 1647 – 53.
- 24.
Smith ARB, Daneshgari F, Dmochowski G et al. Surgical treatment of incontinence in women. I: Abrams P, Cardozo L, Khoury S et al, red. Incontinence. Bd. 2. Plymouth: Health Publications, 2005: 823 – 63.
- 25.
Schiøtz HA. Tensjonsfri vaginaltape – ny operasjonsmetode for stressinkontinens hos kvinner. Tidsskr Nor Lægeforen 1999; 119: 2338 – 41.
- 26.
Kulseng-Hanssen S, Husby H, Schiøtz HA. The tension free vaginal tape operation for women with mixed incontinence. Do preoperative variables predict the outcome? Neurourol Urodyn 2007; 26: 115 – 22.
- 27.
Ward KL, Hilton P. A prospective multicenter randomized trial of tension-free vaginal tape and colposuspension for primary urodynamic stress incontinence. Am J Obstet Gynecol 2004; 190: 324 – 31.
- 28.
Kulseng-Hanssen S. The development of a national database of the results of surgery for urinary incontinence in women. BJOG 2003; 110: 1 – 8.
- 29.
Nilsson CG, Falconer C, Rezapour M. Seven-year follow-up of the tension-free vaginal tape procedure for treatment of urinary incontinence. Obstet Gynecol 2004; 104: 1259 – 62.
- 30.
Lose G, Mouritsen L, Nielsen JB. A new bulking agent (polyacrylamide hydrogel) for treating stress urinary incontinence in women. BJU Int 2006; 98: 100 – 4.
- 31.
Hutchings A, Black NA. Surgery for stress incontinence: a non-randomised trial of colposuspension, needle suspension and anterior colporraphy. Eur Urol 2001; 39: 375 – 382.
- 32.
Kjølhede P. Long-term efficacy of Burch colposuspension: a 14-year follow-up study. Acta Obstet Gynecol Scand 2005; 84: 767 – 72.