Medfødte misdannelser i nyrer og urinveier hos fosteret påvises i 0,5 – 1 % av alle svangerskap ved rutinemessig ultralydundersøkelse (1). I de fleste tilfellene ses en uspesifikk dilatasjon av nyrer/urinveier. Hos minst 20 % av barna er dilatasjonen forbigående og gjenfinnes ikke etter fødselen. De resterende har hovedsakelig vesikoureteral refluks og/eller hydronefrose av varierende alvorlighetsgrad (2). Elektrolyttforstyrrelse er sjeldent og ses primært ved alvorlig nyresvikt.
I denne artikkelen omtaler vi to spedbarn som ble innlagt med hyponatremi, hyperkalemi og manglende vektøkning. Begge hadde normal glomerulær nyrefunksjon, men fikk påvist pseudohypoaldosteronisme sekundært til dilatert vesikoureteral refluks. Basert på litteratursøk i PubMed gis en kort oversikt over denne tilstanden.
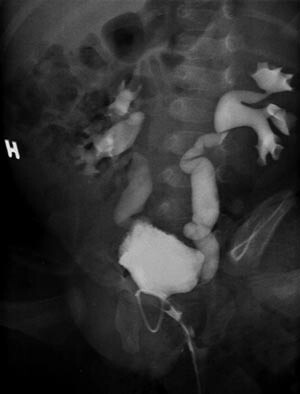
Pasient 1. En fire uker gammel gutt ble innlagt pga. manglende vektøkning. Det var ikke rapportert noe unormalt ved ultralydkontroll i svangerskapet. Han var født til termin, fødselsvekten var 4 100 g. Etter utskrivning fra barselavdelingen hadde det vært litt ammeproblemer. Han fikk derfor melk fra flaske, ifølge moren i adekvat mengde. Vekten ved innkomst var 3 895 g. Han virket slapp og medtatt, men sirkulasjonen var god og blodtrykket normalt. Man fikk inntrykk av at scrotum var litt pigmentert, men penis var normal av størrelse. Blodprøver ved innkomst er oppsummert i tabell 1. Ut fra kliniske funn og blodprøver mistenkte man adrenogenitalt syndrom, salttapende form. Han fikk derfor første døgn intravenøs væskebehandling med glukose 50 mg/ml tilsatt 20 mmol NaCl, tilsvarende NaCl 5 mmol/kg/døgn. Det ble deretter startet substitusjonsbehandling med kortison og mineralkortikoid samt gitt peroralt salttilskudd. Elektrolyttverdiene ble normalisert i løpet av få dager. Prøvesvar viste imidlertid normalverdier for 17-OH-progesteron og andre forstadier til binyrebarkhormoner. Det ble så gjort en abdominal ultralydundersøkelse, som viste normalt store binyrer, men bilateral hydronefrose og hydroureter. Det var også pyuri og vekst av gule stafylokokker i urinen, selv om pasienten nå hadde fin vektøkning, var i god allmenntilstand og hadde normale infeksjonsprøver. Han fikk antibiotikabehandling mot urinveisinfeksjonen. Omtrent samtidig kom det svar fra hormonlaboratoriet om at aldosteronverdien var kraftig forhøyet (tab 1), forenlig med pseudohypoaldosteronisme. Som ledd i videre utredning ble det ved miksjonsuretracystografi påvist bilateral vesikoureteral refluks grad 3 – 4 (fig 1). Han har senere fått antibiotikaprofylakse. Man fortsatte med peroralt salttilskudd i ca. fem uker. Ved oppfølging forble Na- og K-verdiene normale. Fire uker etter innleggelsen var aldosteronverdien normalisert og han viste fin vekst og trivsel.
Tabell 1
Blodprøvesvar ved innleggelse hos to spedbarn med transient pseudohypoaldosteronisme
| Prøvesvar |
Pasient 1 |
Pasient 2 |
| Na (mmol/l) |
116 |
122 |
| K (mmol/l) |
6,7 |
7,0 |
| Glukose (mmol/l) |
4,0 |
4,9 |
| Aldosteron (pmol/l)¹ |
85 602 |
> 47 000 |
| Plasma-reninaktivitet (µg/l/t)² |
–³ |
89 |
| [i] | ||
[i] ¹ Referanseområde 80 – 860 pmol/l, ifølge Hormonlaboratoriet, Aker universitetssykehus
² Referanseområde 1,5 – 28,5 µg/l/t, ifølge Hormonlaboratoriet, Aker universitetssykehus
³ Ikke nok blod til analysen
Pasient 2. En tre uker gammel gutt ble innlagt pga. liten vektøkning. Han var født til termin, fødselsvekten var 4 410 g. Han brukte lang tid på måltidene, men inntok opptil 75 ml/måltid. Vekten ved innleggelsen var 4 480 g. Blodtrykket var lett forhøyet (97/60 mm Hg), ellers var det normale funn ved klinisk undersøkelse. Blodprøver viste hyponatremi og hyperkalemi (tab 1). Gutten ble etter innkomst subfebril. Ultralydundersøkelse av nyrene viste bilateral hydronefrose, og han hadde pyuri. Man valgte å behandle ham for pyelonefritt, selv om infeksjonsprøvene var tilnærmet normale. Han fikk i tillegg NaCl-substitusjon og oppnådde rask klinisk bedring, med normalisering av elektrolyttverdiene. Urindyrking gav ikke oppvekst av bakterier. Endokrinologisk utredning viste en normal 17-OH-progesteronverdi, men betydelig forhøyede verdier for plasma-reninaktivitet og aldosteron (tab 1), forenlig med pseudohypoaldosteronisme. Ytterligere utredning med miksjonsuretracystografi viste bilateral vesikoureteral refluks grad 4 – 5. Han ble derfor satt på forebyggende antibiotikabehandling. Ved senere kontroller har han vist normal utvikling og tilvekst. Tre måneder etter utskrivning var plasma-reninaktiviteten normalisert og aldosteronverdien kun lett forhøyet, 904 pmol/l.
Diskusjon
Mineralkortikoidresistens kalles også pseudohypoaldosteronisme. Primær pseudohypoaldosteronisme forekommer meget sjelden (3). Obstruksjon av urinveiene kan også føre til tubulær dysfunksjon, og etter avlastning oppstår ofte en postobstruktiv polyuri (4).
I 1983 publiserte Rodriguez-Soriano og medarbeidere (5) en artikkel om seks spedbarn med urologiske misdannelser og urinveisinfeksjon som utviklet alvorlig salttapende renal dysfunksjon. Senere har flere andre beskrevet samme tilstand (6) – (11). Pasientene viser oftest manglende trivsel og etter hvert tegn på dehydrering. Gutter er hyppigere affisert enn jenter (11). Blodprøver viser hyponatremi, hyperkalemi og eventuelt metabolsk acidose. I tillegg finner man høye plasmaverdier av reninaktivitet og aldosteron, samt økt fraksjonell natriumutskilling i urinen (= urin-Na/plasma-Na x plasma-kreatinin/urin-kreatinin x 100). Ut fra blodprøver foreligger det en tubulær aldosteronresistens, dvs. en pseudohypoaldosteronisme. Tilstanden er assosiert med ensidige eller tosidige obstruktive misdannelser, som uretraklaffer, ureteroceler og overgangsstenoser, eller vesikoureteral refluks (6, 10, 11).
Den nøyaktige patofysiologiske årsaken til pseudohypoaldosteronisme er ukjent. Det antas at en kombinasjon av følgende tre faktorer står sentralt: obstruksjon i urinveiene, infeksjon og fysiologisk umodne nyrer.
Obstruksjon i urinveiene med økt intraluminalt tykk gir en reduksjon i renal blodstrøm og dermed også redusert glomerulær filtrasjonsrate. Dette aktiverer renin-angiotensin-systemet og medfører økt aldosteronsekresjon. Aldosteron utøver sin renale effekt via reseptorer i distale tubuli og samlerørene. Forhøyede aldosteronverdier skulle derfor teoretisk gi høyt blodtrykk og natriumretensjon. Tubulær aldosteronresistens vil imidlertid gi nedsatt tubulær absorpsjon av vann og natriumklorid samt nedsatt tubulær sekresjon av kalium og hydrogenioner (4). Patofysiologisk er det uklart om den tubulære aldosteronresistensen skyldes primære intracellulære forandringer i distale tubuli på grunn av høyt intraluminalt trykk eller om den er sekundært mediert via intrarenale hormoner som prostaglandiner eller kallikrein-kinin-systemet (5, 12).
En urinveisinfeksjon har også akutte metabolske effekter. Tubulær nyrefunksjon påvirkes av endotoksiner som øker renal produksjon av cytokiner, prostaglandiner og tromboksan. Den renale effekten av disse hormonene er hovedsakelig vasokonstriksjon og nedsatt glomerulær filtrasjon (8). Effekten på natriurese synes å være aldersavhengig. Hos barn eldre enn tre måneder kan en urinveisinfeksjon bidra til økt natriumreabsorpsjon, mens man hos yngre barn ofte ser det motsatte (5, 9). I en studie hadde 17 av 30 barn under tre måneder med pyelonefritt samtidig pseudohypoaldosteronisme. Av 20 barn over tre måneder var det ingen som utviklet elektrolyttforstyrrelser (9). Man må imidlertid merke seg at omtrent en firedel av barna med pseudohypoaldosteronisme og urologiske misdannelser ikke har hatt urinveisinfeksjon (11).
De fleste barn med denne tilstanden har vært under 3 – 6 måneder (5, 6, 8). Dette skyldes antakelig umoden nyretubulusfunksjon i de første levemåneder (10). Premature barn har de høyeste aldosteronverdiene, på tross av at natriumtapet i urinen er langt høyere enn hos barn født til termin (3). I nyfødtperioden er aldosteronverdiene fortsatt betydelig høyere enn hos spedbarn og eldre barn, og en fysiologisk aldosteronresistens kan vedvare de første levemånedene (9). Risikoen for å utvikle alvorlig pseudohypoaldosteronisme synker betraktelig fra tre måneders alder. En etablert pseudohypoaldosteronisme sekundært til urologiske misdannelser går vanligvis spontant tilbake i løpet av få måneder, derav navnet transient pseudohypoaldosteronisme.
Hos spedbarn med kjente urologiske misdannelse og akutt urinveisinfeksjon kan man forebygge utvikling av pseudohypoaldosteronisme ved å gi rikelig intravenøs væske tilsatt NaCl 5 – 7 mmol/kg/døgn (9). Rehydrering med korreksjon av NaC-underskudd vil på samme måte være den viktigste behandlingen ved etablert pseudohypoaldosteronisme. Alvorlig hyperkalemi må behandles aktivt. Etter den akutte fasen kan tilskudd av NaCl være nødvendig i en til to måneder (9). Gradvis nedtrapping av salttilskuddet gjøres under regelmessig overvåking av elektrolyttverdiene. En akutt urinveisinfeksjon behandles etter vanlige retningslinjer. Man må også vurdere forebyggende antibiotikabehandling og i sjeldne tilfeller om det er indikasjon for operativ behandling.
Den vanligste differensialdiagnosen til pseudohypoaldosteronisme i de første levemåneder er adrenogenitalt syndrom, salttapende form. I noen artikler betegnes transient pseudohypoaldosteronisme som «pseudoadrenogenitalt syndrom» (6, 7). Ved hyponatremi og hyperkalemi hos barn i denne aldersgruppen er det meget viktig å tenke på at det også kan være en renal årsak. I tillegg til en bred endokrinologisk utredning bør det derfor alltid gjøres en urinundersøkelse med tanke på infeksjon samt ultralydundersøkelse av nyrene.
Konklusjon
Transient pseudohypoaldosteronismekan forekomme hos spedbarn med urologiske misdannelser, oftest i forbindelse med urinveisinfeksjon. Tilstanden er sjelden, og det er vanskelig å forklare hvorfor kun et fåtall av barn med urologiske misdannelser utvikler dette. Viktigste differensialdiagnose ved alvorlig hyponatremi og hyperkalemi hos nyfødte og spedbarn er adrenogenitalt syndrom. Adekvat endokrinologisk og urologisk utredning vil gi korrekt diagnose og dermed sikre barnet riktig behandling.
Manuskriptet ble godkjent 11.11. 2005. Vi takker Egil Haug ved Hormonlaboratoriet, Aker universitetssykehus, for analyse og tolking av endokrinologiske prøvesvar og Radiologisk avdeling, Universitetssykehuset Nord-Norge, for velvillig gjengivelse av røntgenbilde.
Oppgitte interessekonflikter: Ingen
Hovedbudskap
Alvorlig hyponatremi og hyperkalemi hos spedbarn kan skyldes tubulær aldosteronresistens, såkalt pseudohypoaldosteronisme
Pseudohypoaldosteronisme ses hos noen barn med medfødte urologiske misdannelser og oftest samtidig urinveisinfeksjon
Psuedohypoaldosteronisme er en viktig differensialdiagnose til adrenogenitalt syndrom i de første levemåneder
- 1.
Chitty LS, Hunt GH, Moore J, Lobb MO. Effectiveness of routine ultrasonography in detecting fetal structural abnormalities in a low risk population. BMJ 1991; 303: 1165 – 9.
- 2.
Roth JA, Diamond DA. Prenatal hydronephrosis. Curr Opin Pediatr 2001; 13: 138 – 41.
- 3.
Sperling MA. Pediatric endocrinology. Philadelphia.: Saunders, 2002.
- 4.
Tobias JD, Brock JW, Lynch A. Pseudohypoaldosteronism following operative correction of unilateral obstructive nephropathy. Clin Pediatr (Phila) 1995; 34: 327 – 30.
- 5.
Rodriguez-Soriano J, Vallo A, Oliveros R et al. Transient pseudohypoaldosteronism secondary to obstructive uropathy in infancy. J Pediatr 1983; 103: 375 – 80.
- 6.
Levin TL, Abramson SJ, Burbige KA et al. Salt losing nephropathy simulating congenital adrenal hyperplasia in infants with obstructive uropathy and/or vesicoureteral reflux -- value of ultrasonography in diagnosis. Pediatr Radiol 1991; 21: 413 – 5.
- 7.
Tutunculer F, Gunoz H, Bas F et al. Transient pseudohypoaldosteronism in an infant with urinary tract anomaly. Pediatr Int 2004; 46: 618 – 20.
- 8.
Schoen EJ, Bhatia S, Ray GT et al. Transient pseudohypoaldosteronism with hyponatremia-hyperkalemia in infant urinary tract infection. J Urol 2002; 167: 680 – 2.
- 9.
Melzi ML, Guez S, Sersale G et al. Acute pyelonephritis as a cause of hyponatremia/hyperkalemia in young infants with urinary tract malformations. Pediatr Infect Dis J 1995; 14: 56 – 9.
- 10.
Perez-Brayfield MR, Gatti J, Smith E et al. Pseudohypoaldosteronism associated with ureterocele and upper pole moiety obstruction. Urology 2001; 57: 1178.
- 11.
Bulchmann G, Schuster T, Heger A et al. Transient pseudohypoaldosteronism secondary to posterior urethral valves – a case report and review of the literature. Eur J Pediatr Surg 2001; 11: 277 – 9.
- 12.
Marra G, Goj V, Appiani AC et al. Persistent tubular resistance to aldosterone in infants with congenital hydronephrosis corrected neonatally. J Pediatr 1987; 110: 868 – 72.