Background.
The department of neurosurgery at the University Hospital of North Norway has treated intracranial aneurysms since 1986. This study was conducted in order to evaluate outcomes after the introduction of endovascular therapy in 2000.
Material and methods.
We included all patients treated for intracranial aneurysms during the years 1999 through 2002 in a retrospective, cross-sectional study. Data were collected from patient files.
Results.
We treated 113 aneurysms in 104 patients in 108 procedures. 81 (78 %) patients were treated after a subarachnoid haemorrhage, while 23 (22 %) underwent treatment of an unruptured aneurysm. 75 (66 %) aneurysms were operated with craniotomy and clipping of the aneurysm neck, 38 (34 %) were treated with coiling. The choice of modality was dependent on the location and shape of the lesion. Complications related to the treatment were more common after surgical treatment than after coiling (41 versus 16 %, p=0.009), but the method of treatment did not influence long-term outcome evaluated according to the Glasgow Outcome Scale (GOS). All patients who underwent treatment for an unruptured aneurysm achieved a good outcome (GOS score 4 or 5), while patients treated after subarachnoid haemorrhage experienced significantly (p = 0.003) less favourable outcomes. Regression analysis revealed poor clinical condition (high Hunt & Hess grades) after the haemorrhage as the only independent predictor of outcome.
Interpretation.
The university hospital has treated an increasing proportion of patients with intracranial aneurysms with endovascular coiling after introduction of this method in 2000. The outcomes presented in this study equal those published from international multicentre trials.
Subaraknoidalblødning er en alvorlig sykdom, med en forekomst på ti per 100 000 innbyggere per år. Årlig rammes rundt 50 personer i Nord-Norge (1). De fleste tilfellene skyldes ruptur av hjerneaneurismer. Om lag halvparten av pasientene dør i akuttfasen, og rundt 50 % av de overlevende får men (2). De viktigste årsakene til død og sykelighet er reblødning og vasospasme. Pasientene gjennomgår derfor tidlig sikring av aneurismet og påfølgende nevrointensiv behandling (3, 4). Subaraknoidalblødning kan kun forebygges gjennom påvisning og sikring av ikke-rumperte aneurismer (5).
Kraniotomi og klipsligatur var standardmetoden for sikring av hjerneaneurismer før endovaskulær behandling med coiling ble introdusert mot slutten av 1980-årene (6). Denne metoden er nå etablert ved fem av landets seks nevrokirurgiske avdelinger. Det er samtidig publisert studier som indikerer en sammenheng mellom pasientvolum og sluttresultat etter både kirurgisk og endovaskulær behandling (7) – (10). De nevrokirurgiske avdelingene må derfor evaluere sine behandlingsresultater. Vi har tidligere publisert resultater etter kirurgisk behandling av subaraknoidalblødning fra rumperte aneurismer og forebyggende behandling av ikke-rumperte aneurismer i perioden 1986 – 98 (3, 5).
Ved Universitetssykehuset Nord-Norge ble endovaskulær behandling innført i 2000. Målet med vår studie var å evaluere behandlingsresultatene etter denne endringen av behandlingstilbudet.
Materiale og metode
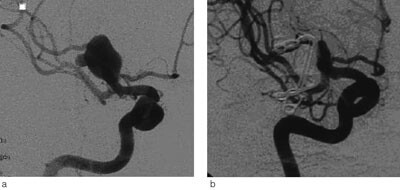
Universitetssykehuset er regionsykehus for vel 470 000 innbyggere i Helse Nord. Nevrokirurgisk avdeling har siden 1986 utført kirurgisk behandling av intrakraniale aneurismer (fig 1) (11). Endovaskulær behandling ble introdusert i 2000 (fig 2).
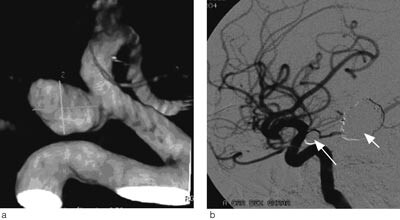
Vi gjorde i 2003 en retrospektiv tverrsnittsundersøkelse av pasienter behandlet for intrakraniale aneurismer i perioden januar 1999 til og med desember 2002. Pasientene ble identifisert med et elektronisk søk i sykehusets pasientadministrative database. Søket var basert på diagnosekoder fra den internasjonale statistiske klassifikasjonen av sykdommer (ICD-10) for rumperte og ikke-rumperte intrakraniale aneurismer og på prosedyrekoder fra NOMESCOs klassifikasjon av kirurgiske prosedyrer (NCSP) for operativ og endovaskulær behandling av slike lesjoner. Det elektroniske søket ble kvalitetssikret med manuell gjennomgang av operasjonsprotokollene.
Datainnsamlingen baserte seg på gjennomgang av pasientjournalene. Vi registrerte alder, kjønn, aneurismenes lokalisasjon, behandlingsmetode og komplikasjoner til behandlingen. For pasienter som hadde hatt subaraknoidalblødning, registrerte vi også Hunt &Hess-grad og Fisher-grad (12, 13). Hunt & Hess-skalaen klassifiserer pasientene i fem grupper – fra ingen symptomer eller lett hodepine (grad I) til døende (grad V). Fisher-skalaen klassifiserer blødningens omfang i fire kategorier – fra ikke synlig blod ved computertomografi (CT-undersøkelse) (grad 1) til stor blødning med intracerebralt hematom eller blod i ventriklene (grad 4). Etter behandling registrerte vi nevrologiske komplikasjoner, som nyoppstått hemiparese, afasi og kognitiv svikt. Sluttresultat ble vurdert etter Glasgow Outcome Scale (GOS) i fem kategorier – fra godt funksjonelt resultat (GOS-skåre 5) til død (GOS-skåre 1) (14).
16 personer med subaraknoidalblødning var også inkludert i en prospektiv studie av pasienter med hjerneslag og gjennomgikk et standardisert telefonintervju etter tre og 12 måneder. Intervjuet ble utført av en uavhengig observatør, og funksjonsnivå ble klassifisert etter modified Rankin Scale (mRS) og Barthel activities of daily living index (Barthels indeks) (15, 16). Sluttresultatet beskrives i mRS i seks kategorier – fra ingen symptomer (mRS-skåre 0) til død (mRS-skåre 6).
Data presenteres som frekvensanalyser og medianer. Vi analyserte sammenhenger mellom grupper av kategoridata med Fishers eksakte test. Sammenhenger mellom mulige prediktorer registrert i akuttfasen og sluttresultat etter behandling ble analysert med enkel og multippel logistisk regresjon. P-verdier mindre enn 0,05 ble vurdert som statistisk signifikante.
Resultater
Vi behandlet 104 pasienter for 113 aneurismer i 108 prosedyrer. Det var 70 kvinner (67 %) og 34 menn. 81 pasienter (78 %) med median alder 55 år hadde hatt subaraknoidalblødning og ble behandlet for rumperte aneurismer, mens 23 (22 %) med median alder 50 år gjennomgikk forebyggende behandling mot blødning med lukking av ikke-rumperte aneurismer. Median tid fra blødning til sikring av aneurismet var 2 dager (spredning 1 – 21 dager) dager. Fem pasienter ble operert for to aneurismer i samme prosedyre, og fire ble behandlet for to aneurismer i separate prosedyrer.
Vi behandlet 51 (63 %) av 81 rumperte aneurismer og 24 (75 %) av 32 ikke-rumperte aneurismer kirurgisk. Alle, unntatt to gigantaneurismer som ble pakket med gasbind og vevslim, ble lukket med klipsligatur. De øvrige 38 aneurismene (30 rumperte og åtte ikke-rumperte) ble behandlet endovaskulært med coiling. Blant pasienter som hadde hatt subaraknoidalblødning, var det ingen signifikant sammenheng mellom Hunt & Hess-grad eller Fisher-grad og valg av behandlingsmetode.
Behandlingsmetoden var avhengig av aneurismets lokalisasjon. Aneurismer utgående fra a. cerebri media ble vanligvis lukket med klipsligatur (43 av 46 tilfeller, 93 %), mens alle aneurismer i bakre kretsløp ble behandlet endovaskulært. For aneurismer utgående fra a. carotis interna og a. cerebri anterior var fordelingen av klipsligatur versus endovaskulær behandling henholdsvis 42 % versus 58 % og 58 % versus 42 %.
Prosedyrerelaterte komplikasjoner
74 (69 %) av 108 prosedyrer forløp uten nevrologiske komplikasjoner. Det oppstod forbigående eller varig hemiparese, afasi eller kognitiv svikt hos 34 pasienter (31 %). Forekomsten var 41 % etter kirurgisk behandling og 16 % etter endovaskulær behandling (p = 0,009, Fishers eksakte test). En pasient som hadde hatt subaraknoidalblødning med preoperativ Hunt & Hess-grad IV, fikk reblødning under operasjonen og døde to døgn senere på grunn av høyt intrakranialt trykk med herniering. Det var ellers ingen signifikant forskjell i forekomsten av prosedyrerelaterte komplikasjoner mellom pasienter behandlet for rumperte (31 %) og pasienter behandlet for ikke-rumperte aneurismer (28 %).
Sluttresultat
Alle pasientene var funksjonelt uavhengige (GOS-skåre 4 eller 5) før de fikk subaraknoidalblødning eller ble behandlet for ikke-rumperte aneurismer. Tabell 1 viser GOS-skåre ved siste kontroll registrert i pasientjournalen median sju måneder (1 – 34 måneder) etter behandlingen. Fishers eksakte test viste statistisk signifikant (p = 0,003) forskjell mellom pasienter behandlet for ikke-rumperte aneurismer og pasienter som hadde hatt subaraknoidalblødning. Alle som ble behandlet for ikke-rumperte aneurismer, fikk et godt resultat (GOS-skåre 4 eller 5), mens dårlig sluttresultat var vanligere blant pasienter behandlet med sikring av rumperte aneurismer etter subaraknoidalblødning.
Tabell 1
Sluttresultat median sju måneder etter behandling av 113 intrakraniale aneurismer hos 108 pasienter vurdert etter Glasgow Outcome Scale (GOS) (14)
| GOS-skåre |
|||||
| 1 |
2 |
3 |
4 |
5 |
|
| Død |
Vegeterende tilstand |
Alvorlig funksjonshemning |
Moderat funksjonshemning |
Ingen eller ubetydelig funksjonshemning |
|
| Rumpert aneurisme med subaraknoidal blødning (n = 81) |
7 |
1 |
13 |
17 |
43 |
| Ikke-rumpert aneurisme (n = 27) |
– |
– |
– |
3 |
24 |
Regresjonsanalyser viste at høy Hunt & Hess-grad (p < 0,0001), intracerebralt hematom (p = 0,024) og høy Fisher-grad (p = 0,007) var assosiert med dårlig sluttresultat etter subaraknoidalblødning. Vi fant ingen signifikant sammenheng mellom aneurismenes lokalisasjon og sluttresultatet. Multippel regresjonsanalyse viste at dårlig klinisk tilstand målt som høy Hunt & Hess-grad (p < 0,0001) var den eneste uavhengige prediktoren for død og varig invaliditet. Det var ingen signifikant sammenheng mellom behandlingsmetode og sluttresultat (tab 2).
Tabell 2
Sluttresultat median sju måneder etter behandling hos 81 pasienter med subaraknoidalblødning fra rumpert aneurisme vurdert etter Glasgow Outcome Scale (GOS) (14)
| GOS-skåre |
|||||
| 1 |
2 |
3 |
4 |
5 |
|
| Død |
Vegeterende tilstand |
Alvorlig funksjonshemning |
Moderat funksjonshemning |
Ingen eller ubetydelig funksjonshemning |
|
| Kirurgisk behandling (n = 51) |
3 |
– |
7 |
11 |
30 |
| Endovaskulær behandling (n = 30) |
4 |
1 |
6 |
6 |
13 |
Av de 16 pasientene som ble fulgt prospektivt etter subaraknoidalblødningen, oppnådde ti (62 %) et godt resultat (mRS-skåre 0 – 2), mens seks (38 %) døde eller forble avhengige av hjelp fra andre. Gjennomsnittlig Barthel-indeks var 6,3 før behandling, 13,9 etter tre måneder og 14,9 etter 12 måneder.
Diskusjon
Universitetssykehuset Nord-Norge behandlet altså i årene 1998 – 2002 en økende andel av pasientene med intrakraniale aneurismer med endovaskulær teknikk. Valg av behandlingsmetode var ikke tilfeldig, men avhengig av aneurismets lokalisasjon og form. Det oppstod flest komplikasjoner hos pasienter som ble behandlet kirurgisk. Sluttresultatet var som forventet dårligst blant dem som hadde gjennomgått alvorlig subaraknoidalblødning.
Vi har tidligere vist at 76 % av pasientene som ble operert for rumperte aneurismer ved vår avdeling i årene 1986 – 97 oppnådde et godt sluttresultat (GOS-skåre 4 eller 5) (3). Blant pasienter operert for ikke-rumperte aneurismer i samme periode, oppnådde 84 % et godt resultat (5). Denne studien viser at tilsvarende tall for pasienter behandlet i perioden 1998 – 2002 var henholdsvis 74 % og 100 %. I denne siste perioden observerte vi flere komplikasjoner i akuttfasen blant pasienter som ble behandlet kirurgisk sammenliknet med dem som gjennomgikk endovaskulær behandling. Det var imidlertid ingen signifikant forskjell i sluttresultat. Alt i alt er funnene forenlige med uendrede eller noe bedre resultater etter innføring av endovaskulær behandling. Frem til 2000 ble et mindre antall pasienter med aneurismer i bakre skallegrop sendt til andre sykehus for endovaskulær behandling. Dette har neppe påvirket resultatene i denne studien.
I the International Subarachnoid Aneurysm Trial (ISAT) ble kirurgisk og endovaskulær behandling av rumperte aneurismer sammenliknet (17). ISAT-studien inkluderte 9 559 pasienter som hadde hatt subaraknoidalblødning, men bare 2 143 ble randomisert, fordi man hos de øvrige 7 416 foretrakk den ene eller den andre behandlingsmetoden. Komplikasjoner i tilknytning til behandlingen ble ikke registrert. Sluttresultat ble målt med mRS. Etter ett år oppnådde 69,4 % av de pasientene som ble operert og 76,3 % av dem som gjennomgikk endovaskulær behandling et godt resultat (mRS-skåre 0 – 2). I en finsk studie ble 100 pasienter med subaraknoidalblødning randomisert til enten endovaskulær eller kirurgisk behandling. Det ble rapportert gode resultater (GOS-skåre 4 eller 5) etter ett år hos 75 % av pasientene som ble operert og hos 79 % av dem som ble behandlet endovaskulært (18). Blant våre 81 pasienter oppnådde 74 % et godt resultat (GOS-skåre 4 eller 5) etter subaraknoidalblødningen, mens 62 % av undergruppen på 16 pasienter som ble evaluert med mRS hadde en skåre på mellom 0 og 2 etter ett år. Våre resultater etter behandling av pasienter med subaraknoidalblødning er sammenliknbare med det som ble oppnådd i disse studiene.
The International Study of Unruptured Intracranial Aneurysms Investigators (ISUIA) er en prospektiv observasjonsstudie som inkluderer 1 917 pasienter som er operert og 451 pasienter som er behandlet endovaskulært med sikring av ikke-rumperte aneurismer (2, 19). I denne studien døde 2,3 % av dem som ble operert og 3,1 % av dem som ble behandlet endovaskulært, mens henholdsvis 10 % og 5 % fikk hjerneinfarkt i forbindelse med behandlingen. Vi har ikke hatt dødsfall blant pasienter behandlet for ikke rumperte aneurismer, men 28 % av våre pasienter i denne gruppen fikk komplikasjoner etter behandlingen. Vi har ikke gjort rutinemessig CT etter behandlingen og vet derfor ikke hvor stor andel av de prosedyrerelaterte komplikasjonene som skyldtes hjerneinfarkt. Etter ett år hadde 12 % av de opererte og 9,5 % av dem som ble behandlet endovaskulært i ISUIA-studien et dårlig sluttresultat, med mRS-skåre 3 – 6. Blant våre pasienter var det 8,9 % som hadde GOS-skåre 4, hvilket tilsvarer mRS-skåre 3 og 4. Våre tall viser (sammenliknet med ISUIA-studien) noe mer komplikasjoner i akuttfasen, men likevel sammenliknbare resultater på lang sikt.
Senter for medisinsk metodevurdering (nå Kunnskapssenteret for helsetjenesten) publiserte i 2001 rapporten Pasientvolum ogbehandlingskvalitet, og konkluderte med at det for eksempel innen hjertekirurgi og endovaskulær behandling av stenoser i hjertets kransarterier er dokumentert økt overlevelse blant pasienter behandlet ved sykehus med store pasientvolumer (20). Det er senere publisert flere undersøkelser fra USA som antyder at dette er tilfellet også for behandling av intrakraniale aneurismer. I to studier der man vurderte dødelighet etter subaraknoidalblødning hos mer enn 29 000 pasienter, ble det vist økt overlevelse ved sykehus som håndterte 19 eller flere pasienter per år (7, 8). Barker og medarbeidere (9) tok for seg 3 500 pasienter operert for ikke-rumperte aneurismer ved 463 sykehus og fant bedret sluttresultat ved sykehus som utførte tre eller flere operasjoner per år. Hoh og medarbeidere (10) gjorde samme funn i en undersøkelse som omfattet 421 pasienter med ikke-rumperte aneurismer som ble behandlet med endovaskulær teknikk ved 81 sykehus. Disse undersøkelsene indikerer at et samlet volum på om lag 25 intrakraniale aneurismer per år er tilstrekkelig for å oppnå god kvalitet. Universitetssykehuset Nord-Norge har i gjennomsnitt utført 27 slike prosedyrer per år i perioden 1999 – 2002. Intrakranial vaskulær kirurgi og intervensjon bør også i fremtiden være sentralisert til universitetssykehusene.
Konklusjon
Universitetssykehuset Nord-Norge innførte endovaskulær behandling av intrakraniale aneurismer i 2000. Dette har ikke endret våre behandlingsresultater. Resultatene i denne studien er sammenliknbare med det som er oppnådd i internasjonale multisenterstudier. Universitetssykehuset har et behandlingsvolum som er stort nok til å opprettholde god kvalitet.
Vi takker Eva A. Jacobsen, Søren Bakke og Gyula Gal for uvurderlig bistand i etableringen av endovaskulær behandling av intrakraniale aneurismer ved universitetssykehuset. Takk også til Sven-Mårten Samuelsson, som har bidratt med supplerende data fra 16 pasienter med subaraknoidalblødning som også var inkludert i en prospektiv studie av pasienter med hjerneslag.
Oppgitte interessekonflikter: Ingen
- 1.
Isaksen J, Egge A, Waterloo K et al. Risk factors for aneurysmal subarachnoid haemorrhage: the Tromsø study. J Neurol Neurosurg Psychiatry 2002; 73: 185 – 7.
- 2.
The International Study of Unruptured Intracranial Aneurisms Investigators. Unruptured intracranial aneurisms – risk of rupture and risks of surgical intervention. N Engl J Med 1998; 339: 13 – 7.
- 3.
Egge A, Romner B, Waterloo K et al. Results of surgery for aneurysmal subarachnoid haemorrhage in northern Norway: a retrospective study with special focus on timing of surgery in a rural area. Acta Neurol Scand 2002; 106: 355 – 60.
- 4.
Egge A, Waterloo K, Sjøholm H et al. Prophylactic hyperdynamic postoperative fluid therapy after aneurysmal subarachnoid hemorrhage: a clinical, prospective, randomized, controlled study. Neurosurgery 2001; 49: 593 – 605.
- 5.
Horn M, Morgan MK, Ingebrigtsen T. Surgery for unruptured intracranial aneurysms in a low-volume neurosurgical unit. Acta Neurol Scand 2004; 110: 170 – 4.
- 6.
Nakstad PH, Bakke SJ, Ormåsen E et al. Nevroradiologisk embolisering. Tidsskr Nor Lægeforen 1994; 114: 2956 – 9.
- 7.
Bardach NS, Zhao S, Gress DR et al. Association between subarachnoid hemorrhage outcomes and number of cases treated at California hospitals. Stroke 2002; 33: 1851 – 6.
- 8.
Cross DT 3rd, Tirschwell DL, Clark MA et al. Mortality rates after subarachnoid hemorrhage: variations according to hospital case volume in 18 states. J Neurosurg 2003; 99: 810 – 7.
- 9.
Barker FG 2nd, Amin-Hanjani S, Butler W et al. In-hospital mortality and morbidity after surgical treatment of unruptured intracranial aneurysms in the United States, 1996 – 2000: the effect of hospital and surgeon volume. Neurosurgery 2003; 52: 995 – 1007.
- 10.
Hoh BL, Rabinov JD, Pryor JC et al. In-hospital morbidity and mortality after endovascular treatment of unruptured intracranial aneurysms in the United States, 1996 – 2000: effect of hospital and physician volume. Am J Neuroradiol 2003; 24: 1409 – 20.
- 11.
Ingebrigtsen T, Romner B, Solberg T et al. Neurosurgery at the University Hospital of North Norway: the history of the northernmost neurosurgical department in the world. Neurosurgery 2003; 53: 731 – 40.
- 12.
Hunt WE, Hess RM. Surgical risk as related to time of intervention in the repair of intracranial aneurysms. J Neurosurg 1968; 28: 14 – 20.
- 13.
Fisher CM, Kistler JP, Davis JM. Relation of cerebral vasospasm to subarachnoid hemorrhage visualized by computerized tomographic scanning. Neurosurgery 1980; 6: 1 – 9.
- 14.
Jennett B, Bond M. Assessment of outcome after severe brain damage. Lancet 1975; 1: 480 – 4.
- 15.
Rankin J. Cerebral vascular accidents in patients over the age of 60. II. Prognosis. Scott Med J 1957; 2: 200 – 15.
- 16.
Mahoney FI, Barthel DW. Functional evaluation: The Barthel index. Md State Med J 1965; 14: 61 – 5.
- 17.
International Subarachnoid Aneurysm Trial (ISAT) of neurosurgical clipping versus endovascular coiling in 2143 patients with ruptured intracranial aneurysms: a randomised trial. Lancet 2002; 360: 1267 – 74.
- 18.
Koivisto T, Vanninen R, Hurskainen H et al. Outcomes of early endovascular versus surgical treatment of ruptured cerebral aneurysms. A prospective randomized study. Stroke 2000; 31: 2369 – 77.
- 19.
International Study of Unruptured Intracranial Aneurysms Investigators. Unruptured intracranial aneurysms: natural history, clinical outcome, and risks of surgical and endovascular treatment. Lancet 2003; 362: 103 – 10.
- 20.
Teisberg P, Hansen FH, Hotvedt R et al. Pasientvolum og behandlingskvalitet. SMM-rapport nr. 2/2001. Oslo: Senter for medisinsk metodevurdering, 2001.