Background.
The use of restraints in care for the elderly is sparsely described, with the exception of the use of mechanical restraints.
Material and methods.
The use of restraints was investigated by interviews with the primary nurses of 1926 patients in Norwegian nursing homes. Five categories of restraint were mapped: mechanical restraints, non-mechanical restraints, electronic surveillance, the use of force or pressure in medical treatment or examination, and the use of force or pressure in activities of daily life (ADL). In addition, assumed explanatory variables were registered.
Results.
45 % of patients in sheltered units for the demented and 37 % of those in regular wards were subjected to at least one type of restraint during a given week. The most common restraints were the use of force or pressure in ADL, the use of mechanical restraints, and the use of force or pressure in medical treatment or examination (particularly adding medicine to a patient’s food or beverage). Cognitive decline, poor ADL performance, and the presence of aggressive behaviour were factors strongly associated with the use of restraints. In 65 % of the cases, no written documentation could be found. In 44 %, the nurse in charge made the decision to use restraint. In 20 % of the cases in which medication was added to a patient’s food or beverage, the decision was made by a physician.
Interpretation.
Restraint is frequently used in Norwegian nursing homes. High frequency, poor documentation and the arbitrariness of decision making make it reasonable to assume that the use of restraint is more often a result of inadequate routines than carefully judgment of each case.
I 1996 ble en sykepleier i England suspendert fra sin stilling fordi hun på oppfordring fra legen hadde tilsatt beroligende medisin i en pasients te (1). Dette skapte diskusjon, og førte til at omfanget av slik praksis ble undersøkt (2). Ved 71 % av et utvalg på 35 avdelinger ble det angitt at man av og til medisinerte pasientene uten at de visste det. For øvrig er det svært lite publisert om skjult medisinering og likeledes om tvangsutøvelse i forbindelse med stell. I de tilfellene der slike situasjoner er beskrevet i litteraturen, er det omtalt som vanskelig atferd (hos pasienten). En rekke artikler beskriver derimot omfang av bruk av fysiske tvangsmidler som hindrer bevegelse, slik som sengehester, belter i seng eller stol, eller brett montert foran pasienter i stol for å hindre dem i å falle ut. Noen beskriver også såkalt «kjemisk tvang», nemlig bruk av medisiner for å regulere atferden til en pasient.
Bruk av tvang i sykehjem må imidlertid forstås videre enn dette. Situasjoner hvor pasienter blir hentet inn igjen når de vil ut, hvor én holder og en annen prøver å kle av eller vaske pasienten samt de gangene hvor en pasient ikke vil ha medisin og tabletten blir lagt under osteskiven på brødet, er også tvang.
Vi har gjennomført kartlegginger av omfanget av tvang i norske sykehjem (3, 4), hvilke forhold ved pasientene og/eller avdelingene som er assosiert med tvang (5), hvordan tvangsbruken begrunnes, hvem som har bestemt at tvang skal brukes og hvordan bruken av tvang er dokumentert (6). I disse kartleggingene ble tvang definert vidt (7), som bruk av redskap som hindrer beboerens bevegelsesfrihet eller tilgang til egen kropp, fysisk holding ved undersøkelser, behandling og omsorgstiltak, overvåking med elektroniske redskaper og tilsetting av medisin i mat og drikke uten beboernes vitende og vilje.
Materiale og metoder
To fylker i hver av de fem helseregionene ble valgt ut (ett i Helseregion Nord). Sykehjem fra to små, to mellomstore og to store kommuner fra hvert av de valgte fylkene ble valgt. Pasienter som hadde primærpleieren på vakt den dagen data ble samlet inn, ble inkludert. Materialet utgjorde 1 501 pasienter fra 222 avdelinger i 54 kommuner. I tillegg ble alle pasientene i fire undervisningssykehjem samt alle pasientene fra to avdelinger i et femte undervisningssykehjem inkludert i studien. Dette utgjorde til sammen 425 pasienter i 19 avdelinger. Data ble samlet inn ved at primærpleieren til pasientene ble intervjuet om hva som hadde skjedd med deres pasient i løpet av siste uke. Det ble også samlet inn opplysninger om mental kapasitet, atferdsavvik og funksjonsnivå i dagliglivets aktiviteter (ADL). Antall senger på avdelingene, antall stillinger i pleien samt utdanningsnivå på pleierne ble også registrert. For å operasjonalisere definisjonen av tvang, stilte vi 20 konkrete spørsmål om tvang, gruppert i fem grupper: Mekaniske tvangstiltak (f.eks. sengehest, fiksering i stol eller seng), ikke-mekaniske tvangstiltak (skjerming, innhenting av pasienter, holde tilbake), elektronisk overvåking, bruk av tvang i forbindelse med medisinsk undersøkelse og behandling og bruk av tvang i forbindelse med aktiviteter i dagliglivet (ADL). I tillegg ble det spurt om hvorfor tiltaket ble brukt, hvem som hadde bestemt at det skulle brukes og om hvordan bruken av tvang var dokumentert.
Hvis minst ett av tiltakene i en av «tvangsgruppene» ble brukt minst én gang i løpet av sju dager, ble det registrert som at pasienten var utsatt for tvang.
Resultater
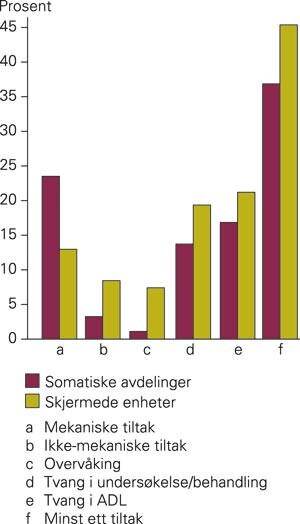
Nesten 37 % av pasientene i somatiske avdelinger og 45 % av pasientene i skjermede enheter var utsatt for minst ett tvangstiltak i løpet av en uke (fig 1). Mekaniske tvangstiltak var vanligst i somatiske enheter, mens bruk av tvang i forbindelse med ADL og i forbindelse med medisinsk undersøkelse var den vanligste formen for tvang i skjermede enheter. Pasientkarakteristika som å ha demens, aggressiv atferd og dårlig funksjon i ADL var sterkt assosiert med de fleste typer tvang (tab 1). I de skjermede enhetene var det mindre bruk av mekaniske tvangstiltak, men mer bruk av ikke-mekaniske tvangstiltak og overvåking (tab 1) (4, 5). Det å beskytte pasienten eller andre var det hyppigste motivet for å bruke tvang (44,5 % av alle episoder med tvang) (6), dernest kom «for å gjennomføre nødvendig omsorgstiltak» (27,1 % av alle tiltak).
Tabell 1
Faktorer assosiert med de forskjellige tvangsgruppene. Justert oddsratio (95 % konfidensintervall). NS = Ikke-signifikant oddsratio
| Mekaniske tvangstiltak | Ikke-mekaniske tvangstiltak | Elektronisk overvåking | Bruk av tvang i forbindelse med undersøkelse eller behandling | Bruk av tvang i forbindelse med aktiviteter i dagliglivet | Minst ett tvangstiltak | |
| Skjermede enheter versus somatiske avdelinger | 0,38 (0,25 – 0,58) | 2,28 (1,33 – 3,88) | 8,27 (3,33 – 20,54) | NS | NS | NS |
| Demens versus ikke-demens | 5,14 (3,35 – 7,90) | NS | NS | 3,00 (1,91 – 4,72) | 3,12 (2,08 – 4,68) | 4,04 (3,05 – 5,36) |
| Dårlig funksjon versus god funksjon i aktiviteter i dagliglivet | 9,23 (5,72 – 14,90) | NS | NS | 3,00 (2,04 – 4,42) | 2,34 (1,68 – 3,26) | 3,65 (2,85 – 4,68) |
| Aggressiv versus ikke-aggressiv atferd | 2,24 (1,68 – 2,98) | 2,59 (1,66 – 4,05) | NS | 3,08 (2,30 – 4,14) | 3,75 (2,86 – 4,92) | 3,18 (2,46 – 4,12) |
| Motorisk uro versus ikke-motorisk uro | NS | 4,53 (2,43 – 8,43) | NS | NS | NS | NS |
| 80 år og eldre versus under 80 år | 0,66 (0,49 – 0,88) | NS | NS | NS | NS | NS |
Avdelingssykepleier eller ansvarlig sykepleier på vakt var de som oftest tok avgjørelse om at tvang skulle brukes (44,2 % av alle tilfeller), men i 22,5 % av tilfellene var det ikke registrert hvem som hadde tatt avgjørelsen og primærkontakten visste det heller ikke. I 65 % av tilfellene var det ingen skriftlig dokumentasjon av tvangsbruken (6).
Skjult medisinering ble analysert særskilt. Medisin ble tilsatt i mat eller drikke til 17 % (95 % konfidensintervall (KI) 14 – 20 %) av pasientene i skjermede enheter og til 11 % (95 % KI 9 – 13 %) av pasientene i somatiske avdelinger. Pasientkarakteristika som demens (justert oddsratio (OR) 4,2), aggressiv atferd (OR 3,5) og dårlig funksjon i ADL (OR 4,3) var assosiert med skjult medisinering. Selv om det korrigeres for andre variabler, er det større risiko for å bli utsatt for skjult medisinering i skjermede enheter enn i somatiske enheter (OR 1,8), mens undervisningssykehjem (OR 0,4) og sykehjem med høy bemanning (OR 0,6) i mindre grad gjør bruk av skjult medisinering. I de fleste tilfellene (63 %) var det ansvarlig sykepleier som hadde bestemt at medisin skulle gis uten pasientens vitende, og bare i 20 % av tilfellene var det legen som hadde tatt denne avgjørelsen. I 40 % av tilfellene var det registrert i journal eller kurve at medisinene var gitt skjult for pasienten. Dette var hyppigst dokumentert der legen hadde tatt avgjørelsen (57 %), mens det når ansvarlig sykepleier hadde tatt avgjørelsen var dokumentert i 38 % av tilfellene. En statistisk signifikant større andel av dem som fikk medisinene skjult i mat eller drikke, fikk antipsykotisk og angstdempende medisin, mens de som fikk medisin åpent i større grad fikk medisin for hjerte- og karlidelser (8).
Diskusjon
I utgangspunktet er all bruk av tvang i sykehjem forbudt (9). Når det gjelder tiltak som hindrer fri bevegelse, er det gitt åpning for skadeforbyggende tiltak i form av sengehest eller bruk av seler eller belter for å hindre at en pasient skader seg ved å falle ut av seng eller stol. Når det gjelder annen form for tvang, for eksempel i forbindelse med medisinsk behandling eller pleie- og omsorgstiltak, er det ingen lovhjemmel som åpner for dette i sykehjem. I pasientrettighetsloven (10) forutsettes det at alle slike tiltak utføres med pasientens samtykke eller unntaksvis med samtykke fra pårørende. Samtykke fra pårørende åpner imidlertid ikke for at behandlings- eller pleietiltak kan gjennomføres mot pasientens vilje.
Selv om jusen setter klare begrensninger, vil det være situasjoner hvor det er faglig og etisk forsvarlig å gjennomføre pleie- eller behandlingstiltak som en pasient motsetter seg. Det kan være i situasjoner hvor pasienten opplagt lider mer av at tiltaket ikke blir gjennomført enn at det blir gjennomført, for eksempel at en pasient har diaré som renner nedover beina, har leggsår, er forvirret og urolig og motsetter seg all tilnærming. Et annet tilfelle kan være at en person høflig avviser tilbud om å bade, blir med under protest når hun blir håndledet til badet, ikke vil kle av seg, men motsetter seg det heller ikke fysisk – for så å være meget glad og takknemlig for hjelpen når hun er ferdig. I dette tilfellet er det opplagt at et visst press og til og med fysisk håndledelse er nødvendig, og gjort på riktig måte er det både etisk og faglig forsvarlig. Det er heller ikke alltid at en pasient spytter ut et legemiddel fordi han ikke vil ha det, det kan være at midlet smaker vondt og at personen ikke forstår hvorfor han får det. Er det snakk om et legemiddel som opplagt lindrer plager, kan det være både faglig og etisk forsvarlig å gi det i det skjulte.
Våre funn viser imidlertid at bruk av tvang i behandling, pleie og omsorg er omfattende. Det kan umulig være presserende nødvendig i alle tilfellene. Et enda større problem er at bruk av tvang er dårlig dokumentert i pasientens journal, og det virker som det er tilfeldig hvem som har avgjort at tvang skal brukes og hvordan denne avgjørelsen er tatt. Dette gir inntrykk av tilfeldigheter og ikke faglige vurderinger.
Forskrivning av medisin er legens ansvar, og legen har også ansvar for administrasjonsmåten. I en norsk undersøkelse ble det funnet at leger med fulltidsengasjement i geriatri er mindre villige til å forskrive antipsykotiske medisiner i sykehjem (9). Schmidt og Svarstad (11) fant i en svensk studie at kvaliteten på kommunikasjon mellom sykepleier og lege hadde en signifikant effekt på både bruken av psykofarmaka og på graden av polyfarmasi. God kommunikasjon var assosiert med mindre forskrivning av psykofarmaka og mindre problemer med polyfarmasi. Selv om disse studiene ikke omhandler skjult medisinering, så illustrerer de at legens rolle er avgjørende. Det er sannsynlig at flere heltidsansatte sykehjemsleger og en systematisk utvikling av gode samarbeidsstrukturer mellom sykepleier og lege også vil ha en positiv effekt på hvordan medisin administreres, og redusere bruken av skjult medisinering (12). Én måte leger og sykepleiere kan utvikle bedre forståelse av hverandres roller på, er å få noe av opplæringen sammen. En forutsetning for godt samarbeid er også at de som skal samarbeide har tid sammen.
Peter F. Hjort (13) har understreket legens ansvar for kulturen på sykehjemmet. Legen har et ansvar utover diagnostikk og behandling, og selv om pleien er sykepleiernes hovedansvar, har legen likevel viktige funksjoner i forhold til pleie, omsorg, ernæring, rehabilitering og ivaretakelse av døende. For å få dette til, må legen få en rolle utover tilsyn av den enkelte pasient. Han eller hun må ha konkrete oppgaver knyttet til sin fagekspertise både i behandlingen av den enkelte pasient og i forhold til rutiner og drift. I dag er det en tendens til omorganisering av tjenestene. Pasientene skal i større grad ha sin egen primærlege og ansvaret for de medisinske tjenestene (derunder administrering av medisin) blir dermed pulverisert. I verste fall er sykehjemslegen på vei ut (14). Våre data gir støtte til arbeidet for å styrke funksjonene som sykehjemslege ved å doble timeantallet, og illustrerer også nødvendigheten av å utarbeide instruks for slike stillinger. Den enkelte sykehjemslege og avdelingssykepleier må ta initiativ til at det blir laget grundige rutiner for legemiddelhåndtering på den enkelte avdeling, spesielt må det lages rutiner for hva som gjøres når en pasient ikke vil ha forskrevet medisin.
Økt engasjement fra legen vil også føre til styrking av pleiepersonalets faglige identitet og klargjøring av deres roller. Bedre rutiner og samarbeid i forbindelse med medisinering, og spesielt i situasjoner hvor en pasient ikke vil ha medisin, vil også kunne ha en «smitteeffekt» på andre situasjoner, spesielt der det brukes tvang. Pleiepersonalet vil erfare at legen kan bidra positivt ved å gi råd om håndtering av situasjoner hvor det i dag brukes fysiske tvangstiltak. Diskusjonene vil kunne bli mer tverrfaglige med større muligheter til å finne alternativer til bruk av tvang. Demens, aggressiv atferd og dårlig ADL-funksjon er sterkt assosiert ikke bare med skjult medisinering, men også med bruk av mekaniske tvangstiltak og tvang i stellesituasjoner. Sammenhengene er komplekse, ulike innfallsvinkler må brukes for å finne gode løsninger, og hele det tverrfaglige teamet må bidra. Utredning av eventuelle somatiske årsaker til pasientens atferd er naturligvis avgjørende. Legens virksomhet må være en del av kulturen i avdelingen, og legen må ikke bare bli en konsulent i enkelte medisinske spørsmål.
Artikkelen bygger delvis på undersøkelser tidligere publisert i internasjonale tidsskrifter ( – , ).
Oppgitte interessekonflikter: Ingen
-
Bruk av tvang anvendes hyppigere i sykehjem enn hva som kan forsvares faglig
-
Sykehjemslegen kan gjøre mye for å påvirke tvangsbruken i gunstig retning
- 1.
Kellett JM. An Ethical Dilemma: A nurse is suspended. BMJ 1996; 313: 1249 – 50.
- 2.
Treloar A, Beats B, Philpot M. A pill in the sandwich: covert medication in food and drink. J R Soc Med 2000; 93: 408 – 11.
- 3.
Kirkevold Ø, Laake K, Engedal K. Use of constraints and surveillance in Norwegian wards for the elderly. Int J Geriatr Psychiatry 2003; 18: 491 – 7.
- 4.
Kirkevold Ø, Engedal K. Prevalence of patients subjected to constraint in Norwegian nursing homes. Scand J Caring Sci 2004; 18: 281 – 6.
- 5.
Kirkevold Ø, Sandvik L, Engedal K. Use of constraints and their correlates in Norwegian nursing homes. Int J Geriatr Psychiatry 2004; 19: 980.
- 6.
Kirkevold Ø, Engedal K. A study into the use of restraint in nursing homes in Norway. Br J Nurs 2004; 13: 902 – 5.
- 7.
Engedal K, Kirkevold Ø, Eek A et al. Makt og avmakt. Tønsberg: Nasjonalt kompetansesenter for aldersdemens, 2002.
- 8.
Kirkevold Ø, Engedal K. Concealment of drugs in food and beverages in nursing homes: cross sectional study. BMJ 2005; 330: 20 – 2.
- 9.
Forskrift for sykehjem og boform for heldøgns omsorg og pleie. FOR-1988-11-14-932, (1988).
- 10.
Lov om pasientrettigheter (pasientrettighetsloven). LOV-1999-07-02-63, (1999).
- 11.
Schmidt IK, Svarstad BL. Nurse-physician communication and quality of drug use in Swedish nursing homes. Soc Sci Med 2002; 54: 1767 – 77.
- 12.
Casey N, Smith R. Bringing nurses and doctors closer together. BMJ 1997; 314: 617.
- 13.
Hjort P. Legens ansvar for kulturen i sykehjemmet Tidsskr Nor Lægeforen 2002; 16: 1586 – 8.
- 14.
Hjort P, Noer K. Sykehjemslegen – på vei ut? Geronius 2004; nr. 4: 2.