Background.
Global budgeting was partially replaced by activity-based funding in 1999 in order to improve productivity and reduce waiting lists. The aim of this study is to estimate otolaryngologic surgery rates after the introduction of Diagnosis Related Groups funding.
Material and method.
National data on outpatient and inpatient otolaryngologic surgical procedures over the period 1999 to 2002 were provided by the Norwegian Patient Register; an estimate was made of the proportion undergoing uvuloplasty for sleep apnea or snoring.
Results.
From 1999 to 2002, there was an overall increase in otolaryngologic procedures of 12 %. Inter-procedural variation ranged from a 110 % increase in uvuloplasties to a 12 % decrease in tonsillectomies. There was a particular increase in procedures requiring neither general anaesthesia nor a highly specialised surgeon. In spite of the increased rates of uvuloplasty, the proportion of patients selected for surgery remained unchanged.
Interpretation.
The substantial increase in certain procedures may give rise to several interpretations: better medical technology, reallocation of surgical resources to disorders that had been inadequately covered, or a shift towards procedures for which marginal costs do not exceed treatment costs.
Da stykkprisfinansiering ble innført i den norske helsetjenesten i 1990-årene, var hensikten ikke først og fremst kostnadskontroll, men å få sykehusene til å behandle flere pasienter (1). Fra 1999 til 2002 økte aktiviteten med 13 % for innlagte pasienter og med 12 % for polikliniske aktiviteter, dagkirurgi inkludert. I DRG-poeng var årlig økning 3,2 % ved sykehusinnleggelser (1997 – 2000). Veksten er økende, 7 % av de økte utbetalingene ved innsatsstyrt finansiering i 2002 skyldtes en økning i aktiviteten fra 2001 (2).
Å ha et system der DRG-priser reflekterer de «sanne» gjennomsnittskostnader for pasientgrupper er krevende. En svakhet ved ordningen er uønsket vridning i pasienttilbudet mot «lønnsomme» aktiviteter der marginalkostnadene er lavere enn de reelle behandlingskostnadene (3). Det er grunn til å tro at pasientgrupper der behandlingen er sammensatt, krevende og langvarig vil være spesielt utsatt (4). Fortløpende tilpasning til nye behandlingsmetoder som følge av medisinsk-teknisk utvikling er en annen utfordring (5).
Variasjon i pasientenes alderssammensetning, sykdommens alvorlighetsgrad og kompleksiteten av øre-nese-hals-kirurgi gjør faget velegnet til å undersøke i hvilken grad interne prioriteringer påvirkes av innsatsstyrt finansiering. Vi har benyttet nasjonale prosedyredata fra utvalgte diagnosegrupper innenfor øre-nese-hals-faget til å beskrive forekomsten av forskjellige kirurgiske inngrep som har ulik kompleksitet, varighet og krav til anestesi. Resultatene er diskutert i lys av finansieringsordninger og medisinsk-teknologiske forhold.
Materiale og metode
Utvalget består av alle innleggelser i sykehus og behandlinger ved sykehusenes dagenheter/poliklinikker i perioden 1999 – 2002. Data ble stilt til rådighet av Norsk pasientregister og er ikke personidentifiserbare.
Nordic Medico-Statistical Committees (NOMESCO) klassifikasjon av kirurgiske inngrep ble benyttet for grupperingen av inngrep. For å få et best mulig bilde av tendensen i materialet tok analysene utgangspunkt i prosedyrer som representerer ulik alderssammensetning, sykdomsalvorlighet og kompleksitet av diagnostikk og behandling. Inngrep innenfor sykdomskategoriene snorking/søvnapné, residiverende tonsillitter/tonsillhyperplasi, sinusitter, kronisk otitis media, septumdeviasjon, sykdommer i spyttkjertlene, mediane og laterale halscyster og lidelser som krever endoskopisk utredning/behandling ble inkludert i studien (tab 1).
Tabell 1
Oversikt over kirurgisk operasjonsaktivitet innenfor ulike grupper av kirurgi i øre-nese-hals-faget i perioden 1999 – 2002. Utvalget representerer alvorlige og mindre alvorlige lidelser, sykdommer hos voksne og barn, samt behandlinger i narkose og i lokalbedøvelse
| Sykdomskategori |
Operasjon/prosedyre |
Koder |
1999 |
2000 |
2001 |
2002 |
Aktivitetsøkning 1999 – 2002 (%) |
| Snorking/søvnapné¹ |
Ganeplastikk |
ENC30,ENC40 |
1 628 |
1 511 |
2 516 |
3 422 |
(110) |
| Tonsillinfeksjoner/hyperplasi² |
Tonsillektomi |
EMB10, MB20 |
9 630 |
9 304 |
9 350 |
8 448 |
(–12) |
| Bihulebetennelser¹ |
Endoskopisk bihulekirurgi |
DNB20, DMB20 |
1 809 |
1 890 |
1 979 |
2 256 |
(25) |
| Kronisk øresykdom² |
Kirurgisk inngrep i ørebeinskjede og tinningbein |
DEA10, DEB00, DEB10, DEB20, DEB25, DEB30, DEB40, DDA00, DDA10, DDB00, DDC00, DDD10, DDD20, DDD30, DDD40, DDW99 |
603 |
548 |
575 |
630 |
(4) |
| Skjev neseskillevegg¹ |
Septumplastikk |
DJD20 |
2 669 |
2 889 |
3 227 |
3 350 |
(26) |
| Sykdom i spyttkjertler² |
Spyttkjertelkirurgi |
ELB40, ELB50, ELB20, ELB30 |
409 |
459 |
449 |
445 |
(9) |
| Gjellebueanomalier² |
Eksisjon median/lateral halscyste |
ENB40, ENB50 |
195 |
202 |
211 |
208 |
(7) |
| Lidelser i øre, nese og larynx som krever utredning/behandling² |
Endoskopisk utredning og behandling |
UDQ22, UDQ25, UEN12, UEN15, JC02, UJC05, UCG02, UCG12, UCG15 |
4 469 |
4 772 |
4 980 |
5 276 |
(18) |
| [i] | |||||||
[i] ¹ Inngrep i lokalanestesi (overveiende)
² Inngrep i narkose (overveiende)
I artikkelen fremstilles operasjonsaktiviteten samlet og innenfor den enkelte operasjonsgruppe i årene 1999 til og med 2002. Ut fra en frekvensfordeling av de ulike operasjonene og økningen i aktivitet i perioden ble økningen i antall inngrep beregnet både samlet og for hver prosedyregruppe.
Resultater
Samlet var økningen i operasjonsaktivitet 12 % fra 1999 til 2002. Tabell 1 viser fordelingen av ulike øre-nese-hals-prosedyrer innenfor sykdomskategorier av ulik alvorlighetsgrad. Tonsillektomi, avansert ørekirurgi, spyttkjertelkirurgi og eksisjon av halscyster foregår overveiende i narkose, de øvrige inngrepene i lokalanestesi. Tidsforbruket er som regel større ved inngrep i narkose.
Tonsillektomi var vanligst både i 1999 og 2002, etterfulgt av endoskopisk utredning og behandling (fig 1). I 2002 var andelen ganeplastikk, septumplastikk og adenotomi/paracentese like store. Det skyldes at andelen tonsillektomier og adenotomi, paracentese/canalisatio avtok i løpet av perioden, mens antall septumplastikker økte moderat og antall ganeplastikker ble nesten fordoblet. Spyttkjertelkirurgi, operativ behandling av lateral/medial halscyste og kirurgiske inngrep på ørebeinskjeden, processus mastoideus og tinningbeinet utgjør en stabil, men mindre andel av den operative aktiviteten.
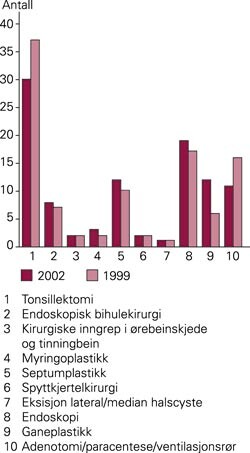
Endringer i aktivitet
For tre prosedyrer har operasjonsaktiviteten økt mer enn den samlede aktivitetsvekst på 13 %. Mens andelen ganeplastikk ble mer enn fordoblet, hadde septumplastikk en økning på 25 %, endoskopisk bihulekirurgi økte med 26 % og andre endoskopier med 18 %. I forhold til den generelle aktivitetsøkningen i perioden er det registrert en reell nedgang i operasjoner på ørebeinskjede og tinningbein. Det samme gjelder tonsillektomier og adenotomi, paracentese og innleggelse av ventilasjonsrør hos barn.
Ganeplastikk – konsultasjonsaktivitet og operasjonsrate
Antall konsultasjoner for snorking og søvnapné ble nesten fordoblet i perioden 1999 – 2002, en økning fra 12 981 til 23 835. Med unntak av en mindre nedgang i 2000 holdt operasjonsraten seg stabil. Det ble funnet indikasjon for ganeplastikk hos 13 % i 1999 og hos 14 % i 2002. Samlet viser resultatene at en større andel av de opererte får en alvorlig diagnose, blant opererte økte andelen med apné fra 1999 til 2002 (fra 62 % til 72 %).
Diskusjon
Aktivitetsøkningen innenfor øre-nese-hals-kirurgi var den samme som sykehusenes generelle aktivitetsvekst i den perioden vi studerte. Innbyrdes viste operasjonsaktiviteten stor variasjon, med en tendens til økende aktivitet innenfor ganeplastikk, septumplastikk og bihulekirurgi og redusert bruk av ørekirurgi og inngrep som krever full narkose. Analysene tyder på at forekomsten av mindre ressurskrevende fremgangsmåter, f.eks. ganeplastikk, har økt på bekostning av mer behandlingsintensive prosedyrer. Ørekirurgi er et eksempel på dette, der er kravene til avansert utstyr, overvåking og kirurgisk spisskompetanse høyt.
Øre-nese-hals-kirurgi har et bredt behandlingsspekter, og det er stor variasjon i pasientgrunnlag, alvorlighetsgrad og kompleksitet. Store deler av behandlingen foregår utenfor sykehus. Inngrep i munnhule, svelg og trommehinne hos barn og i nese/bihuler hos voksne utføres i stor grad utenfor sykehus med refusjon fra Rikstrygdeverket. Mindre tonsillektomi, adenotomi, innleggelse av ventilasjonsrør og nesekirurgi i sykehus henger sannsynligvis sammen med innføring av bedre takster (K-takster) hos private spesialister. Samtidig har det i perioden vært en økning i helseforetakenes kjøp av operasjonstjenester hos private spesialister. Denne operasjonsaktiviteten er ikke registrert i analysene, fordi komplette kirurgiske DRG-data først er blitt gjort tilgjengelige i Norsk pasientregister fra 2003. Den manglende økning i bruk av avansert ørekirurgi kan ikke forklares ut fra liknende forhold.
Etter innføringen av sykehusreformen har helseforetakene lagt større vekt på økonomi. DRG-takstene er ikke fullkomne, og økt behandling av lidelser som gir høy inntektsmessig uttelling kan gi seg utslag i lavere prioritering av pasienter med kronisk og alvorlig sykdom (4). Større operasjoner som krever full narkose, komplisert medisinsk-teknologisk utstyr og kirurgisk spisskompetanse har et mer uforutsigbart forløp enn enklere, kortvarige inngrep i lokalanestesi. Risikoen for misforhold mellom DRG-vekting og faktiske behandlingskostnader vil derfor være størst ved avansert kirurgi innen øre-nese-hals-faget (4).
Økt bevissthet om hvilke pasienter som kan få dagkirurgisk behandling kan også bidra til aktivitetsvridning. At ganeplastikk har hatt full dagkirurgisk DRG-vekt fra 2002 har trolig bidratt til en fordobling av operasjonskapasiteten for dette inngrepet – i 2002 ble 3 500 pasienter operert. I tillegg er operasjonsteknikken ved ganeplastikk betydelig forenklet. Inngrep som tidligere ble utført i narkose med postoperativ overvåking, gjøres i dag i lokalbedøvelse med laser eller radiobølger (6). DRG-vekten vil derfor i liten grad avspeile de reelle kostnader.
Økonomiske incentivsystemer kan gi uønsket vridning hvis det ikke er samsvar mellom marginalkostnad og inntekt. Ved slik ubalanse kan pasienter rekrutteres til operasjon og prioriteres foran pasienter med mer behandlingsintensive lidelser (4). Dersom i tillegg både anamnese og indikasjonsstilling er «fleksible» kan det være økonomisk klokt å diagnostisere flere og å ha en mindre streng operasjonsindikasjon. Egentlig er kriteriene for diagnosen søvnapné stringente, men fordi utredningen krever teknologisk avansert utstyr vil man forvente at ikke alle pasienter vil bli utredet etter retningslinjene (7). I tillegg er kriterier for utvelgelse til operasjon i forhold til ikke-invasiv overtrykksbehandling (CPAP/BiPAP-behandling på maske) omdiskutert (8).
Både antall konsultasjoner for søvnapné/snorking og antall ganeplastikker er fordoblet i løpet av fire år. Det økte tilfanget av pasienter med snorking og apné har ikke ført til en reduksjon i andelen pasienter som tilfredsstiller valgte indikasjoner for kirurgi. Uendret operasjonsrate kan ha flere forklaringer. Dersom sykdommens alvorlighetsgrad er den samme for det økte antall pasienter operert i 2002 som for pasienter som ble operert i 1999, skyldes det økte volumet kun at tilbudet til denne pasientgruppen er blitt større. Det tyder i så fall på at tilbudet om behandling har gjort pågangen større og er tilpasset et oppdemmet behov. En alternativ forklaring kan være at også mindre alvorlig syke pasienter får diagnosen søvnapné eller snorking og prioriteres til behandling. Da er terskelen for behandling senket og økt aktivitet resultatet av tilbudsindusert etterspørsel (9).
Ventelister er et utilstrekkelig mål på behov for helsetjenester. I en større studie fra England var ventetiden verken mål på sykehusenes behandlingskapasitet eller indikator på om tilbudet av helsetjenester var tilstrekkelig stort (10). Behandlingen av søvnapné og snorking ser ut til å ha fått økt prioritet, blant annet på bekostning av ørekirurgi. Midlertidig nedprioritering av andre pasientgrupper kan være akseptabelt dersom ressursallokeringen kommer pasienter med alvorlige lidelser til gode og effekten av kirurgi er dokumentert. Dersom doblingen i antall ganeplastikker i løpet av fire år er uttrykk for opphopning av pasienter som følge av tidligere manglende behandlingstilbud, vil aktiviteten avta når behovet blir mettet. Det er lite sannsynlig, siden ganeplastikk har eksistert siden 1980-årene. En alternativ forklaring er at stykkprisfinansieringen for dette inngrepet er fordelaktig. Dersom vridningen er økonomisk motivert og behandling ikke blir tilbudt ut fra medisinsk prioritering, bør dette uttrykket for helsetjenestens adaptivitet være en tankevekker for flere enn ledelsen i helseforetakene. En spesiell utfordring tilligger dem som gir kostnadsvekter i DRG-systemet og utformer Rikstrygdeverkets takster.
Oppgitte interessekonflikter: Ingen
- 1.
Norges offentlige utredninger. Behovsbasert finansiering av spesialisthelsetjenesten. NOU 2003: 1. Oslo: Statens forvaltningstjeneste, Seksjon statens trykning, 2003.
- 2.
Bjørn E, Hagen TP, Iversen T et al. The effect of activity-based financing on hospital efficiency: a panel data analysis of DEA efficiency scores 1992 – 2000. Health Care Manag Sci 2003; 6: 271 – 83.
- 3.
St.meld. nr. 5 (2003 – 2004). Inntektssystem for spesialisthelsetjenesten.
- 4.
Gilman BH. Hospital response to DRG refinements: the impact of multiple reimbursement incentives on inpatient length of stay. Health Econ 2000; 9: 277 – 94.
- 5.
Aaron HJ. Should public policy seek to control the growth of health care spending? Health Aff (Millwood ) 2003; Suppl W3: 33 – 6.
- 6.
Utredning og behandling av søvnrelatert respirasjonsbesvær hos voksne og barn. Skriftserie for leger: Utdanning og kvalitetsutvikling. Oslo: Den norske lægeforening, 2002.
- 7.
Williams JG, Cheung WY, Cohen DR et al. Can randomised trials rely on existing electronic data? A feasibility study to explore the value of routine data in health technology assessment. Health Technol Assess 2003; 7: 110 – 7.
- 8.
Patel SR, White DP, Malhotra A et al. Continuous positive airway pressure therapy for treating sleepiness in a diverse population with obstructive sleep apnea: results of a meta-analysis. Arch Intern Med 2003; 163: 565 – 71.
- 9.
Asadi-Lari M, Packham C, Gray D. Need for redefining needs. Health Qual Life Outcomes 2003; 1: 34.
- 10.
Martin RM, Sterne JA, Gunnell D et al. NHS waiting lists and evidence of national or local failure: analysis of health service data. BMJ 2003; 326: 188 – 95.