Background.
The cell cycle defines sequential molecular processes that ensure orderly cell division. The progression throughout the cell cycle is governed by cyclin-dependent kinases, each of which is enzymatically active solely upon binding to its specific cyclin. The cell cycle harbours two checkpoints, or surveillance posts, which are activated when DNA is damaged. The response to the DNA damage involves a temporary cell cycle arrest, mediated by cell cycle inhibitors or other enzyme proteins, ultimately leading to the outcome of cell survival if the DNA is properly repaired, or cell death. The cell cycle checkpoints may also be biological targets for new therapeutic strategies in cancer intervention.
Material and methods.
We compared the effect of ionising radiation on tumour cells with intact or defective functions of the cell cycle checkpoint that governs cell division.
Results.
The tumour cells responded to radiation-induced DNA damage by cell cycle arrest that required intact checkpoint function. This defence response was overridden upon treatment of the tumour cells with a checkpoint signalling inhibitor.
Interpretation.
Several pharmacological compounds designed to experimentally target the cell cycle are currently in the pipeline for testing in early-phase clinical trials and may have therapeutic potential as radiosensitizers.
Innan det onkologiske fagfeltet har vi dei seinare åra komme relativt langt i å implementere viktige prinsipp frå basalbiologi i terapeutisk medisin. Prosessane som styrer tumorvekst og metastasering er etter kvart godt karakteriserte, og dannar såleis grunnlag for å intervenere i sjukdomsprosessar på ein biologisk relevant måte.
Intensjonen med denne artikkelen er å nytte cellesyklus til å eksemplifisere translasjonskonseptet innan kreftterapi, som etter mitt syn i stadig større omfang er biologisk fundamentert. Molekylærbiologiske mekanismar som ligg til grunn for terapeutisk effekt i klinisk stråleterapi illustrerer dette.
Tumorcelleproliferasjon – cellesyklus
Cellesyklus er som basalbiologisk omgrep tidlegare omtala i Tidsskriftet (1, 2). Dei aller seinaste åra har det komme mykje ny kunnskap som kompletterer vår forståing av denne biologiske prosessen og som ikkje minst opnar for nye terapeutiske intervensjonsstrategiar som no gjennomgår kliniske utprøvingar (3) – (5).
Cellesyklusfasane
Når cella prolifererer, går ho gjennom ein definert sekvens av molekylære prosessar som har fått namnet cellesyklus (fig 1). I prinsippet består cellesyklus av ein fase der alt DNA blir replikert (syntetisert – S-fasen) og ein mitosefase (M-fasen) som resulterer i to identiske dotterceller som får kvar sin like del av arvestoffet etter celledelinga. Vekslinga mellom S-fase og mitose blir styrt av to regulatoriske cellesyklusfasar, G₁- og G₂-fasen (gap 1 og 2).
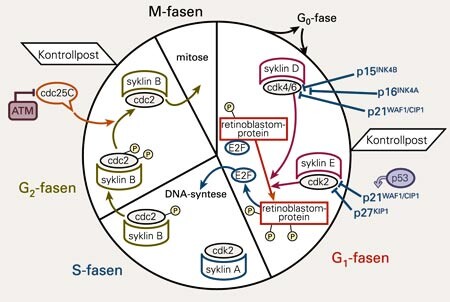
Gasspedalane i cellesyklus
Cellesyklusprosessen blir driven framover av kjerneproteinar med enzymfunksjon, som ber fellesnamnet syklinavhengige kinasar (cyclin-dependent kinase, cdk). Desse er alltid til stades i cellekjerna, og deira enzymaktivitet må såleis nøye regulerast. Derfor er desse kinasane enzymatisk aktive berre når dei kan danne kompleks med spesifikke syklinar. Syklinane blir syntetiserte i definerte intervall av cellesyklus og raskt brotne ned att. Såleis eksisterer syklin D tidleg og syklin E seint i G₁-fasen og berre da, mens syklin A og syklin B opptrer i bestemte intervall av dei andre cellesyklusfasane (fig 1).
På denne måten regulerer syklinane framdrifta av cellesyklus. Visse typar vekststimuli, som til dømes vekstfaktorar som aktiverer tumorvekst, verkar mellom anna ved å stimulere cella til å danne syklin D. Dette fortel tumorcella at ho må starte prosessen med å dele seg.
Cellesyklusaktivitet i G₁-fasen
Ein syklinavhengig kinase er, som andre kinasar, eit enzym som fosforylerer målproteinet sitt for at det skal endre funksjon. Når cella mottek ein vekststimulus, vil såleis dei aktiverte cdk/syklinkompleksa i G₁-fasen auke fosforyleringsgraden av retinoblastomproteinet (pRB). Og når pRB er sterkt fosforylert, sit det så mange fosfatgrupper der at det ikkje lenger er plass til transkripsjonsfaktoren E2F, som derfor blir frigjort. Denne frigjeringa er ein føresetnad for at cella skal kunne forlate G₁-fasen og gå over i S-fasen (fig 1).
Cellesyklusaktivitet i G₂-fasen
Den G₂-fasespesifikke syklinavhengige kinasen blir i litteraturen som oftast omtala som cdc2. Cdc2-kinasen må danne kompleks med syklin B for å bli aktiv, og dette enzymkomplekset er fosforylert i tidleg G₂-fase. Men før cella kan gå inn i mitose, må denne fosforyleringa av cdc2/syklin B-komplekset fjernast. Dette skjer ved hjelp av fosfatasen cdc25C (fig 1). Ein fosfatase er altså eit enzym som defosforylerer målproteinet sitt for at det skal endre funksjon.
Bremsene i cellesyklus
Dersom cella treng å bremse opp progresjonen i cellesyklus, til dømes når det har oppstått DNA-skade, blir kontrollpostane i G₁- og/eller G₂-fasen aktiverte. Da blir spesifikke cellesyklusinhibitorar slått på, og desse hemmar dei syklinavhengige kinasane. Dei sentrale cellesyklusinhibitorane innan tumorbiologien er faktorane p15, p16, p21 og p27 (fig 1).
Kontrollpostane i G₁- og G₂-fasen
Når det oppstår ein DNA-skade, blir den overordna genomvaktaren, tumorsuppressorproteinet p53, aktivert ved G₁-fasekontrollposten. Aktivert p53 sørgjer mellom anna for å slå på cellesyklusinhibitoren p21 (fig 1). Samtidig set p53 i gang DNA-reparasjon eller eventuelt den cellulære apoptoseprosessen (programmert celledød) dersom skaden er uboteleg.
Som mange vil kjenne til, er p53-proteinet ikkje-funksjonelt i eit fleirtal av humane tumorar. Men DNA-skade vil også aktivere kinasen ATM (ataxia telangiectasia mutated) ved G₂-fasekontrollposten. Aktivert ATM stansar så prosessen mot mitose ved å hemme fosfatasen cdc25C (fig 1). Dette prinsippet er involvert i tumorcellers respons på stråleterapi (6) og kan også manipulerast farmakologisk med det føremålet å oppnå strålesensitisering av tumorcellene (3).
Genomvaktaren ATM fungerer ikkje hos individ med den autosomalt resessive, genetiske sjukdommen ataxia telangiectasia. Desse individa har arva defekt ATM-gen frå begge foreldre og er ekstremt sensitive for all påverknad på arvestoffet. Cellene deira manglar evna til å aktivere G₂-fasekontrollposten for å gje cellene tid til å ta konsekvensen av DNA-skade (reparasjon eller celledød), og skadane kan derfor føre til mutasjonar som blir overført til neste cellegenerasjon.
Stråleterapi – terapeutisk modulering av G₂-fasen
Terapeutisk stråling, altså bruk av høgenergetiske (ioniserande) strålekvalitetar på levande vev, har som føremål å lage irreversible DNA-skadar i raskt delande celler (tumorceller) for å destruere desse, på same måte som terapiprinsippet for mange cytostatika. I klinisk stråleterapi utnyttar vi nettopp det at tumorcellene deler seg mykje raskare enn celler i normalvevet rundt tumor. Den totale stråledosen som er nødvendig for å oppnå tumorkontroll blir delt opp (fraksjonert), vanlegvis i daglege eindosefraksjonar, for å oppnå spesifikt drap av tumorcellene samtidig som biverknadene frå normalvevet blir haldne innanfor eit klinisk akseptabelt nivå.
Viss proliferasjonsraten til tumorcellene er kritisk høg, eller biverknadene frå normalvevet blir uakseptable, kan behandlinga gjevast over eit kortare tidsrom (såkalla akselerert fraksjonering), eller med fleire daglege, men mindre fraksjonsdosar (såkalla hyperfraksjonert behandling). No har også molekylær målstyring av tumorcellenes proliferasjonsprosess (3) komme som eit framtidsretta supplement til sofistikerte fraksjoneringsregime (og andre, stråletekniske åtgjerder) for å auke den terapeutiske ratio (skilnaden) mellom tumorvev og normalvev ved klinisk stråleterapi.
Dei molekylære mekanismane som er involverte i stråleterapi dannar grunnlaget for at dette representerer ein G₂-fasespesifikk behandlingsmodalitet ved kreftsjukdom (6).
Effekt av DNA-skade ved G₂-fasekontrollposten
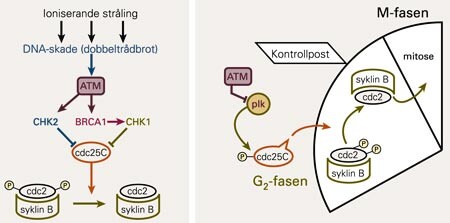
Når tumorcella blir eksponert for ioniserande strålar, vil det skadde DNA innan få minutt aktivere G₂-fasekontrollposten ved ATM, som er funksjonell i dei aller fleste humane tumorar. Dette vil stanse prosessen mot mitose ved å hemme fosfatasen cdc25C (fig 1). For tumorcella er dette ein nyttig respons, da den på dette viset kan få tid til å reparere DNA-skadane før den går inn i mitose.
Når ATM-kinasen er aktivert etter DNA-skade, sender den aktivitetssignalet vidare via minst to signalvegar (6, 7), som illustrert i figur 2. Enten stimulerer ATM ein kinase som heiter CHK2, som dernest direkte hemmar cdc25C-fosfatasen. Alternativt kan ATM stimulere tumorsuppressorproteinet BRCA1, som dernest aktiverer ein kinase som heiter CHK1. Denne hemmar så cdc25C-fosfatasen, og progresjonen gjennom G₂-fasen stansar opp.
Mange vil kjenne til at mutasjonar i BRCA1-genet er knytt til hereditær bryst- og ovarialkreft (8). Hos individ som har arva eit mutert genallel frå ein av foreldra, fungerer ikkje BRCA1-tumorsuppressorproteinet lenger dersom det andre allelet også blir øydelagt. BRCA1-proteinet har ei rekke viktige funksjonar innan respons på DNA-skade, mellom anna ved å styre DNA-reparasjon og apoptose. Vi tenkjer oss derfor at ei celle som mistar sitt funksjonelle BRCA1-protein (har mutasjon i begge BRCA1-genallela) lett vil kunne transformerast til ei tumorcelle.
Ny molekylær mekanisme ved strålebehandling
Vi har funne ein ny mekanisme for korleis genomvaktaren ATM kan stanse prosessen mot mitose etter DNA-skade. Den fullstendige studien vart publisert i 2003 (9).
Vi viste at ei mammakarsinomcelleline som manglar funksjonelt BRCA1-protein fordi begge genallela er muterte (HCC1937-cellelina) (10), i liten grad responderte med G₂-fasearrest etter strålebehandling. Men etter at funksjonelt BRCA1-gen var sett på plass att i HCC1937-cellene (11), stansa cellene opp i G₂-fasen som forventa (fig 3a).
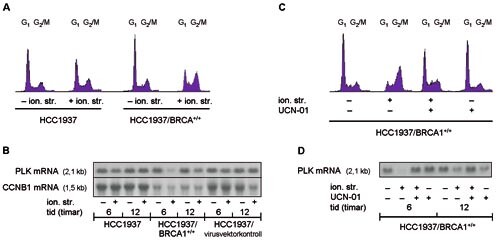
Vidare observerte vi at strålebehandling hemma aktiviteten av genet som kodar for ein G₂-fasespesifikk kinase, den såkalla pololike kinasen, forut for G₂-fasearresten. Dette skjedde parallelt med at genaktiviteten av G₂-fasens syklin, syklin B, vart hemma av strålebehandlinga, noko som er kjent frå tidlegare. Funksjonelt BRCA1-protein var ein føresetnad også for desse fenomena da strålingsindusert inhibisjon av gena for den pololike kinasen og syklin B ikkje skjedde i HCC1937-cellelina (fig 3b).
Molekylærbiologiske studiar dei aller seinaste åra har vist at den pololike kinasen har ein vesentleg funksjon i den cellulære responsen på DNA-skade ved G₂-fasekontrollposten (12). Denne kinasen aktiverer cdc25C-fosfatasen ved å fosforylere den (13), som illustrert i figur 2. Når så ioniserande stråling undertrykker aktiviteten av genet for den pololike kinasen, vil resultatet bli at cdc25C i mindre grad blir fosforylert og aktivert, og det oppstår G₂-fasearrest.
Farmakologisk strålesensitisering
Som nemnt vil BRCA1 aktivere CHK1-kinasen. Vi nytta ein spesifikk CHK1-inhibitor, UCN-01, som vi fekk frå det statlege amerikanske National Cancer Institute. Denne institusjonen har eit utviklingsprogram for nye farmaka til kreftbehandling, Developmental Therapeutics Program, innan Division of Cancer Treatment and Diagnosis (14). Ved å gje tumorceller (med funksjonelt BRCA1-protein) CHK1-inhibitoren UCN-01 før strålebehandling, kunne vi hindre strålingsindusert hemming av den pololike kinasen og påfølgjande G₂-fasearrest (fig 3c, d).
Farmakologisk målstyring av BRCA1/CHK1-signalvegen kan altså, iallfall eksperimentelt, nyttast til å manipulere tumorcellenes respons på strålebehandling med det føremålet å oppnå strålesensitisering (3, 7). Når BRCA1/CHK1-signalvegen blir hemma og tumorcellene ikkje lenger kan stanse opp i G₂-fasen etter å ha vorte eksponert for ioniserande stråling, vil cellene ta med seg alle DNA-skadane ureparerte inn i mitosen. Da oppstår fenomenet mitotisk celledød, som er den dominerande mekanismen for celledød ved stråleterapi.
CHK1-inhibitoren UCN-01 er ein av stadig fleire nye drogar som er utvikla for å attakkere spesifikt G₁- eller G₂-fasen av cellesyklus. Data frå fleire kombinasjonsstudiar med UCN-01 og standard kjemoterapi er venta i nær framtid. Derimot har ingen senter, så vidt eg kjenner til, enno sett i gang kombinasjonsstudiar med stråleterapi.
Molekylær målstyring av cellesyklus
Når det gjeld utvikling av nye drogar for molekylær målstyring av tumorcellenes proliferasjonsprosess, er det i praksis to grupper biologiske angrepspunkt den farmasøytiske industrien dei siste 2 – 3 åra har konsentrert utviklinga om (15) (tab 1). Den eine gruppa av drogar er spesifikke cdk-inhibitorar, altså direkte hemmarar av kinasane som driv cellesyklus framover. Både store, multinasjonale konsern og mindre farmasøytiske bedrifter, som gjerne har sprunge ut frå universitetsmiljø som har arbeidd med cellesyklus på grunnforskingsnivå, utviklar ein stadig større portefølje innan cdk-inhibitorar. Den andre gruppa farmaka er agensar som inhiberer CHK1- og/eller CHK2-signalvegane (slik den omtalte drogen UCN-01 gjer). Her er fleire større og mindre farmasøytiske bedrifter så vel som statlege institusjonar (som til dømes National Cancer Institute) tungt involverte.
Tabell 1
Døme på designdrogar som attakkerer cellesyklus, og som har nådd klinisk utprøving (15). Pivanex er registrert produktnamn (generisk namn er halde hemmeleg) for droge produsert av Titan Pharmaceuticals, Inc. (South San Francisco, CA)
| Droge |
Verknadsmekanisme |
| R-roscovitine |
Cdk2/cdc2-inhibitor |
| BMS-387032 |
Cdk2-inhibitor |
| Flavopiridol |
Pan-cdk-inhibitor |
| Histon deacetylaseinhibitorar: |
Aktiverer cellesyklus-inhibitoren p21 |
| MS-275 |
|
| CI-994 |
|
| SAHA-hydroksyamidsyre |
|
| Pivanex |
|
| UCN-01 |
CHK1-inhibitor |
Det er eit stort omfang av kliniske studiar med drogar retta mot cellesyklus som i løpet av dei aller seinaste åra er planlagt eller har starta opp. Tidlegfaseutprøving er naturleg nok oftast monoterapi, eventuelt enkle kombinasjonsregime, for å etablere drogens toksisitetsnivå og kva type terapirespons det er føremålstenleg å evaluere som primært endepunkt, og pasientane som blir inkluderte har som regel avansert kreftsjukdom. Men frå ein basalbiologisk synsstad er det grunn til å tru at indikasjonane for drogar retta mot cellesyklus vil etablerast innan kliniske sjukdomsstadium kor tumorvolumet behandlinga rettar seg mot er avgrensa, og da som adjuvantia til konvensjonell kreftterapi.
Strålesensitisering via åtak på M-fasen
Oslostudien ved klinisk stadium 3 av ikkje-småcella lungekreft, i regi av Norsk Lungekreftgruppe, nyttar strategien for kombinert terapeutisk åtak på to cellesyklusfasar.
Taxanar utgjer ei av dei viktigaste nye gruppene cytostatika som vart utvikla i 1990-åra. Desse stoffa verkar ved å øydeleggje mikrotubuli slik at mitosen ikkje kan fullførast. Dette er sannsynlegvis den molekylære mekanismen bak den strålesensitiserande effekten av taxanane.
Prinsippet er å administrere docetaxel, ikkje i cytotoksisk dose, men i ein lågare, strålesensitiserande dose, parallelt med strålebehandlinga (såkalla konkomitant behandling). Tumorcellene er såleis strålesensitiserte i M-fasen av cellesyklus idet fraksjonsdosen med ioniserande stråling blir applisert, noko som etter eksperimentelle modellar gjer den strålingsinduserte DNA-skaden letal ved at tumorcellene går i apoptose (16).
Håpet er sjølvsagt at denne behandlinga skal gje høgare spesifikt tumorcelledrap i både primærtumor og hilare/mediastinale lymfeknutar utan at den totale stråledosen samtidig gjev klinisk uakseptable biverknader frå eksponert normalvev. Taxanane har ei rekke dosebegrensande biverknader, som naturleg nok er mindre uttala ved lågare dosar som har eit strålesensitiserande føremål. Men docetaxel har likevel vist seg å potensiere effekten av ioniserande stråling (eller omvendt) på lungevev og myokard, med pneumonitt og kardiale leiingsforstyrringar som klinisk resultat. Om effekten av auka tumorkontroll på totaloverlevinga blir eten opp av slike alvorlege biverknader, er framleis uavklart.
Konklusjon
Cellesyklus som basalbiologisk konsept er både eit utfordrande og pedagogisk engasjerande døme på korleis direkte kunnskap frå grunnforsking kan danne grunnlag for nye terapeutiske intervensjonsstrategiar innan klinisk medisin. Kontrollpostane i G₁- og G₂-fasen av cellesyklus representerer angrepspunkt for biologisk retta terapi ved kreftsjukdom, og ei rekke designdrogar som er vist eksperimentelt å modulere cellesyklus er under oppstart eller gjennomgår allereie klinisk utprøving.
Eg ønskjer å gje varm takk til mine dyktige samarbeidspartnarar, Åse Bratland, Ragnhild V. Nome og Kirsti Solberg Landsverk, som har hjelpt meg med eksperimenta som er vist i denne artikkelen. Vidare takkar eg Jon B. Reitan og Jens P. Berg for konstruktive kommentarar til manuskriptet og Kreftforeningen som finansierer forskardelen av stillinga mi ved Det norske radiumhospital HF.
Oppgitte interessekonflikter: Ingen
- 1.
Johansen T, Bjørkøy G. Onkogener – «råkjørere» på signalveier som styrer celledeling. Tidsskr Nor Lægeforen 1998; 118: 1880 – 5.
- 2.
Lothe RA, Blomhoff HK. Tumorsuppressorer – gener og proteiner. Tidsskr Nor Lægeforen 1998; 118: 1887 – 92.
- 3.
Ma BBY, Bristow RG, Kim J et al. Combined-modality treatment of solid tumors using radiotherapy and molecular targeted agents. J Clin Oncol 2003; 21: 2760 – 76.
- 4.
Senderowicz AM. Small-molecule cyclin-dependent kinase modulators. Oncogene 2003; 22: 6609 – 20.
- 5.
Swanton C. Cell-cycle targeted therapies. Lancet Oncol 2004; 5: 27 – 36.
- 6.
Iliakis G, Wang Y, Guan J et al. DNA damage checkpoint control in cells exposed to ionizing radiation. Oncogene 2003; 22: 5834 – 47.
- 7.
Zhou BBS, Bartek J. Targeting the checkpoint kinases: chemosensitization versus chemoprotection. Nat Rev Cancer 2004; 4: 1 – 10.
- 8.
Rosen EM, Fan S, Pestell RG et al. BRCA1 gene in breast cancer. J Cell Physiol 2003; 196: 19 – 41.
- 9.
Ree AH, Bratland Å, Nome RV et al. Repression of mRNA for the PLK cell cycle gene after DNA damage requires BRCA1. Oncogene 2003; 22: 8952 – 5.
- 10.
Tomlinson GE, Chen TT, Stastny VA et al. Characterization of a breast cancer cell line derived from a germ-line BRCA1 mutation carrier. Cancer Res 1998; 58: 3237 – 42.
- 11.
Scully R, Ganesan S, Vlasakova K et al. Genetic analysis of BRCA1 function in a defined tumor cell line. Mol Cell 1999; 4: 1093 – 9.
- 12.
Dai W, Huang X, Ruan Q. Polo-like kinases in cell cycle checkpoint control. Front Biosci 2003; 8: 1128 – 33.
- 13.
Roshak AK, Capper EA, Imburgia C et al. The human polo-like kinase, PLK, regulates cdc2/cyclin B through phosphorylation and activation of the cdc25C phosphatase. Cell Signal 2000; 12: 405 – 11.
- 14.
National Cancer Institute, Division of Cancer Treatment and Diagnosis. http://cancer.gov/dctd (26.8.2004).
- 15.
AACR-NCI-EORTC International Conference on Molecular Targets and Cancer Therapeutics 17. – 21.11.2003. www.aacr.org/2003mtct.asp (26.8.2004).
- 16.
Milas L, Milas MM, Mason KA. Combination of taxanes with radiation: preclinical studies. Semin Radiat Oncol 1999; 9: 12 – 26.