Background.
Improvements in diagnostics and treatment in perinatal medicine have enabled us to save more premature and critically ill infants and infants born with severe congenital anomalies. However, some of these children often develop complications with a poor prognosis both for survival and quality of life. An active decision to withdraw treatment is common practice in such cases. Little is known about the impact of this problem in neonatal care in Norway.
Material and methods.
The records of 178 infants admitted as newborns and who died in our hospital during the period 1990 – 1999 were reviewed and analysed according to these groups: death in spite of full treatment, death because of active withdrawal of treatment, and death after palliative treatment. We also evaluated to what extent the parents were involved in the decision making process and how that process was documented in patient records.
Results.
Death after withdrawal of treatment was identified in 65 % of the cases and was mainly seen in critically ill immature and premature infants (74 %). The parents were usually involved in the decision, though documentation in patient records of the decision making process was generally poor. The ethical, legal and practical implications of this state of affairs probably need to be reviewed.
De siste tiårene har kompetansen innen diagnostikk og behandling av syke nyfødte stadig økt. Barn som tidligere ikke ville vært ansett som levedyktige (ekstremt for tidlige fødte, barn med alvorlige misdannelser og/eller asfyksi) gis nå et aktivt behandlingstilbud.
Imidlertid vil behandling av slike barn alltid representere en betydelig risiko for komplikasjoner, og prognosen med hensyn til overlevelse og livskvalitet kan være usikker. Når man derfor tar avgjørelsen om å behandle et alvorlig sykt nyfødt barn, utsetter man ofte en vanskelig avgjørelse til senere, ved at barnet likevel dør eller vil overleve med så store skader at det av hensyn til barnets (og foreldrenes) beste kan være galt å fortsette behandlingen. Rapporter fra utlandet viser at man i slike tilfeller ofte velger å avslutte behandlingen (1) – (3). På denne bakgrunn er det foretatt en analyse av dødsfall etter alvorlig sykdom hos nyfødte ved St. Olavs Hospital i Trondheim.
Materiale og metode
Pasientmateriale
Journalene til 178 alvorlig syke nyfødte som døde ved St. Olavs Hospital i perioden 1990 – 99 ble gjennomgått. Journalen til ytterligere tre barn lot seg ikke lokalisere.
Pasientene ble inndelt i tre grupper: barn med misdannelser, premature barn og fullbårne barn. De premature utgjorde det største antallet døde (113/178). De ekstremt premature (født før fullgåtte 28 uker) dominerte denne gruppen (70/113). Den nest største gruppen var barn med misdannelser (56/178). I hovedsak var dette barn født omkring termin. Gruppen fullbårne barn uten misdannelser utgjorde ni barn. Det var ingen vesentlige endringer i avdelingens pasientsammensetning gjennom studieperioden.
Metode
På bakgrunn av journalopplysningene ble dødsfallene vurdert i tre grupper: død på tross av opptrappende behandling, død ved at behandlingen ble avsluttet, død ved at behandlingen ble holdt tilbake, ev. med medikamentell (palliativ) støtte i terminalfasen. Død under opptrappende behandling ble definert som dødsfall til tross for resuscitering eller annen maksimal behandling. Død etter tilbakeholdt behandling ble definert når behandlingsnivået ikke ble økt selv om tilstanden forverret seg, f.eks. ved at det ble bestemt ikke å intubere et barn med respirasjonsproblemer, selv om barnet da ville kunne dø, eller ikke å gi antibiotika eller intravenøs væskebehandling der dette ville vært vanlig hos et friskere barn. Dersom disse barna fikk beroligende eller smertestillende medikamenter i terminalfasen, ble dette klassifisert som en medikamentelt understøttet død. Dødsfall som skjedde etter at man valgte å stoppe den behandlingen som ble gitt, f.eks. ved at man koblet barnet fra respiratoren, ble klassifisert som død ved avslutning av behandling,
Det ble også identifisert opplysninger som kunne fortelle i hvilken grad foreldrene var involvert i prosessen, samt hvordan beslutningsprosessen var dokumentert.
Statistisk analyse
Sammenhengen mellom ulike grupper av nyfødte ble analysert med deskriptive khikvadrattester og krysstabeller for trender gjennom studieperioden. Signifikanskriteriet ble satt til 0,05 for en tosidig test.
Resultater
Totalt antall dødsfall
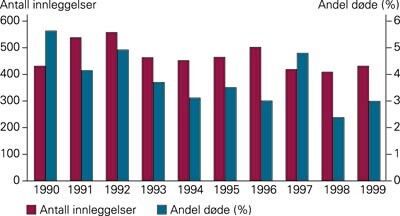
Figur 1 viser antall innleggelser og dødsfall per år i løpet av studieperioden. Totalt døde 3,8 % av de barna som ble innlagt. Antall dødsfall var lavere i siste del av den aktuelle perioden, også i forhold til antall innleggelser (p < 0,05).
Fordeling av dødsfall i forhold til behandlingsstrategier
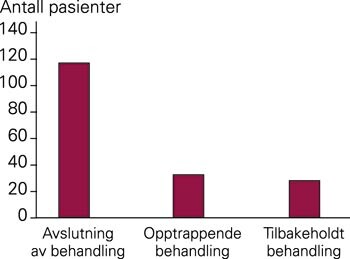
Som vist i figur 2 lå en (aktiv) avslutning av behandling til grunn for de fleste dødsfallene (65 %), fulgt av død til tross for maksimal behandling (19 %) og død som følge av at behandling ble tilbakeholdt (17 %), eventuelt med palliativ støtte (8 %, data ikke vist).
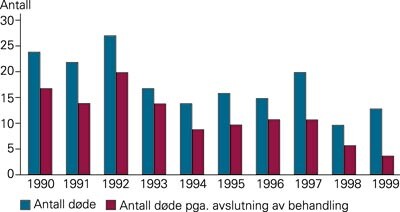
Utviklingen i antall avslutninger og dødsfall er gjengitt i figur 3. Flest avslutninger var det i 1992, færrest i 1999, og denne trenden var statistisk signifikant. For barn som døde på tross av opptrappende behandling, barn som fikk behandling holdt tilbake, og barn som fikk palliativ behandling, var det ingen endring gjennom studieperioden (data ikke vist).
Sammenheng mellom diagnose og behandlingsstrategi
Avslutning av behandling. Hos 25 av 56 barn (45 %) med misdannelser valgte man å avslutte behandlingen. 14 av disse var fullbårne. Antall avslutninger per år varierte lite for denne diagnosegruppen. Misdannelsene omfattet bl.a. diafragmahernie (sju barn), Potters syndrom (to barn), nyredysplasi (tre barn), Downs syndrom (to barn), trisomi 18 (ett barn), medfødt hjertefeil (fem barn, hvorav flere med tilleggsmisdannelser). To av barna med misdannelser hadde i tillegg hjerneblødning.
Hos sju av ni fullbårne (78 %), avsluttet man behandlingen, vesentlig på grunn av cerebrale komplikasjoner etter asfyksi eller medfødte infeksjoner. Antallet avslutninger varierte lite gjennom perioden.
83 av 113 premature (74 %) døde ved at man valgte å avslutte behandlingen. Det var en statistisk signifikant nedgang i dødeligheten gjennom studieperioden, men ingen nedgang i dødsfall som følge av at behandlingen ble avsluttet pga. multiple komplikasjoner, særlig hjerneblødning.
Opptrapping av behandling. Ni av 56 barn med misdannelser døde til tross for opptrappende behandling, tre av disse var fullbårne (artrogrypose, Downs syndrom, analatresi). Fem av barna hadde andre syndromer. Andelen dødsfall til tross for opptrappende behandling blant barn med misdannelser varierte lite gjennom studieperioden.
23 av 113 premature (20 %) døde under opptrappende behandling. Blant disse barna var det også mange med alvorlige komplikasjoner, men kun ett med hjerneblødning.
Tilbakeholdt behandling. Dette lå bak 14 av 56 dødsfall hos barn med misdannelser, bl.a. hypoplastisk venstre hjertesyndrom (to barn), Werdnig-Hoffmanns syndrom (to barn), trisomi 18 (to barn), trisomi 13 (ett barn). Hos to av ni fullbårne med alvorlig fødselsasfyksi ble prognosen vurdert som så dårlig at man avstod fra intubering.
Behandling ble heller ikke trappet opp hos tre premature barn med flere komplikasjoner (neonatalt åndenødssyndrom, pneumothorax, kronisk lungesykdom, nekrotiserende enterokolitt, sepsis, hjerneblødning).
Medikamentell støtte i terminalfasen. Åtte av 56 (14 %) barn med misdannelser (bl.a. Werdnig-Hoffmanns syndrom, osteogenesis imperfecta letal type, bilateral nyredysplasi, trisomi 18 og gastroschisis) fikk medikamentell palliasjon i terminalfasen. Fem av disse var fullbårne. Det var ingen endring over tid for denne gruppen.
To av ni fullbårne med fødselsasfyksi og hjerneblødning fikk også medikamentell palliasjon, det samme fikk fire premature barn, to med kronisk lungesykdom, ett med alvorlig asfyksi, og ett med kort tarm-syndrom og leversvikt etter tarmreseksjon pga. malrotasjon.
Foreldrenes rolle i prosessen
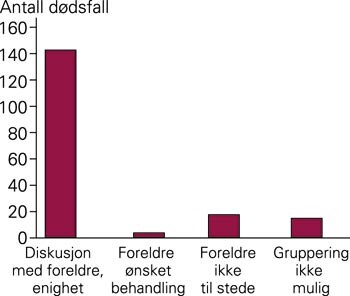
Foreldrene var stort sett i jevnlig kontakt med helsepersonellet slik at man kom frem til enighet om behandlingsstrategien (fig 4). Journalinformasjonen tyder ikke på at foreldrenes rolle og samspillet med helsepersonellet har endret seg gjennom studieperioden. I mange journaler var notatene så sparsomme at det var vanskelig å få et inntrykk av hva slags rolle foreldrene hadde hatt. Eksempelvis kunne det eneste notatet være «barnet ble ekstubert og døde i mors fang». Kun tre foreldrepar motsatte seg helsepersonellets råd om å avslutte behandling. I ett av disse tilfellene fikk barnet ligge i respirator med palliasjon (diazepam) til det døde. Et annet barn ble vurdert som for sykt for kirurgisk intervensjon. Foreldrene var ikke innstilt på å avslutte respiratorbehandlingen, og kravet ble imøtekommet. Etter tre dager ble problemstillingen tatt opp igjen, og barnet ble ekstubert og døde.
Kvaliteten på journaldokumentasjonen
Kvaliteten på journaldokumentasjonen ble vurdert ut fra hvor godt prosessen rundt barnets død og foreldrenes rolle, var referert (fig 5). I en god og informativ journal (51 %) var det tilstrekkelig med informasjon om forholdene rundt barnets død. I tillegg var det godt beskrevet hvilken rolle foreldrene hadde hatt. Journaler med middels dokumentasjon (37 %) var mangelfulle på ett av disse to punktene, mens de mest ufullstendige journalene (13 %) gav meget liten innsikt i hvordan prosessen hadde vært. I mange tilfeller ble forholdet til foreldrene kun nevnt i sykepleierjournalen. Dette var ofte rent deskriptivt, og korte setninger som «mor og far var her» dominerte.
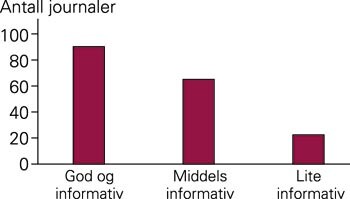
Det var også svært varierende hva man kunne lese om forholdene rundt barnets død. Enkelte journaler var svært utfyllende om diagnostiske vurderinger, mens andre journaler bare kunne inneholde følgende: «Det ble bare vanskeligere og vanskeligere å ventilere barnet. Det døde … april.» Det syntes imidlertid å ha vært en positiv utvikling i perioden ved at antall journaler av middels kvalitet og riktig mangelfulle journaler gikk ned. Statens helsetilsyns retningslinjer vedrørende krav til dokumentasjon ved forhåndsvurdering ved unnlatelse av å gi hjerte-lunge-redning (4) synes imidlertid bare å være oppfylt i et fåtall av journalene.
Diskusjon
Undersøkelsen viser at avslutning av behandling er den vanligste årsaken til at alvorlig syke nyfødte dør også her i landet. Avslutning av behandlingen var den hyppigste dødsårsak både for barn med misdannelser, for fullbårne og for premature. Dette samsvarer med tilsvarende undersøkelser fra Nederland (5, 6), Japan (7) og New Zealand (8). I den siste studien forekom avslutning av behandling hyppigst hos barn med medfødte misdannelser av sentralnervesystemet, perinatal asfyksi og prematuritetskomplikasjoner. Dette samstemmer godt med det vi har funnet ved St. Olavs Hospital. Variasjonen i medisinske diagnoser blant de barna som døde ved at behandlingen ble avsluttet, tyder på at behandlingsstrategien var basert på en individuell vurdering av den enkelte pasients situasjon og prognose, og ikke på grunnlag av prinsipielle vedtak om hvilke pasienter som skal vurderes som levedyktige.
En betydelig hjerneblødning hos et prematurt barn og en hjerneskade etter en alvorlig fødselsasfyksi er prognostisk dårlige tegn. Hos majoriteten av barna med hjerneskader ble det i denne studien benyttet en mindre aggressiv behandlingsstrategi. Dette er i samsvar med en studie fra Frankrike der behandling ble avsluttet hos 19 av 21 barn med hjerneblødning (9). Også i Nederland er det en tendens til at man for disse barna velger en mindre aggressiv behandling. Her har man forsøkt å definere grupper av pasienter der avslutning bør vurderes, f.eks. barn med nevrologiske sekveler, fødselsasfyksi og multiple misdannelser. Slike kriterier har ennå ikke fått internasjonal aksept (10, 11).
Døden ble understøttet med medikamenter hos 8 % av barna. Ikke i noen av disse tilfellene fikk barna medikamenter med den hensikt å fremskynde døden. I en delstudie av EURONIC-prosjektet rapporterte derimot 47 % av de nederlandske og 73 % av de franske legene at de hadde administrert medikamenter for å fremskynde døden når barnet hadde en svært dårlig prognose (2). Holdningen til potensielt livsforkortende medikamenter hos barn med alvorlig prognose er i stor grad positiv i Nederland (12). Studien fra St. Olavs Hospital tyder ikke på at dette er situasjonen i Norge.
Vi fant nedgang i antall avslutninger i forhold til antall døde i løpet av 1990-årene. En undersøkelse fra Nederland (5) viste imidlertid at det hadde vært en økning i antall avslutninger fra 59 % til 81 % fra 1990 til 1993. En forklaring på denne forskjellen kan være at avdelingen ved St. Olavs Hospital i begynnelsen av 1990-årene var påvirket av nederlandske behandlingstradisjoner (2, 12), mens norsk tradisjon i større grad er at aktiv behandling bør gjennomføres, også der det virker håpløst.
I denne studien var inntrykket at foreldrene oftest var fortløpende informert om barnets tilstand og deltok i beslutningsprosessen, slik det også synes å være i de fleste andre land (13, 14). Undersøkelser har vist at det er viktig å ha en imøtekommende holdning til foreldrenes syn (3). Det å avslutte behandling bør bare bli konklusjonen etter at det er oppnådd enighet om dette med foreldrene. Antakelig bør komiteene for klinisk etikk kunne medvirke i vanskelige saker. Det må likevel alltid være klart at ansvaret for avgjørelsen fullt og helt ligger hos helsepersonellet.
Aktiv avslutning av behandling av alvorlig syke nyfødte er en behandlingsstrategi som ligger nær opp til eutanasi (15). Med bakgrunn i omfanget, samt de nye helselovene, bør de etiske vurderingene som ligger til grunn for avgjørelsen samt de juridiske og praktiske konsekvensene gjennomgås.
Oppgitte interessekonflikter: Ingen
- 1.
Wyatt JS. Neonatal care: withholding or withdrawal of treatment in the newborn infant. Baillieres Best Pract Res Clin Obstet Gynaecol 1999; 113: 503 – 11.
- 2.
Rebagliato M, Cuttini M, Broggin L et al. Neonatal end-of-life decision making: physicians’ attitudes and relationship with self-reported practices in 10 European countries. JAMA 2000; 284: 2451 – 9.
- 3.
Cuttini M, Rebagliato M, Bortoli P et al. Parental visiting, communication, and participation in ethical decisions: a comparison of neonatal unit policies in Europe. Arch Dis Child Fetal Neonatal Ed 1999; 81: F84 – 9.
- 4.
Forhåndsvurdering ved unnlatelse av å gi hjerte/lunge-redning og journalføring av disse. IK-1/2002. Oslo: Statens helsetilsyn, 2002.
- 5.
de Leeuw R, de Beaufort AJ, de Kleine MJ et al. Foregoing intensive care treatment in newborn infants with extremely poor prognosis. A study in four neonatal intensive care units in The Netherlands. J Pediatr 1996; 129: 661 – 6.
- 6.
van der Heide A, van der Maas PJ, van der Wal G et al. Medical end-of-life decisions made for neonates and infants in the Netherlands. Lancet 1997; 355: 2112 – 8.
- 7.
Nishida H, Sakamoto S. Ethical problems in neonatal intensive care units – decision making on the neonate with poor prognosis. Early Hum Dev 1992; 29: 403 – 6.
- 8.
Kelly NP, Rowley SR, Harding JE. Death in neonatal intensive care. J Paediatr Child Health 1994; 30: 419 – 22.
- 9.
Magny J-F, Valleur-Masson D, Coataniec et al. Preterm babies less than 28 weeks gestational age: neurodevelopmental outcome at 4 to 8 years of age. Biol Neonate 2000; 78: 156.
- 10.
Snyder RD. End of life decisions at the beginning of life. Med Law 1996; 15: 283 – 9.
- 11.
Snyder RD. Quality of life decisions at the beginning of life: ethical considerations. Med Law 1998; 17: 563 – 9.
- 12.
Kollée LA, van der Heide A, de Leeuw R et al. End-of-life decisions in neonates. Semin Perinatol 1999; 23: 234 – 41.
- 13.
Cuttini M, Kaminski M, Saracci R et al. The EURONIC Project: a European concerted action on information to parents and ethical decision making in neonatal intensive care. Paediatr Perinat Epidemiol 1997; 11: 461 – 74.
- 14.
Cuttini M. Neonatal intensive care and parental participation in decision making. Arch Dis Child Fetal Neonatal Ed 2001; 84: F87.
- 15.
Cuttini M, Casotto V, Kaminski M et al. Should eutanasia be legal? An international survey of neonatal intensive care units staff. Arch Dis Child Fetal Neonatal Ed 2004; 89: F19 – F24.