Background.
The majority of cardiovascular events and deaths attributable to both raised blood pressure and dyslipidaemia occur in subjects with relatively «normal» blood pressure and lipid levels respectively. The study was designed to evaluate the potential benefits of cholesterol lowering in the primary prevention of coronary heart disease in hypertensive subjects with average and below average levels of serum cholesterol.
Material and methods.
Out of 19 342 hypertensive subjects (aged 40 – 79) who were initially randomized to one of two antihypertensive treatment strategies in the Anglo-Scandinavian Cardiac Outcomes Trial (ASCOT), 10 305 subjects with total cholesterol levels <= 6.5 mmol/L were additionally randomized to either 10 mg atorvastatin or placebo. The primary endpoint was non-fatal myocardial infarction or fatal coronary heart disease.
Results.
The lipid arm of the study was prematurely stopped after a median follow-up period of 3.3 years. One hundred events occurred in those randomized to atorvastatin compared to 154 events in those receiving placebo, a 36 % relative risk reduction (p = 0.0005) in the primary endpoint. Among secondary and tertiary endpoints, stroke was reduced with 27 % (p = 0.02). There was a non-significant 13 % reduction in total mortality. Non-cardiovascular mortality was similar in the two treatment limbs of the trial. After three years of follow-up, atorvastatin lowered total serum cholesterol by 1.1 mmol/L compared with placebo.
Interpretation.
Treatment with 10 mg atorvastatin o.d. in hypertensive patients at moderate risk gives a significant risk reduction of coronary heart disease, independent of baseline level of total cholesterol.
Selv ved lett/moderat forhøyet blodtrykk og serum-kolesterolverdier hittil betraktet som normale, disponerer hypertensjon og dyslipidemi for kardiovaskulære hendelser (1) – (3). Hos høyrisikopasienter ses effekt av statiner ved kolesterolverdier ned til 3,5 mmol/l (3).
ASCOT (The Anglo-Scandinavian Cardiac Outcomes Trial) er en uavhengig multisenterstudie som pågår nå. To antihypertensive regimer sammenliknes når det gjelder forebygging av koronare hendelser hos pasienter uten kjent koronarsykdom (4). Her omtales den lipidsenkende armen i ASCOT. Hensikten var å undersøke effekten av kolesterolsenkende behandling på forekomsten av koronar hjertesykdom hos hypertensive pasienter med moderate/lave serum-kolesterolverdier.
Materiale og metode
For å bli inkludert skulle pasientene ha hypertensjon uten kjent koronarsykdom. Blodtrykkskriterier var > 160/100 mm Hg ved tidligere ubehandlet blodtrykk eller > 140/90 mm Hg ved behandlet blodtrykk. Pasientene skulle være i alderen 40 – 79 år og ha minst tre risikofaktorer for koronar hjertesykdom.
Pasientene ble randomisert til kalsiumantagonist (amlodipin) og ev. ACE-hemmer eller betablokker (atenolol) og ev. diuretikum. Behandlingsmålet for blodtrykk er < 140/90 mm Hg, < 130/80 mm Hg ved diabetes. Pasienter med totalkolesterolnivå <= 6,5 mmol/l og triglyseridnivå <= 4,5 mmol/l som ikke brukte lipidsenkende medisin ved inklusjon i ASCOT, ble i tillegg inkludert i en dobbeltblind, randomisert studie for sammenlikning av kardiovaskulære effekter av 10 mg atorvastatin mot placebo: Lipid Lowering Arm (ASCOT–LLA). Pasienter i ASCOT-studien med totalkolesterolnivå over 6,5 mmol/l burde få statinmedikasjon uansett.
Studien startet i 1998 og blir utført hovedsakelig i allmennpraksis i de nordiske land og ved sykehus i Storbritannia og Irland. Av 19 342 pasienter (2 226 i Norge) ble 10 305 inkludert i lipidarmen, herav 19 % kvinner. Det var ingen forskjeller i demografiske data mellom statin- og kontrollgruppen ved inklusjon. Gjennomsnittlig verdi for totalkolesterol var 5,5 mmol/l, LDL-kolesterolnivået var 3,4 mmol/l. Gjennomsnittlig antall risikofaktorer i tillegg til hypertoni var 3,7, og de hyppigst registrerte var mannlig kjønn, alder > 55 år og mikroalbuminuri (fig 1).
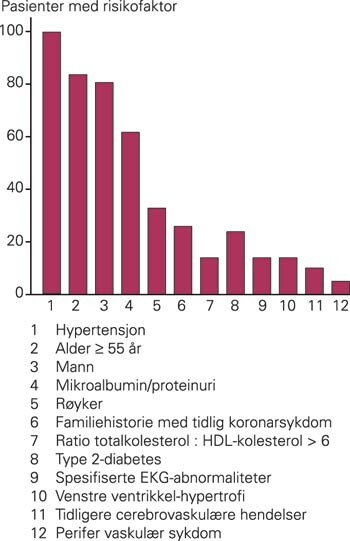
Det primære kombinerte endepunktet er ikke-fatalt hjerteinfarkt og fatal koronarsykdom. Hjerneslag, død og en rekke andre sekundære og tertiære endepunkter er forhåndsdefinert. Hovedstudien skal gå til 1 150 primære endepunkter er oppnådd eller til pasientene har minimum fem års gjennomsnittlig oppfølgingstid.
Resultater
I september 2002, etter en mediantid på 3,3 år, ble lipidarmen av studien stoppet. 100 hendelser var da registrert hos dem som fikk 10 mg atorvastatin (1,9 %), mot 154 i placebogruppen (3,0 %) – en relativ risikoreduksjon på 36 % med henblikk på det primære endepunktet (p = 0,0005) og NNT over fem år på 58. Resultatet var uavhengig av utgangsnivået av kolesterol. Forskjellen i gruppene kunne observeres i første år av studien (fig 2), og effekten på det primære endepunktet var i prinsippet lik i alle forhåndsdefinerte subgrupper. Det var ikke signifikant reduksjon i det primære endepunktet ved diabetes og hos kvinner.
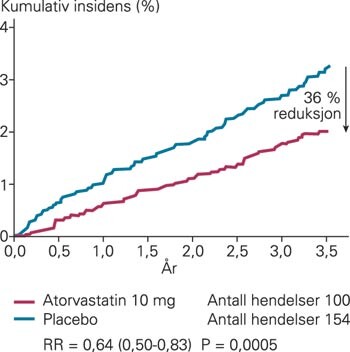
Tilsvarende forskjeller i favør av 10 mg atorvastatin ble registrert for hjerneslag (27 %) og totalt antall koronarhendelser (29 %). Totalt antall kardiovaskulære hendelser ble redusert med 21 % hos dem både med og uten diabetes og hos begge kjønn. Det var 185 dødsfall i statingruppen, mot 212 i placebogruppen, en ikke-signifikant forskjell på 13 % (p = 0,165). Ikke-kardiovaskulær død, død av kreftsykdom og påvirkning på leverenzymer var lik i gruppene.
Blodtrykket ble likt redusert i de to gruppene og var 138/80 mm Hg ved sluttbesøket. Etter ett år reduserte 10 mg atorvastatin totalkolesterolnivået med 1,3 mmol/l og LDL-kolesterolnivået med 1,2 mmol/l, sammenliknet med placebo.
Diskusjon
De fleste blodtrykkspasienter har flere risikofaktorer, og i den undersøkte aldersgruppen (gjennomsnittlig 63 år) er ASCOT representativ for pasienter fra den kliniske hverdag. Vi så 36 % relativ risikoreduksjon av hjerteinfarkt og koronardød etter bare vel tre års behandling med en relativt lav dose av atorvastatin hos velbehandlede blodtrykkspasienter. Hadde denne delen av ASCOT-studien pågått i de planlagte fem år, ville risikoreduksjonen muligens blitt enda noe høyere.
ASCOT–LLA føyer seg inn blant primærpreventive statinstudier (5) – (8), illustrert i figur 3. Effekten av atorvastatin er uavhengig av kolesterolnivået før behandling, og det synes ikke å være noen nedre grense for kolesterolnivå når det gjelder effekt av atorvastatin. Studien støtter resultatene fra Heart Protection Study (HPS), og viser at statinmedikasjon er indisert hos høyrisikopasienter for aterosklerotisk sykdom opp til 80 års alder uansett kolesterolnivå, i hvert fall når totalkolesterolnivået er over 3,5 mmol/l (3). Den lipidsenkende behandlingen hos høyrisikopasienter bør titreres til 30 % reduksjon av totalkolesterolnivået og 40 % reduksjon av LDL-kolesterolnivået, og det er ønskelig å få totalkolesterolnivået ned til < 4 mmol/l og/eller LDL-kolesterolnivået ned til < 2 mmol/l (2).
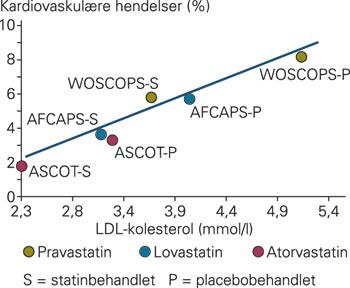
Reduksjonen i ASCOT på 27 % når det gjelder hjerneslag er på linje med de beste sekundærpreventive studier (1, 5, 6). Manglende effekt på det primære endepunkt ved diabetes er likevel overraskende, siden bl.a. 4S-studien (9) og HPS-studien (3) viste ekstra stor gevinst av statinbehandling ved diabetes. Forklaringen kan delvis være at flere diabetikere enn ikke-diabetikere på placebo fikk statin under studien («drop-in»), og at studien ble avbrutt tidlig. Effekt på totalt antall kardiovaskulære hendelser hos diabetikere bekrefter at denne pasientgruppen skal ha statinbehandling (1) – (3, 9, 10).
Den ikke-signifikante reduksjonen av totalt antall kardiovaskulære hendelser hos kvinner kan skyldes manglende statistisk styrke, siden det var totalt kun 36 primære endepunkter blant kvinnene. Reduksjonen på 13 % av totalmortaliteten er sammenliknbar med den observerte reduksjonen i mortalitet på 12 % fra blodtrykksstudier (2).
Gjeldende europeiske (2) og amerikanske (1) retningslinjer definerer personer med høyt blodtrykk som høyrisikopasienter for koronarsykdom, hjerneslag og andre manifestasjoner av aterosklerotisk sykdom. ASCOT–LLA bekrefter at statinbehandling av blodtrykkspasienter med moderat total risiko gir signifikant reduksjon av risikoen for koronarsykdom og koronardød, additiv til god blodtrykkskontroll. Risikoreduksjonen skjer ved moderate til lave kolesterolverdier, uavhengig av kolesterolnivå før behandling.
Norsk studieledelse E.V. Bjørbæk, C. von Brandis, K.J. Dahl, J.-E. Davidsen, K. Forfang, E. Gerdts, R. Gundersen, T. Hole, H. Istad, T. Johnsen, J. Julsrud, S.E. Kjeldsen, P.D. Norheim, V. Opshaug, I. Os, T.R. Pedersen, H. Schartum-Hansen, T.P. Stavseng, H.P. Stokke, A. Svilaas, J.O. Syvertsen, D.T. Torvik, A. Westheim. Liste over norske leger som er med i forsøksprosjektet er angitt i originalartikkelen ().
Oppgitte interessekonflikter:
Alle forfatterne har mottatt honorarer og/eller forskningsstøtte fra ett eller flere av følgende firmaer: AstraZeneca, Bayer, Bristol-Myers Squibb, MSD, Novartis, Pfizer, Pharmacia, Roche, Schering-Plough.
Oppgitte interessekonflikter: Se til slutt i artikkelen
Basert på en artikkel publisert i Lancet (11)
- 1.
Third report of the National Cholesterol Education Program (NCEP) Expert Panel on detection, evaluation, and treatment of high blood cholesterol in adults. Circulation 2002; 106: 3143 – 421.
- 2.
2003 European Society of Hypertension – European Society of Cardiology guidelines for the management of arterial hypertension. J Hypertens 2003; 21: 1011 – 53.
- 3.
MRC/BHF Heart Protection Study of cholesterol lowering with simvastatin in 20,536 high-risk individuals: a randomised placebo-controlled trial. Lancet 2002; 360: 7 – 22.
- 4.
Sever PS, Dahlöf B, Poulter NR, Wedel H, Beevers G, Caulfield M et al. Rationale, design, methods and baseline demography of participants of the Anglo-Scandinavian Cardiac Outcomes Trial. J Hypertens 2001; 6: 1139 – 47.
- 5.
West of Scotland Coronary Study: identification of high-risk groups and comparison with other cardiovascular intervention trials. Lancet 1996; 348: 1339 – 42.
- 6.
Downs JR, Clearfield M, Weis S, Whitney E, Shapiro DR, Beere PA et al. Primary prevention of acute coronary events with lovastatin in men and women with average cholesterol levels: results of AFCAPS/TexCAPS. Air Force/Texas Coronary Atherosclerosis Prevention Study. JAMA 1998; 279: 1615 – 22.
- 7.
Kastelein JJP. The future best practice. Atherosclerosis 1999; 143 (suppl 1): 17 – 21.
- 8.
Tonstad S, Holme I. Videre belysning av statinbehandling: Heart Protection Study Tidsskr Nor Lægeforen 2002; 122: 2777 – 80.
- 9.
Pyörälä K, Pedersen TR, Kjekshus J, Færgeman O, Olsson AG, Thorgeirsson G. Cholesterol lowering with simvastatin improves prognosis of diabetic patients with coronary heart disease: a subgroup analysis of the Scandinavian Simvastatin Survival Study (4S). Diabetes Care 1997; 20: 614 – 20.
- 10.
Claudi T, Birkeland K, Jensen T. Statiner og diabetes – indikasjoner og refusjonsregler Tidsskr Nor Lægeforen 2003; 123: 1564 – 5.
- 11.
Sever PS, Dahlöf B, Poulter NR, Wedel H, Beevers G, Caulfield M et al. The prevention of coronary events and stroke with atorvastatin in hypertensive subjects with average or below average cholesterol levels. Lancet 2003; 361: 1149 – 58.