Background.
B-type natriuretic peptide (BNP) is increased in left ventricular dysfunction and congestive heart failure e. The aim of the study was to determine the diagnostic accuracy of BNP and the degree to which BNP adds to clinical judgement in the diagnosis of heart failure.
Material and methods
. The BNP Multinational Study was a seven-centre prospective study of 1586 patients presenting to emergency departments with acute dyspnoea who had BNP levels measured with a rapid, point-of-care device on arrival. 1538 (97 %) had pre-test probability of congestive heart failure determined from 0 – 100 % by the attending physician in the emergency department who was blinded to the BNP levels. The final diagnosis was adjudicated by two independent cardiologists, also blinded to BNP results, who reviewed all clinical data and standardised congestive heart failure scores.
Results.
The final diagnosis was congestive heart failure in 722 (47 %) patients. Pre-test probability of this condition >= 80 % as determined by the attending physician had a sensitivity of 49 % and specificity of 96 % for correct diagnosis. BNP >= 100 pg/ml had a sensitivity of 90 % and a specificity of 73 % for correct diagnosis. In determining the correct diagnosis (congestive heart failure or not), adding BNP to clinical judgement would have enhanced diagnostic accuracy from 74 % to 81 %.
Interpretation.
Measurement of BNP adds to the clinical information in the diagnosis of congestive heart failure in patients presenting with acute dyspnoea.
Adekvat medikamentell behandling av pasienter med hjertesvikt reduserer symptomer og bedrer leveutsikter (1) – (4). Feildiagnostisering av hjertesvikt og unødig behandling av pasienter uten hjertesvikt kan på den annen side være uheldig på grunn av potensielt alvorlige bivirkninger. Den kliniske diagnosen hjertesvikt er ofte vanskelig å stille (5). Symptomene er uspesifikke, og kliniske funn er ofte ikke tilstrekkelig sensitive (5, 6). Akutt dyspné, som er et hovedsymptom hos pasienter med dekompensert hjertesvikt, kan også sees ved en rekke andre tilstander. Pasienter som innlegges med akutt dyspné representerer derfor en stor diagnostisk utfordring. Ekkokardiografi eller magnetiskresonanstomografi av hjertet regnes som gullstandard for påvisning av ventrikkeldysfunksjon (7). Undersøkelsene krever imidlertid tilgang til kostbart utstyr og kompetent personell og er ikke alltid tilgjengelige på døgnbasis i norske sykehus.
B-type natriuretisk peptid (BNP) er et nevrohormon som skilles ut fra myokard ved volum- og trykkbelastning av hjerteventriklene (8, 9). BNP-konsentrasjoner i plasma er noe økt ved ventrikkelhypertrofi og betydelig økt ved asymptomatisk og symptomatisk ventrikkeldysfunksjon (9) – (11). Plasmanivået av BNP viser klar samvariasjon med kardial funksjon (9) – (13), pasientens funksjonsklasse og prognose (14) – (16). Av denne grunn er det knyttet stor interesse til BNP som markør for både asymptomatisk og symptomatisk ventrikkeldysfunksjon. Hensikten med The Breathing Not Properly (forkortelse BNP) Multinational Study var å kartlegge den diagnostiske treffsikkerhet av BNP som hjertesviktmarkør i en stor populasjon med pasienter innlagt i sykehus med akutt dyspné. Videre ønsket vi å undersøke om måling av BNP-konsentrasjonen øker den diagnostiske treffsikkerheten til legen i akuttmottaket og således er et nyttig supplement til konvensjonelle diagnostiske metoder.
Metode
Pasienter
Pasienter innlagt med akutt dyspné som hovedsymptom ble inkludert i undersøkelsen. Pasienter under 18 år og pasienter med åpenbar annen årsak til dyspné enn hjertesvikt, slik som thoraxtraume, akutt hjerteinfarkt eller nyresvikt, ble ekskludert. Dersom dyspné ikke var hovedsymptom, ble pasienter med ustabil angina pectoris også ekskludert. Alle anamnestiske data, kliniske funn, blodprøvesvar, beskrivelse av røntgen thorax og svar fra eventuelle andre diagnostiske undersøkelser ble samlet inn. Alle pasientene ble undersøkt av vakthavende lege i akuttmottaket på vanlig måte. Legen var blindet for pasientens BNP-verdi og ble etter konsultasjonen bedt om å bedømme sannsynligheten for at pasientens dyspné skyldtes hjertesvikt på en skala fra 0 til 100 % (pretestsannsynlighet).
Undersøkelsen var på forhånd godkjent av de regionale etiske komiteer ved alle deltakende studiesentre og fulgte den reviderte Helsinkideklarasjonen. Skriftlig samtykke ble innhentet fra alle pasienter som oppfylte inklusjonskriteriene. Totalt ble 1 586 pasienter, fordelt på sju sentre (fem amerikanske og to europeiske, hvorav ett var Ullevål universitetssykehus), inkludert fortløpende fra april 1999 til desember 2000. 48 av disse pasientene manglet diagnostisk vurdering fra vakthavende lege i akuttmottaket og ble derfor ekskludert fra deler av dataanalysen.
Definisjon av hjertesvikt
Om lag en måned etter inklusjon i studien gjennomgikk to kardiologer ved hvert studiesenter uavhengig av hverandre all tilgjengelig informasjon for fastsettelse av korrekt diagnose for den enkelte pasient. Dette inkluderte beskrivelse av røntgen thorax, anamnese, blodprøvesvar og resultater av annen diagnostisk testing, slik som ekkokardiografi og nukleærmedisinske undersøkelser. Begge kardiologene var blindet for BNP-verdiene og vakthavende leges initiale vurdering av pretestsannsynlighet for hjertesvikt. Pasientene ble klassifisert i følgende tre diagnosegrupper: hjertesvikt som årsak til dyspné, ikke-kardial årsak til aktuell dyspné (f.eks. bronkitt), men kjent kronisk hjertesvikt, eller dyspné uten bakgrunn i hjertesvikt. De to sistnevnte gruppene ble slått sammen for senere statistiske analyser (hjertesvikt versus ikke-hjertesvikt). I tilfeller der endelig diagnose var hjertesvikt, ble kardiologene i samråd bedt om å vurdere NYHA-klasse.
Måling av BNP-konsentrasjonen
Kort tid etter at pasienten hadde samtykket i å delta i studien, ble det tatt en blodprøve (5 ml) på EDTA-glass. BNP-konsentrasjonen ble målt ved hjelp av Triage BNP Test (Biosite Diagnostics, CA, USA), en hurtigtest som gir BNP-verdien i løpet av ca. 15 min. Testkarakteristika har vært beskrevet i detalj tidligere (13). Målbart område for BNP med denne testen er 5,0 – 1 300,0 pg/ml.
Statistisk analyse
Pasientenes demografiske og kliniske karakteristika er uttrykt i antall og prosent eller gjennomsnitt ( SD). Sammenlikning av variabler mellom diagnostiske grupper ble utført med t-test for uavhengige grupper og variansanalyse. Grunnet skjevfordeling av BNP-verdiene ble disse logaritmisk transformert. Sensitivitet, spesifisitet, positiv og negativ prediktiv verdi og diagnostisk treffsikkerhet (accuracy, dvs. summen av konkordante celler dividert med summen av alle celler i en 2 x 2-tabell) for BNP og kliniske funn ble beregnet.
ROC (Receiver Operating Characteristics)-kurver ble laget for å vise sensitivitet og spesifisitet for alle observerte konsentrasjoner av BNP, og arealet under kurven ble beregnet for å få et uttrykk for total diagnostisk treffsikkerhet. Arealet under ROC-kurven kan variere mellom 0,5 og 1,0. En verdi på 0,5 betyr at testen er verdiløs, mens en verdi på 1,0 betyr en perfekt diskriminerende test. Parvis sammenlikning av arealer under ROC-kurven ble utført ved hjelp av Delongs metode.
ROC-analyse ble også brukt for å finne den grenseverdi av BNP som gav optimal diagnostisk informasjon. Den optimale grenseverdien for pretestsannsynlighet for hjertesvikt ble satt til 80 %. Samsvar mellom klinisk diagnosebedømmelse og BNP-nivå ble kvantitert ved hjelp av Cohens kappastatistikk. Den positive sannsynlighetsratioen (dvs. sensitivitet/1-spesifisitet) ble regnet ut fra stigningen på ROC-kurven for den optimale grenseverdi (100 pg/ml). Logistisk regresjon ble brukt for å kombinere klinisk vurdering av pretestsannsynlighet (for at dyspné skyldes hjertesvikt) med BNP-konsentrasjon i prediksjon av den endelige diagnosen. Disse verdiene og log BNP ble brukt som prediksjonsvariabler for den endelige diagnosen dyspné forårsaket av hjertesvikt. Både pretestsannsynlighet for hjertesvikt og BNP-konsentrasjon bidrog signifikant til den endelige diagnosen. Et diagnosenomogram for hjertesvikt ble laget på bakgrunn av betakoeffisientene fra den logistiske regresjonsanalysen.
Resultater
Pasientenes (n = 1 586) demografiske karakteristika var som følger: Alder: 64,0 16,7 år (18 – 105 år), kjønn: 883 menn (56 %) og 703 kvinner (44 %), og det var 773 hvite (49 %), 715 afroamerikanere (45 %) og 98 av andre raser (6 %). Andre pasientkarakteristika er gjengitt i tabell 1.
Tabell 1
Pasientkarakteristika. Verdier er antall (%) eller gjennomsnitt ( SD)
| Karakteristika |
Verdi |
| Antall |
1 586 |
| Demografiske |
|
| Alder (år) |
64 17 |
| Menn (%) |
56 |
| Kvinner (%) |
44 |
| Tidligere sykdommer |
|
| Diabetes mellitus (%) |
25 |
| Kronisk obstruktiv lungesykdom eller astma (%) |
41 |
| Hjerteinfarkt (%) |
27 |
| Hjertesvikt (%) |
33 |
| Symptomer |
|
| Dyspné |
|
| I slak oppoverbakke (%) |
92 |
| På flatmark (%) |
78 |
| I eget tempo (%) |
76 |
| Ortopné (%) |
53 |
| Paroksysmal nattlig dyspné (%) |
46 |
| Nattlig hoste (%) |
44 |
| Funn |
|
| Halsvenestuvning (%) |
22 |
| Krepitasjoner |
|
| Apikalt (%) |
43 |
| Basalt (%) |
12 |
| Pipelyder ( %) |
28 |
| Tredje hjertetone eller galopprytme (%) |
7 |
| Bilyd (%) |
19 |
| Ødemer i underekstre- mitetene (%) |
42 |
Endelig diagnosefordeling
Den endelige diagnosefordelingen var: 722 pasienter (47 %) med hjertesvikt som årsak til dyspné, 68 pasienter (4 %) med ikke-kardialt betinget dyspné, men underliggende venstre ventrikkel-dysfunksjon og 748 pasienter (49 %) med dyspné uten bakgrunn i hjertesvikt. Det var signifikante forskjeller (p < 0,001 for hver parvise sammenlikning) i gjennomsnittlig BNP-verdi mellom de tre diagnosegruppene (dyspné på bakgrunn av hjertesvikt: 675 450 pg/ml, ikke-kardialt betinget dyspné, men underliggende venstre ventrikkel-dysfunksjon: 346 ± 390 pg/ml og dyspné uten bakgrunn i hjertesvikt: 110 ± 225 pg/ml). Som vist i tabell 2 var BNP-konsentrasjon >= 100 pg/ml en sterk og uavhengig prediksjonsvariabel for diagnosen hjertesvikt.
Tabell 2
Multivariat logistisk regresjonsanalyse av faktorer brukt for å differensiere mellom pasienter med og uten hjertesvikt
| Faktorer |
P-verdi |
Oddsforhold (95 % KI)¹ |
| Alder |
0,04 |
1,02 (1,00 – 1,03) |
| Tidligere hjertesvikt |
< 0,001 |
11,08 (6,55 – 18,77) |
| Tidligere hjerteinfarkt |
< 0,001 |
2,72 (1,63 – 4,54) |
| Krepitasjoner |
< 0,001 |
2,24 (1,41 – 3,58) |
| Røntgenologisk redistribusjon |
< 0,001 |
10,69 (5,32 – 21,47) |
| Ødemer i underekstremiteter |
< 0,001 |
2,88 (1,81 – 4,57) |
| Halsvenestuvning |
0,04 |
1,87 (1,04 – 3,36) |
| BNP >= 100 pg/ml |
< 0,001 |
29,60 (17,75 – 49,37) |
| [i] | ||
[i] 1 Oddsforholdet reflekterer oddsen for at pasienter med positiv faktor har hjertesvikt sammenliknet med dem med negativ faktor. Oddsforholdet for alder representerer eksponenten for hvert år i den logistiske ligningen
Beslutningsanalyse
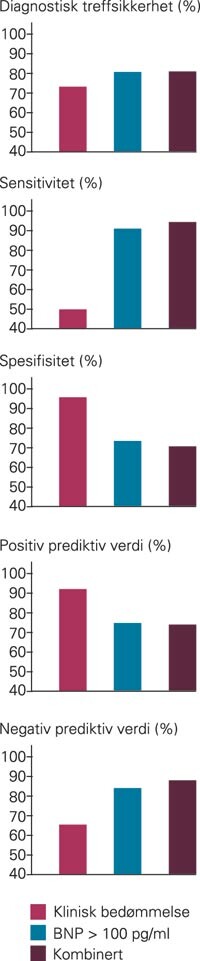
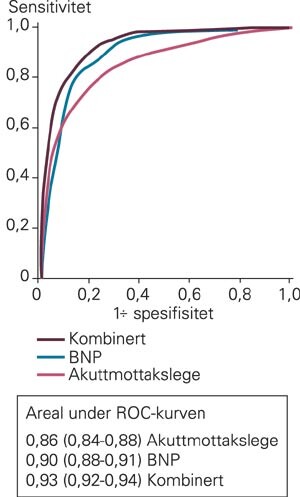
Den diagnostiske treffsikkerhet for høy (80 – 100 %) klinisk pretestsannsynlighet for hjertesvikt var 74,0 %. Diagnostisk treffsikkerhet for BNP >= 100 pg/ml var 81,2 %. Kombinasjonen av klinisk pretestsannsynlighet mellom 80 % og 100 % og/eller BNP >= 100 pg/ml gav diagnostisk treffsikkerhet 81,5 % (fig 1). Sensitivitet, spesifisitet, positiv og negativ prediktiv verdi for høy (80 – 100 %) klinisk pretestsannsynlighet, for BNP >= 100 pg/ml og for kombinasjonen av høy klinisk pretestsannsynlighet og/eller BNP 100 pg/ml er også grafisk fremstilt i figur 1. BNP >= 100 pg/ml og klinisk pretestsannsynlighet mellom 80 % og 100 % var relativt uavhengige indikatorer, reflektert ved en kappaverdi på 0,3. Hos pasienter uten selvrapportert kjent hjertesvikt (n = 1 027) var diagnostisk presisjon for BNP 80,4 %. I andre viktige undergrupper, inkludert menn, kvinner, eldre (> 70 år) og pasienter med kjent koronarsykdom, var diagnostisk presisjon for BNP henholdsvis 83,6 %, 78,0 %, 78,1 % og 81,2 %. Ved sammenlikning av ROC-kurvene (fig 2) var arealene under kurven 0,86, 0,90 og 0,93 for henholdsvis klinisk bedømmelse av høy pretestsannsynlighet, BNP >= 100 pg/ml og for de to i kombinasjon (p < 0,001 for alle parvise kombinasjoner).
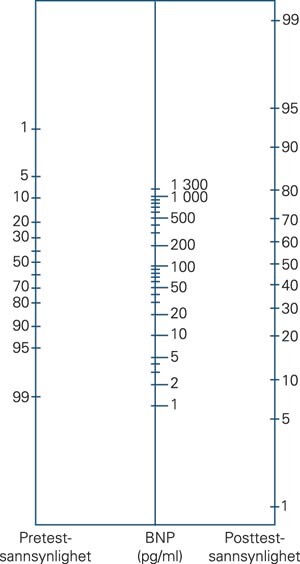
Diagnosenomogram for hjertesvikt
Figur 3 viser et diagnosenomogram for hjertesvikt der pretestsannsynlighet for hjertesvikt tilsvarer den initiale kliniske diagnostiske vurderingen til vakthavende lege i akuttmottaket. Midtlinjen representerer BNP-verdien i pg/ml målt ved innkomst. Når en rett linje dras gjennom pretestsannsynligheten og BNP i pg/ml, finner man posttestsannsynligheten. Klinisk sannsynlighet for hjertesvikt 20 % med en BNP-verdi på 1 000 pg/ml vil eksempelvis gi en posttestsannsynlighet for hjertesvikt på ca. 85 % basert på disse to prediksjonsvariablene.
Diskusjon
Dette er den første store prospektive undersøkelsen av BNP-måling som diagnostisk test der pretestsannsynlighet for hjertesvikt basert på kliniske funn er med. Klinisk bedømmelse har høy diagnostisk treffsikkerhet, men ved samtidig bruk av BNP-måling kan denne ytterligere bedres. Ved å bruke slik måling sammen med den kliniske vurderingen av hjertesvikt stiger den diagnostiske treffsikkerheten med 10 % hos en pasient der pretestsannsynligheten for hjertesvikt er høy. Hos gruppen av pasienter med middels høy (20 – 79 %) pretestsannsynlighet for hjertesvikt, ville måling av BNP i tillegg til klinisk bedømmelse ført til at 74 % av pasientene ble klassifisert riktig, mens 7 % ville blitt feilaktig klassifisert i ikke-kardial diagnosegruppe.
Resultatene fra vår undersøkelse bygger på en heterogen pasientpopulasjon fra sju sentre i USA og Europa. Våre resultater avviker noe fra det som tidligere er funnet i pilotstudier av Dao og medarbeidere (17), som målte BNP-nivået hos 250 pasienter med akutt dyspné, hvorav 96 % menn. Dao og medarbeidere fant blant annet en lavere optimal grenseverdi for BNP-nivå (80 pg/ml). Arealet under ROC-kurven for klinisk bedømmelse var det samme som i vår undersøkelse, men Dao og medarbeidere fant en høyere diagnostisk treffsikkerhet for BNP enn vi fant (17).
Dette kan skyldes at vi studerte en mer heterogen pasientpopulasjon og at dette var en multisenterstudie, der kardiologer fra ulike sykehus var med på å fastsatte den endelige diagnosen.
Verdien av nøyaktig sykehistorie og klinisk undersøkelse er stor hos pasienter med hjertesvikt (18). Vi har i denne undersøkelsen vist at kliniske funn som krepitasjoner og perifere ødemer var sterkt assosiert med den endelige diagnosen hjertesvikt (tab 2). Som tidligere vist i mindre undersøkelser (19, 20) gav EKG, røntgen thorax og ekkokardiografi også viktig diagnostisk informasjon.
Denne studien har flere begrensninger knyttet til bruk av et klinisk syndrom som referansestandard. Misklassifiseringsskjevhet er en mulighet og vanskelig å kvantifisere.
Vi forsøkte imidlertid å minimalisere dette problemet. Kardiologer, blindet for BNP-verdier, brukte all tilgjengelig informajon da de fastsatte endelig diagnose. Det er også mulig at målingen av BNP-nivå er blitt påvirket av ukjente faktorer, f.eks. akutt iskemi eller lettgradig nyresvikt (21, 22).
Våre data støtter de nylig utgitte europeiske retningslinjer for diagnostisering og behandling av hjertesvikt, som nevner BNP som en viktig diagnostisk test (23). BNP-måling er et nyttig hjelpemiddel for å stille diagnosen hjertesvikt.
Følgende sykehus inkluderte pasienter i multisenterstudien:
Ullevål universitetssykehus, Norge, Hôpital Bichat, Paris, Frankrike; Veterans Affairs Medical Center, University of California, San Diego, California, USA, University of Cincinnati College of Medicine, Cincinnati, Ohio, USA, Henry Ford Hospital, Detroit, Michigan, USA, University of Pennsylvania, Philadelphia, Pennsylvania, USA, Hartford Hospital, Hartford, Connecticut, USA
Forfatterne er medlemmer av The Breathing Not Properly (BNP) Multinational Study Investigators
Vi takker Alexandra Finsen og Jon Sigurd Riis, som deltok i datainnsamling, og Tor Ole Klemsdal, som deltok i arbeidet med å stille referansestandarddiagnosen ved Ullevål universitetssykehus, og leger og sykepleiere i akuttmottaket ved Ullevål universitetssykehus, som var til stor hjelp under pasientinklusjonen.
Interessekonflikt
Arne Westheim har mottatt honorar, reisetilskudd eller forskningsmidler fra AstraZeneca, Aventis, Bayer, Bristol-Meyer-Squibb, GlaxoSmithKline, MSD, Novartis, Pfizer, Pharmacia Upjohn, Roche, Sanofi-Winthrop, Wyell Lederle og Biosite.
Torbjørn Omland har mottatt foredrags- og konsulenthonorar fra Biosite, Bayer Diagnostics og Roche Diagnostics, som produserer målemetoder for B-type natriuretisk peptid.
Interessekonflikter, se til slutt i artikkelen.
Basert på artikler publisert i Circulation (24) og New England Journal of Medicine (25)
Hovedbudskap
B-type natriuretisk peptid er et hormon som skilles ut fra myokard ved volum- og trykkbelastning av hjerteventriklene
Konsentrasjonen i plasma er noe økt ved ventrikkelhypertrofi og betydelig økt ved asymptomatisk og symptomatisk ventrikkeldysfunksjon
Måling av B-type natriuretisk peptid hos pasienter med mistenkt hjertesvikt gir diagnostisk tilleggsinformasjon til kliniske funn
B-type natriuretisk peptid er et nyttig hjelpemiddel i diagnostiseringen av hjertesvikt hos pasienter med akutt dyspné
- 1.
Pfeffer MA, Braunwald E, Moye LA, Bast L, Brown EJ, Cuddy TE et al. Effect of captopril on mortality and morbidity in patients with left ventricular dysfunction after myocardial infarction. N Engl J Med 1992; 327: 669 – 77.
- 2.
The SOLVD investigators. Effect of enalapril on mortality and the development of heart failure in asymptomatic patients with reduced left ventricular ejection fraction. N Engl J Med 1992; 327: 685 – 91.
- 3.
Packer M, Cohn JN, red. Consensus recommendations for the management of chronic heart failure. Am J Cardiol 1999; 83 (suppl): 1A – 38A.
- 4.
Nohria A, Lewis E, Stevensson LW. Medical management of advanced heart failure. JAMA 2002: 287: 628 – 40.
- 5.
Remes J, Miettinen H, Reunanen A, Pyrorala K. Validity of clinical diagnosis of heart failure in primary health care. Eur Heart J 1991; 12: 315 – 21.
- 6.
Stevensson LW, Perloff JK. The limited reliability of physical signs for estimating hemodynamics in chronic heart failure. JAMA 1989; 261: 884 – 8.
- 7.
Devereaux RB, Liebson PR, Horan MJ. Recommendations concerning use of echocardiography in hypertension and general population research. Hypertension 1987; 9 (suppl II): 97 – 104.
- 8.
Nakagawa O, Ogawa Y, Itoh H, Suga S, Komatsu Y, Kishimoto II et al. Rapid transcription activation and early mRNA turnover of brain natriuretic peptide in cardiocyte hypertrophy: evidence for brain natriuretic peptide as an «emergency» cardiac hormone against ventricular overload. J Clin Invest 1995; 96: 1280 – 7.
- 9.
Maeda K, Tsutamoto T, Wada A, Hisanaga T, Kinoshita M. Plasma brain natriuretic peptide as a biochemical marker of high left ventricular end-diastolic pressure in patients with symptomatic left ventricular dysfunction. Am Heart J 1998; 135: 825 – 32.
- 10.
Omland T, Aakvaag A, Vik-Mo H. Plasma cardiac natriuretic peptide determination as a screening test for the detection of patients with mild ventricular impairment. Heart 1996; 76: 232 – 7.
- 11.
McDonagh TA, Robb SD, Murdoch DR, Morton J, Ford I, Morrison CE et al. Biochemical detection of left-ventricular systolic dysfunction. Lancet 1998; 351: 9 – 13.
- 12.
Maisel AS, Koon J, Krishnaswamy P, Kazanegra R, Clopton P, Gardetto N et al. Utility of B-natriuretic peptide as a rapid, point-of-care test for screening patients undergoing echocardiography to determine left ventricular dysfunction. Am Heart J 2001; 141: 367 – 74.
- 13.
Krishnaswamy P, Lubien E, Clopton P, Koon J, Kazanegra R, Wanner E et al. Utility of B-natriuretic peptide levels in identifying patients with left ventricular systolic or diastolic dysfunction. Am J Med 2001; 111: 274 – 9.
- 14.
Cheng V, Kazanagra R, Garcia A, Lenert L, Krishnaswamy P, Gardetto N et al. A rapid bedside test for B-type peptide predicts treatment outcomes in patients admitted for decompensated heart failure: a pilot study. J Am Coll Cardiol 2001; 37: 386 – 91.
- 15.
Omland T, Aakvaag A, Bonarjee VVS, Caidahl K, Lie RT, Nilsen DW et al. Plasma brain natriuretic peptide as an indicator of left ventricular systolic function and long-term survival after acute myocardial infarction. Circulation 1996; 93: 1963 – 9.
- 16.
Harrison A, Morrison LK, Krishnaswamy P, Kazanegra R, Clopton P, Maisel AS. B-type natriuretic peptide predicts future cardiac events in patients presenting to the emergency department with dyspnea. Ann Emerg Med 2002; 39: 131 – 8.
- 17.
Dao Q, Krishnaswamy P, Kazanegra R, Harrison A, Amirnovin R, Lenert L et al. Utility of B-type natriuretic peptide in the diagnosis of congestive heart failure in an urgent-care setting. J Am Coll Cardiol 2001; 37: 379 – 85.
- 18.
Drazner MH, Rame JE, Stevenson LW, Dries DL. Prognostic importance of elevated jugular venous pressure and a third heart sound in patients with heart failure. N Engl J Med 2001; 345: 574 – 81.
- 19.
Wheeldon NM, MacDonald TM, Flucker CJ, McKendrick AD, McDevitt DG, Struther AD. Echocardiography in chronic heart failure in the community. Q J Med 1993; 86: 17 – 23.
- 20.
Davie AP, Francis CM, Love MP, Caruana L, Starkey IR, Shaw TR et al. Value of the electrocardiogram in identifying heart failure due to left ventricular systolic dysfunction. BMJ 1996; 312: 222.
- 21.
Akiba T, Tachibana K, Togashi K, Hiroe M, Marumo I. Plasma brain natriuretic peptide in chronic renal failure. Clin Nephr 1995; 44 (suppl 1): 61 – 4.
- 22.
de Lemos JA, Morrow DA, Bentley JH, Omland T, Sabatine MS, McCabe CH et al. The prognostic value of B-type natriuretic peptide in patients with acute coronary syndromes. N Engl J Med 2001; 345: 1014 – 21.
- 23.
Remme WJ, Swedberg K. Guidelines for the diagnosis and treatment of chronic heart failure. Eur Heart J 2001; 22: 1527 – 60.
- 24.
McCullough PA, Nowak RM, McCord J, Hollander JE, Herrmann HC, Steg PG et al. B-type natriuretic peptide and clinical judgement in the emergency diagnosis of heart failure. Circulation 2002; 106: 416 – 22.
- 25.
Maisel AS, Krishnaswamy P, Nowak RM, McCord J, Hollander JE, Duc P et al. Rapid measurement of B-type natriuretic peptide in the emergency diagnosis of heart failure. N Engl J Med 2002; 347: 161 – 7.