Redningshelikoptertjenesten i Bodø – avansert akuttmedisin eller alternativ transport?
Nasjonal luftambulanseplan trådte i kraft 1.1. 1988 (1), og luftambulansens virksomhet har etter hvert fått et betydelig omfang. Man har tatt for gitt at denne utviklingen bidrar effektivt til bedre helsetjeneste. Økende utgifter og tragiske ulykker under ambulanseoppdrag med tap av menneskeliv gjør det berettiget å stille spørsmålet om luftambulansen gir så stor gevinst som vi helst vil tro.
Hovedregelen for bruk av luftambulanse er at det må foreligge sykdom eller skade som krever så rask medisinsk behandling at bruk av ambulansebil eller ambulansebåt vil kunne medføre fare for pasientens liv eller helse (2). Hensikten med dette arbeidet har vært å undersøke i hvilken grad ambulansetjenesten til redningshelikopteret i Bodø drives i tråd med denne hovedregelen. Med bakgrunn i data fra 11 års virksomhet belyser vi tjenestens organisering, oppdragstyper, tidsbruk, pasienter, behandling og geografiske forhold.
Bakgrunn
”Trygg havet” er mottoet til 330-skvadronens redningshelikoptertjeneste. Hovedoppgaven er søk og redningstjeneste ved forlis og ulykker til sjøs, men etter at skvadronen også ble en del av nasjonal luftambulanseplan, har legebemannet ambulansetjeneste vært den hyppigste oppdragstypen. I dag er det stasjonert redningshelikoptre av typen Sea King på Rygge, Sola, Ørland, Bodø og Banak. Helikoptrene er store, har god redningskapasitet og utfører oppdrag under nesten alle værforhold. Mannskapet består av to piloter, maskinist, navigatør, redningsmann og lege. Ved behov kan man i Bodø ta med jordmor og eget kuvøseteam med barnelege.
Helikopterbasen i Bodø ligger tre kilometer fra Nordland Sentralsykehus, og fra 1988 har leger ved anestesiavdelingen bemannet dette redningshelikopteret. Kravet til legene har vært, og er fortsatt, minimum ett års anestesierfaring. Vakthavende helikopterlege har vanlig arbeidsdag ved sykehuset, men er disponibel uten forsinkelse når helikopteret må rykke ut. Utenom ordinær arbeidstid har legen hjemmevakt.
Rekvirent har med få unntak vært kommunelege. Via AMK-sentralen ved sykehuset har helikopterlege diskutert pasient, behandling og behovet for luftambulanse med rekvirent, og deretter fastsatt oppdragets hastegrad. Ved akuttoppdrag der det haster mest, er kravet til beredskap at helikopteret skal være i luften senest 60 minutter etter rekvirering, men i praksis rykker man ut så raskt som mulig. Det geografiske ansvarsområdet for primæroppdragene har strukket seg omtrent fra Mo i Rana i sør til fylkesgrensen mot Troms i nord. Dette området har en befolkning på ca. 190 000. Lengst unna helikopterbasen ligger Andøy kommune. Flytiden dit er en time og 20 minutter fra Bodø.
Materiale og metode
Undersøkelsen omfatter alle ambulanseoppdrag gjennomført av redningshelikopteret i Bodø for perioden 1.1. 1988 – 31.12. 1998. Opplysninger er hentet fra Rapportskjema for ambulansetjenester (Helikopter) fra Helsetilsynet/Rikstrygdeverket (3), fylt ut av helikopterlege ved hvert enkelt oppdrag. Rapportskjemaene for 1989 er kommet bort, og opplysninger for dette året omfatter kun deler av virksomheten og er hentet fra årsberetningen til Fylkeslegen i Nordland.
Rapportskjema fra mange ambulanseoppdrag var allerede før vår undersøkelse overført til elektroniske databaser. Disse data har vi importert til regnearket Excel (Microsoft, Redmond, WA, USA). De originale rapportskjemaene er imidlertid i alle tilfeller gjennomgått med henblikk på oppdragstype, hastegrad, responstid, flytid, hentested og pasientens alder, kjønn, diagnose, alvorlighetsgrad og behandling.
Oppdragstype
Primæroppdrag er ambulanseoppdrag der pasienten er hentet utenfor sykehus, mens sekundæroppdrag er overføring av en pasient fra et mindre til et større sykehus. De 375 søk og redningsoppdrag som ble gjennomført i undersøkelsesperioden, er ikke med i undersøkelsen. Inndeling i oppdragstype er foretatt av vakthavende helikopterlege etter hvert oppdrag, og fraviker i noen tilfeller fra inndelingen gjort av pilotene.
Hastegrad angir et ambulanseoppdrags medisinske hast. Akutt omfatter oppdrag som krever umiddelbar innsats på grunn av påvirkning av pasientens vitale funksjoner. Med haster menes oppdrag som bør gjennomføres så snart som mulig, men hvor det ikke kreves umiddelbar innsats som ved akuttoppdrag. Vanlig brukes om oppdrag som bør gjennomføres i løpet av 24 timer.
Responstid er tiden fra helikopteret rekvireres til det er i luften. Flytid måles fra helikopteret tar av og til det lander hos pasienten. Utrykningstid er summen av responstid og flytid.
Alvorlighetsgrad. NACA-skalaen (National Advisory Committee for Aeronautics) for alvorlighetsgradering av sykdom eller skade ble innført i 1994 (tab 1) (4). En pasients NACA-skåre fastsettes av helikopterlege ved hver utrykning. For årene før 1994 har vi i ettertid anslått alvorlighetsgrad ut fra diagnose, opplysninger fra medisinsk kurve på rapportskjemaet og behandling.
Tabell
| Tabell 1 NACA (National Advisory Committee for Aeronautics)-skala for gradering av sykdom eller skade | ||
| Grad |
Type |
Eksempel |
| 0 |
Ingen sykdom eller skade |
|
| 1 |
Lett skade eller sykdom som ikke trenger medisinsk behandling |
Forbigående hypotensjon, skrubbsår. Ferdigbehandlet pasient som utskrives fra sykehus |
| 2 |
Mindre skade eller sykdom som krever medisinsk behandling, men ikke nødvendigvis sykehusinnleggelse |
Moderat bløtdelsskade, båndskader. Normal fødsel. Ferdigbehandlet pasient som overføres til annet sykehus for pleie |
| 3 |
Skade eller sykdom som krever sykehusbehandling, men som ikke er livstruende |
Lettere hjernerystelse, frakturer, forbrenning 15 – 20 %, større sår, lett astma, cancer uten organsvikt. Uklare brystsmerter, angina pectoris. Koronaroperert, ukomplisert |
| 4 |
Skade eller sykdom som er potensielt livstruende |
Mistenkt hjerteinfarkt, ustabil angina, frakturer i store rørknokler, forbrenning 20 – 30 % |
| 5 |
Livstruende skade eller sykdom, umiddelbar behandling nødvendig |
Hjernekontusjon, mistenkt økt intrakranialt trykk (blødning, ødem). Større, kompliserte frakturer |
| 6 |
Alvorlige skader eller sykdom med manifest svikt av vitale funksjoner |
Skade i sentralnervesystemet med forstyrret respirasjon/sirkulasjon. Thoraxskader og multiple frakturer |
| 7 |
Død på åstedet, eller innenfor det tidsrom som tjenesten har behandlingsansvar for, også etter resusciteringsforsøk |
|
Behandling
Behandling gitt av helikopterlegen før ankomst til sykehuset har vi delt inn i tre grupper (A, B og C) etter hvor omfattende behandlingen var (tab 2). Rutinemessig fikk de fleste pasientene som et beredskapstiltak intravenøs infusjon av Ringer-acetat og oksygen på nesekateter. Når det ikke ble gitt annen behandling enn dette, er pasienten rubrisert i gruppe A (ingen spesifikk behandling). Gruppe B omfatter de pasientene som fikk enkel medisinsk behandling, mens gruppe C er de som fikk avansert akuttmedisinsk behandling. Av sykehusjournalene har vi funnet overlevelsestall for de pasientene som tilhørte gruppe C blant primæroppdragene.
Tabell
| Tabell 2 Behandling gitt av helikopterlege | |||
| Behandlingsgruppe |
Type behandling |
Primæroppdrag (%) |
Sekundæroppdrag (%) |
| A |
Ingen medisinsk behandling, eller rutinemessig beredskapstiltak med oksygen på nesekateter/maske og opphengt inntil 1 l Ringer-acetatinfusjon |
71,6 |
41,2 |
| B |
Tabletter acetylsalisylsyre eller glyserylnitrat. Morfin og metoklopramid intravenøst. Nakkekrage og spjelking av brudd |
23,3 |
22,3 |
| C |
Hjerte-lunge-redning. Intubering. Respiratorbehandling. Defibrillering. Infusjon av væskevolum over 1 l. Intravenøse anestesimidler. Intravenøse vasoaktive medikamenter |
5,1 |
36,5 |
Resultater
Oppdragstyper
I perioden ble det utført 2 498 ambulanseoppdrag med til sammen 2 590 pasienter. 94 % av ambulanseoppdragene var primæroppdrag (fig 1).
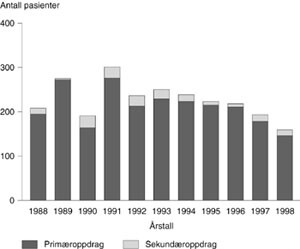
Av totalt 147 sekundæroppdrag var 31 kuvøsetransporter, som ble tatt hånd om av eget team fra barneavdelingen, Nordland Sentralsykehus.
Hastegrad/tidsbruk
Tabell 3 viser fordelingen av hastegrad med tilhørende responstid for primær- og sekundæroppdrag. 46 % av primæroppdragene var akuttoppdrag, og median responstid ved disse oppdragene var 29 minutter. Median flytid ut til pasient var 26 minutter.
Tabell
| Tabell 3 Hastegrad og responstid | |||||
| Primæroppdrag |
Sekundæroppdrag |
||||
| Hastegrad |
Definisjon |
Andel (%) |
Responstid (min) |
Andel (%) |
Responstid (min) |
| Akutt |
Oppdrag som krever umiddelbar innsats på grunn av påvirkning av pasientens vitale funksjoner |
45,9 |
29 |
28,1 |
30 |
| Haster |
Oppdrag som bør gjennomføres så snart som mulig, men krever ikke umiddelbar innsats slik som et akuttoppdrag |
43,3 |
32 |
44,6 |
35 |
| Vanlig |
Oppdrag som bør gjennomføres i løpet av 24 timer |
10,8 |
35 |
27,3 |
41 |
Pasienter
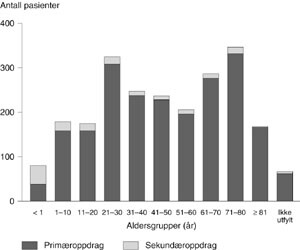
Av undersøkelsens 2 590 pasienter var 56 % menn. Aldersfordelingen av pasientene sees av figur 2. For primæroppdragene var 2 % av pasientene under ett år, mens 23 % var 71 år eller eldre. Aldersgruppen 21 – 30 år er stor, på grunn av mange fødende. Alderssammensetningen varierte lite fra år til år. For sekundæroppdragene var alderssammensetningen annerledes. Pga. kuvøsetransportene var 28 % av pasientene under ett år. 11 % var 71 år eller eldre.
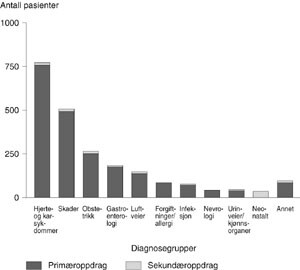
Figur 3 (5) viser at de tre største gruppene innen primæroppdragene var hjerte- og karsykdom, skader og fødende. Disse tre gruppene utgjorde 70 % av primæroppdragene.
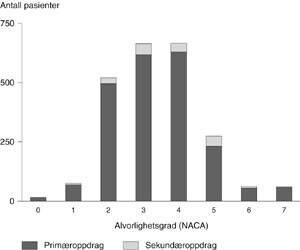
Tilstandens alvorlighetsgrad vurdert av helikopterlegen er vist i figur 4. 13 % av primæroppdragene ble bedømt som alvorlighetsgrad NACA 5 – 6, det vil si livstruende skade eller sykdom. 55 % hadde lav alvorlighetsgrad (NACA 0 – 3). 69 % av traumepasientene ved primæroppdrag hadde alvorlighetsgrad 3 eller lavere. Av sekundæroppdragene hadde 48 % alvorlighetsgrad 3 eller lavere, mens 31 % hadde alvorlighetsgrad 5 eller 6.
Medisinsk behandling
Behandling gitt av helikopterlege er fremstilt i tabell 2. Ved primær- og sekundæroppdragene var det henholdsvis 71,6 % og 41,2 % av pasientene som ikke fikk spesifikk medisinsk behandling, mens 5,1 % og 36,5 % fikk avansert akuttmedisinsk behandling.
Av de 107 primæroppdragspasienter i behandlingsgruppe C (avansert akuttmedisinsk behandling) var 35 over 70 år og én under ett år. 67 % hadde hjerte- og karsykdommer og 27 % var traumepasienter. Etter avansert hjerte-lunge-redning ble 23 pasienter erklært død på åsted eller under transport til sykehus. Tabell 4 viser hvilken avansert prehospital akuttmedisinsk behandling disse 107 primæroppdragspasientene fikk og hvor mange som ble utskrevet fra sykehus i live. Totalt ble 53 pasienter intubert. Ingen fikk thoraxdren. 45 av de 107 primæroppdragspasientene i behandlingsgruppe C ble utskrevet i live. 25 av dem som overlevde, var hjertepasienter med alvorlighetsgrad 4 med nitroglyserininfusjon som eneste avanserte akuttmedisinske tiltak.
Tabell
| Tabell 4 Avansert prehospital akuttmedisinsk behandling. Behandling og utfall i gruppe C (n = 107) | ||||
| Akuttmedisinsk behandling |
Antall pasienter |
Utskrevet i live |
Døde |
Utfall ukjent |
| Avansert hjerte-lunge-redning – intubert av helikopterlege |
33 |
2 |
30 |
1 |
| Avansert hjerte-lunge-redning – intubert av primærlege |
5 |
0 |
5 |
0 |
| Generell anestesi med intubasjon |
17 |
5 |
10 |
2 |
| Generell anestesi med intubasjon, vasopressor, væskebehandling |
3 |
1 |
2 |
0 |
| Maske/bag-ventilering |
4 |
1 |
3 |
0 |
| Maske/bag-ventilering, adrenalin intravenøst |
1 |
0 |
1 |
0 |
| Væskeresuscitering |
1 |
0 |
0 |
1 |
| Vasopressormedikamenter |
3 |
1 |
2 |
0 |
| Væskeresuscitering, vasopressormedikamenter |
2 |
0 |
2 |
0 |
| Væskeresuscitering, ketamin intravenøst som smertestillende |
1 |
1 |
0 |
0 |
| Ketamin intravenøst som smertestillende |
4 |
4 |
0 |
0 |
| Pentothal intravenøst som krampestillende |
1 |
1 |
0 |
0 |
| Glyserylnitratinfusjon |
31 |
28 |
0 |
3 |
| Ventrikkelaspirasjon |
1 |
1 |
0 |
0 |
De 57 sekundæroppdragene i behandlingsgruppe C var i hovedsak kuvøsetransporter og overflytting av voksne respiratorpasienter fra lokal- til sentralsykehus.
Geografi
Av ambulanseoppdragene gikk 97 % til steder innenfor området Mo i Rana i sør til fylkesgrensen mot Troms i nord. 70 % av oppdragene var til de fire kommunene Værøy, Røst, Steigen og Meløy, med til sammen 12 000 innbyggere.
Tabell 5 viser de ti kommunene med høyest forbruk av redningshelikopterets ambulansetjeneste, antall innbyggere, avstand til nærmeste sykehus og flytid fra Bodø.
Tabell
| Tabell 5 De ti kommunene med størst forbruk av redningshelikopterets ambulansetjeneste | ||||
| Kommune |
Forbruks rate¹ |
Innbyggere² |
Avstand til nærmeste sykehus |
Flytid fra Bodø (min) |
| Værøy |
41,8 |
886 |
63 km + ferge |
27 |
| Røst |
14,9 |
698 |
63 km + ferge |
33 |
| Steigen |
14,6 |
3 270 |
235 km |
22 |
| Meløy |
7,3 |
6 945 |
141 km |
24 |
| 99 km + ferge (Mo i Rana) |
||||
| Rødøy |
3,8 |
1 730 |
204 km + ferge (Bodø) |
30 |
| Gildeskål |
3,7 |
2 566 |
100 km |
10 |
| Træna |
3,0 |
526 |
Legebåt direkte (90 min) |
45 |
| Beiarn |
2,1 |
1 476 |
117 km |
12 |
| 219 km (Bodø) |
||||
| Hamarøy |
2,0 |
2 265 |
108 km + ferge (Narvik) |
35 |
| Sørfold |
1,6 |
2 757 |
103 km |
18 |
| ||||
Utviklingstrekk
Med unntak av nedgang i antall oppdrag i de senere år er det ingen klare utviklingstrekk i perioden 1988 – 98. Fordelingen av hastegrad, tidsbruk, pasientsammensetning (kjønn, alder, diagnose og alvorlighetsgrad), behandling og hentested viser minimale variasjoner fra år til år.
Diskusjon
Undersøkelsen viser at de fleste pasienter som transporteres med redningshelikopteret i Bodø ikke er kritisk syke og sjelden trenger akuttmedisinsk behandling. Det er få alvorlige skader. Median utrykningstid er ca. en time. Helikopteret brukes i hovedsak av noen få kommuner.
Oppdrag
Til forskjell fra de fleste andre helikopterbasene i luftambulansetjenesten har Bodø hatt avtakende antall ambulanseoppdrag i de senere år (5, 6). Årsaken til reduksjon i antall primæroppdrag er usikker. Nedgangen i antall sekundæroppdrag skyldes at det fra og med 1994 har vært stasjonert et ambulansefly (propellfly) i Bodø som har tatt seg av de fleste sekundæroppdragene. Helikopteret har de siste årene tatt denne typen oppdrag bare dersom flyet har vært forhindret på grunn av annet oppdrag eller dårlig vær.
I den offentlige utredning om luftambulansetjenesten regner man med en andel på 5 – 15 % av såkalte unødvendige oppdrag (2). I vårt materiale anslås andelen unødvendige oppdrag til hele 50 %, på grunnlag av lav alvorlighetsgrad og lite behov for avansert akuttmedisinsk behandling. De fleste av pasientene kunne antakelig vært fraktet med båt- eller bilambulanse uten økt risiko for liv og helse.
Organisering og tidsbruk
Det vurderes å innføre døgnkontinuerlig tilstedevakt ved redningshelikopterbasen og 15 minutters responstid (7). Hovedbegrunnelsen er sjøredning, men en gunstig effekt for ambulansefunksjonen nevnes også. Median responstid for akutte primæroppdrag i vårt materiale var 29 minutter. Den faktiske tidsbesparelsen ved tilstedevakt ved Bodø-basen blir således ca. 14 minutter, ikke 40, slik det er fremstilt i den offentlig utredning om redningshelikoptertjenesten (7). En reduksjon av utrykningstiden fra 55 minutter til 41 minutter som følge av redusert responstid vil trolig gi minimal helsegevinst ved ambulanseoppdrag, da 41 minutter oftest er for lang tid i de tilfeller hvor sekundene teller. Pasienter som overlever etter å ha fått behandling av luftambulansen 41 minutter etter rekvirering, ville sannsynligvis også overlevd dersom helikopteret ankom etter 55 minutter.
Pasienter
Den lave alvorlighetsgraden av sykdom eller skade hos de fleste pasienter tilsier at det ikke alltid er behovet for akuttmedisinsk behandling som primært styrer bruken. Den runde formuleringen i rekvisisjonsreglene om at helikopter også kan brukes til vanlig syketransport ”hvor det av hensyn til pasientens tilstand ikke ansees hensiktsmessig å anvende bil- og/eller båtambulanse” (8), har lagt opp til denne utviklingen.
I undersøkelser fra Tyskland og USA er personer med alvorlige skader den pasientgruppen som oftest anføres å ha best nytte av legehelikopter (9). Slike pasienter var sjeldne i vårt materiale. Skadede utgjorde riktignok den nest største pasientgruppen, men nær 70 % hadde lettere skader og mindre brudd, og derfor lavt behov for anestesilege og helikoptertransport.
I den grad vår undersøkelse antyder noe om medisinsk nytte, er dette i tråd med andre norske undersøkelser. Hotvedt og medarbeidere fant i sin studie fra Tromsø at 11 % av pasientene fraktet med legehelikopter hadde medisinsk nytte av tjenesten (10). Ifølge den offentlige utredning om luftambulansetjenesten (2) var det mange som mente at den lave nytteverdien i Tromsø-studien ikke var representativ for luftambulansen som helhet. Nylig har Lossius og medarbeidere ved Sentralsjukehuset i Rogaland funnet tilsvarende tall (11).
Medisinsk behandling
Akuttmedisinsk behandling har til hensikt å gjenopprette eller vedlikeholde vitale funksjoner som respirasjon og sirkulasjon, forhindre/begrense funksjonsnedsettelse som følge av skade/sykdom og gi adekvat smertebehandling ved svære smertetilstander (2). Med denne definisjonen er bare en liten del av ambulansevirksomheten til redningshelikopteret i Bodø reell akuttmedisin. Kun 13 % av pasientene hadde livstruende sykdom eller skade. Blant primæroppdragene fikk bare 5 % avansert prehospital akuttmedisinsk behandling.
Ifølge vår undersøkelse fikk altså bare et fåtall pasienter med høyeste alvorlighetsgrad avansert akuttmedisinsk behandling, og man kan lure på om gruppen som helhet ble underbehandlet. Noe av forklaringen på den tilsynelatende underbehandlingen er at i løpet av den timen det tar før helikopteret er fremme, har primærlege gitt mye god behandling, f.eks. til hjerte- og astmapasienter. Helikopterlegens oppgave har i slike tilfeller vært å overvåke igangsatt behandling under transporten til sykehuset. Noen få pasienter kunne kanskje vært gitt bedre behandling fra anestesilegens side.
Trombolytisk behandling av akutt hjerteinfarkt ble innført først høsten 1999 ved redningshelikopteret i Bodø. Ingen pasienter i vårt materiale har derfor fått slik behandling. To pasienter fikk trombolytisk behandling av helikopterlege i Bodø i år 2000. En tidligere innføring av dette behandlingstilbudet ville neppe forandret resultatene i vårt materiale vesentlig.
Gruppen som fikk avansert akuttmedisinsk behandling i vårt materiale, kjennetegnes av lav overlevelse. Av de 53 pasientene som ble intubert av helikopterlege, ble bare åtte utskrevet fra sykehus i live. Anestesilegebemannet helikopter tilsier altså ikke nødvendigvis høy overlevelse. Forklaringen kan være for lang utrykningstid, men det kan også skyldes at pasientene i denne gruppen var så syke eller skadede at livet uansett ikke kunne vært berget.
Geografi
Bare et fåtall kommuner i ansvarsområdet rekvirerer helikopter regelmessig, og 150 000 mennesker i helikopterets ansvarsområde på 190 000 bor i kommuner med et forbruk på mindre enn ett primæroppdrag i året. Hele tre firedeler av alle primæroppdrag har gått til fire kommuner med til sammen 12 000 innbyggere. Magnus og medarbeidere fant i sin undersøkelse fra Troms, ingen sammenheng mellom bilreisetid til sykehus og forbruk av legehelikopter (12). I vårt materiale er det imidlertid de tre kommunene med lengst vei til nærmeste sykehus som har den høyeste forbruksraten (tab 5).
Over 70 % av befolkningen bor altså i kommuner som i praksis aldri benytter seg av helikopterets ambulansetjeneste, fordi transport til nærmeste sykehus går raskere med vanlig ambulanse. I Nordland er det derfor bilambulansetjenesten og kommunehelsetjenesten man i første rekke bør styrke når det gjelder akuttmedisinsk kompetanse.
Konklusjon
Fra redningshelikopteret i Bodø rekvireres til det er ute hos pasienten tar det ca. en time. På grunn av lang flytid, som følge av store avstander, vil den foreslåtte reduksjon i responstid til 15 minutter gi forholdsvis liten tidsbesparelse i utrykningstid, og sannsynligvis også minimal helsegevinst. Et fåtall kommuner bruker helikopterets ambulansetjeneste. Mer enn to tredeler av pasientene trenger bare elementær medisinsk behandling før ankomst til sykehuset. Avansert akuttmedisinsk behandling gis sjelden. Langt flere av pasientene burde kunne fraktes i båt- eller bilambulanse uten økt risiko for liv og helse. Vi reiser spørsmål om redningshelikopteret i Bodø skal være fast bemannet med anestesilege, eller om anestesilegen bare skal følge med ut til de dårligste pasientene?
- 1.
Luftambulansetjenesten i Norge. Nasjonal luftambulanseplan. Oslo: Sosial- og helsedepartementet, 1987.
- 2.
Norges offentlige utredninger. Luftambulansetjenesten i Norge. NOU 1998: 8. Oslo: Statens forvaltningstjeneste, Seksjon statens trykning, 1998.
- 3.
Hesselberg N, Antonsen T. Rapportskjema for ambulansetjenester. Brukerveiledning. Oslo: Rikstrygdeverket, 1994.
- 4.
Tryba M, Brüggemann H, Echtermeyer V. Klazzifisierung von Erkrankungen und Verletzungen im Notartztrettungssystem. Notfallmedizin 1980; 6: 725 – 7.
- 5.
Heggestad T, Krogen T. Statens luftambulanse. Praksis og prioriteringer. Virksomhetsdata for 1995. 3/97. Trondheim: SINTEF, 1997.
- 6.
Karstensen A, Johansen K. Statens luftambulanse. Virksomhetsdata for 1997. Trondheim: SINTEF Unimed, 1999.
- 7.
Norges offentlige utredninger. Om redningshelikoptertjenesten. NOU 1997: 3. Oslo: Statens forvaltningstjeneste, 1997.
- 8.
Retningslinjer for rekvirering av luftambulanse. 1 – 2. 1.7.1993. Oslo: Sosial- og helsedepartementet, 1993.
- 9.
Baxt WG, Moody P, Cleveland HC, Fischer RP, Kyes FN, Leicht MJ et al. Hospital-based rotorcraft aeromedical emergency care services and trauma mortality: a multicenter study. Ann Emerg Med 1985; 14: 859 – 64.
- 10.
Hotvedt R, Kristiansen IS, Førde OH, Thoner J, Almdahl SM, Bjørsvik G et al. Which group of patients benefit from helicopter evacuation? Lancet 1996; 347: 1362 – 6.
- 11.
Lossius HM, Søreide E, Steen PA. Clinical impact of an anaesthesiologist-manned ambulance service in critically ill and injured patients. Air Med J 2000; 19: 147 – 8.
- 12.
Magnus AK, Kristiansen IS, Thoner J. Legehelikopter – helsetjeneste i gråsonen? Tidsskr Nor Lægeforen 1992; 112: 515 – 7.