Basert på en undersøkelse publisert i Clinical Rehabilitation (1)
Fysioterapibehandling ved hjerneslag kan gjennomføres etter flere forskjellige tilnærminger, som for eksempel proprioseptiv nevromuskulær fasilitering (PNF), Brunnstrøms metode, Bobaths metode eller Motor Relearning Programme (MRP) (2 – 6). PNF, Bobaths og Brunnstrøms metoder, er basert på reflekshierarkisk teori mens MRP-programmet baserer seg på systemteoretisk teori. Mange forfattere understreker betydningen av fysioterapi etter et hjerneslag, men den spesifikke effekten av fysioterapi, og spesielt effekten av ulike former for fysioterapi, er lite vitenskapelig utredet (7 – 10).
Denne studien ble gjennomført for å undersøke om det hadde noen betydning hvilken fysioterapeutisk metode man brukte i behandlingen av hjerneslagpasienter. Vi ville spesielt sammenlikne effekter av de to mest vanlige metodene, nemlig Bobaths metode versus MRP, som også representerer to forskjellige teoretiske hypoteser.
Bobath-metoden er i hovedsak utarbeidet i praksis, basert på erfaringskunnskap og en teoretisk reflekshierarkisk forståelse av sentralnervesystemet, og med mye bruk av inhibisjons-/fasiliteringsstrategier i behandlingen (4 – 5). Dette innebærer meget kort: manuell stimulering av hemiplegisiden, ”guiding”, spastisitetsreduserende øvelser, en restriktiv holdning til kompenserende hjelpemidler og trening av delfunksjon – f.eks. arm-bein-funksjon, for å få til helheten, og forflytning. Terapeuten innehar en ekspertrolle i forhold til pasienten og behandlingens fremdrift. MRP-metoden har bakgrunn i en systemteoretisk forståelse, basert blant annet på forskning innen pedagogikk, psykologi og biomekanikk, og man benytter funksjonelle målrettede strategier i behandlingen (6). Behandlingen dreier seg for det meste om helhet og mestring av oppgaver i miljøkontekst der hjelpemidler brukes for å få pasienten mest mulig selvstendig. Terapeuten har en konsulentrolle i forhold til pasienten og fremdriften av behandlingen. Pasientene i denne studien ble behandlet i en slagenhet etter retningslinjer fra én av disse to behandlingstilnærminger i akuttfasen av rehabiliteringen etter et hjerneslag, ellers var rehabiliteringsprogrammet likt for alle pasienter (11).
Materiale og metode
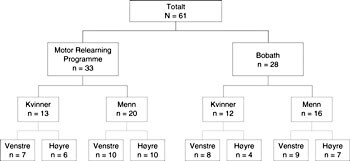
I perioden oktober 1996 til august 1997 ble 185 pasienter innlagt i Bærum sykehus med hjerneslag. Pasienter som ble utvalgt til å delta i undersøkelsen hadde hjerneslag etter WHOs kriterier (12). Totalt ble 61 pasienter inkludert i studien, 36 menn og 25 kvinner i alderen 49 – 95 år, gjennomsnittlig 78 år (fig 1). En styrkeberegning i forkant av studien indikerte et minimum på 55 pasienter. 124 pasienter ble ekskludert, eksklusjonskriterier var tidligere hjerneslag (n = 67), cancer eller komatøs tilstand (n = 9), subaraknoidalblødning (n = 1), blødning eller infarkt i bakre kretsløp (hjernestamme og lillehjerne) (n = 4) samt betydelige symptomgivende tilleggssykdommer (n = 3). I tillegg ble pasienter med så god motorisk funksjon at måleinstrumentene ikke fanget opp ytterligere fremgang ekskludert (n = 34), definert ved skåre over 5 på hvert av punktene på Motor Assessment Scale (13). I tillegg var det seks dødsfall.
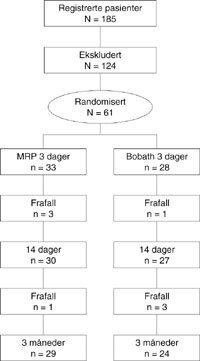
De 61 pasienter som var villig til å delta i studien ble først testet, deretter stratifisert og blokkrandomisert i to grupper ut fra kjønn og hemisfæreutfall (fig 2). Det ble ingen signifikant forskjell mellom gruppene i alder eller sivilstand. Studien var i prinsippet dobbeltblind, noe som selvsagt var vanskelig å kontrollere i praksis. Koden ble først brutt etter avsluttet testing tre måneder etter at siste pasient ble utskrevet. Hvilken type behandling pasienten fikk, var bare kjent for sekretæren ved avdelingen, som hadde ansvar for randomiseringen, og for behandlende fysioterapeut.
Fysioterapiprogrammene ble standardisert på følgende måte: En manual som beskrev hovedtrekkene i filosofien bak de to fysioterapimetodene ble produsert i overensstemmelse med bakgrunnslitteraturen (4 – 6). Deretter ble aktuelle fysioterapeuter i avdelingen trent opp og samkjørt i behandling av hjerneslagpasienter, etter henholdsvis Bobath- og MRP-manualene. Prosjektleder (BL) var ansvarlig for denne opplæringen, som ble repetert med jevne mellomrom under prosjektperioden.
Pasientene fikk fysioterapi fem dager i uken av minimum 40 minutters varighet mens de var innlagt i sykehuset. I tillegg fikk alle den samme tverrfaglige behandling av lege, sykepleier, ergoterapeut og logoped, etter retningslinjer for slagenheter i Norge (11). Pasientene ble utskrevet fra sykehuset av ansvarlig lege, uten at vedkommende visste hvilken gruppe pasientene tilhørte.
Etter utskrivning var målsettingen at pasientene skulle følge opp samme type fysioterapi som de hadde fått i sykehuset.
Fysioterapeuten på sykehuset sendte derfor instruksjoner om behandlingen til sin kollega i førstelinjetjenesten, som så ble ansvarlig for den videre behandling. Alle involverte fysioterapeuter ble invitert til informasjonsmøte på sykehuset, og prosjektleder fulgte opp med flere uformelle møter. Noen pasienter fikk ikke videre fysioterapi, ettersom de var selvhjulpne i forhold til aktiviteter i dagliglivet (ADL) og hadde små fysiske problemer ved utskrivning. Pasienter med store fysiske utfall, og som var avhengig av hjelp med daglige gjøremål etter flere uker i sykehuset, fikk sykehjemsplass. Få av disse pasientene fikk oppfølgende fysioterapi på grunn av liten kapasitet innen institusjonene.
Tester/undersøkelser
Alle ble testet tredje dag etter hjerneslaget, to uker deretter og tre måneder etterpå (tab 1, 2). Testingen ble utført av en utenforstående fysioterapeut som ikke var kjent med deltakernes gruppetilhørighet. Tester som ble brukt var Motor Assessment Scale (MAS) hver gang (13 – 5), Sødring Motor Evaluation Scale (SMES) hver gang (16 – 8), Barthels ADL-indeks (19 – 21) første og tredje gang og Nottingham Health Profile (NHP) bare tredje gang (22 – 4). Alle ovennevnte tester er validitets- og reliabilitetstestet i flere undersøkelser.
Tabell 1
Motorisk funksjon (MAS-skåre) i de to pasientgruppene (MRP = Motor Relearning Programme-gruppen og Bobath-gruppen) ved de tre tidspunktene: tre dager etter akutt hjerneslag (test 1), to uker etterpå (test 2) og tre måneder senere (test 3)
| Paret t-test |
|||||
| Test 1 |
Test 2 |
Test 3 |
Test 1 versus test 2, p-verdi |
Test 1 versus test 3, p-verdi |
|
| MRP |
|||||
| Gjennomsnitt/median |
24/29 |
32/40 |
37/42 |
< 0,001 |
< 0,001 |
| Spredning |
0 – 41 |
3 – 47 |
7 – 48 |
||
| SD |
14 |
15 |
12 |
||
| Bobath |
|||||
| Gjennomsnitt/median |
19/20 |
23/25 |
33/39 |
< 0,001 |
< 0,001 |
| Spredning |
0 – 42 |
0 – 46 |
2 – 48 |
||
| SD |
15 |
16 |
15 |
||
| MRP versus Bobath |
|||||
| P-verdi uavhengig t-test |
0,44 |
0,05 |
0,31 |
||
| MRP versus Bobath |
|||||
| Gjentatte målinger¹ |
P = 0,02 |
||||
| |||||
MAS er en funksjonell test av motorikk, bestående av åtte testvariabler: snu seg i sengen, sittende stilling, stå opp, gange, balanse i sittende stilling, aktivitet i arm, hånd og fingrer. Respektive delskårer vurderes fra 0 til 6, med en totalskåre varierende fra 0 til 48 (normal funksjon) (13). MAS tester funksjon på ”disability”-nivå etter WHOs kriterier for følgetilstander etter sykdom eller skade (25).
SMES er en test på motorisk funksjon etter hjerneslag. SMES tester funksjon i forhold til ikke-assistert bevegelse. Testen reflekterer både bevegelsenes kvalitet og kvantitet. Lav skåre reflekterer om bevegelsen kan utføres eller ikke (mot eller ikke mot gravitasjonen), høy skåre betoner graden av motorisk kontroll (kvalitetsaspektet). Testen består av 32 punkter fordelt på tre deler som måler funksjon i underekstremitet (SMES 1), overekstremitet (SMES 2) og funksjon av truncus, balanse og gange (SMES 3) (16). Del 1 og 2 måler funksjon på organnivå og del 3 på funksjonsnivå etter WHOs kriterier (25).
Barthels ADL-indeks måler primære aktiviteter i dagliglivet. Testen skal registrere selvstendighet og gi indikasjon på videre hjelpebehov og omsorgsnivå. Barthels ADL-indeks måler ti aktiviteter i forhold til dagliglivet: å spise, forflytning, personlig hygiene, selvstendighet i toalettsituasjonen, bad/dusj, gange på jevnt underlag/selvstendighet i rullestol, trappegang, påkledning og blære-/tarmkontinens. Skåre kan være 0 (maksimal pleie), 5, 10 eller 15 på hver av aktivitetene, totalt kan oppnås 100 poeng (normal funksjon) (19).
NHP består av et spørreskjema som ble gjennomført i intervjuform ved tre måneders oppfølging, selv om spørreskjemaet også kan besvares skriftlig av pasienten selv (24). NHP 1 består av 38 ja/nei-spørsmål vedrørende energi, smerte, emosjonelle reaksjoner, søvn, sosial isolasjon og fysisk mobilitet. NHP 2 består av sju ja/nei-spørsmål vedrørende lønnet arbeid, arbeid i hjemmet, familieliv, seksualliv, sosialt liv, hobbyer og ferie. Skåren varierer fra 0 til 100, høyere skåre indikerer dårligere egenvurdert helse.
I tillegg til ovennevnte tester/spørreskjemaer ble lengden på sykehusoppholdet, bruk av ganghjelpemidler og utskrivningsdestinasjon registrert.
Statistikk
Resultatene ble analysert i SPSS. P < 0,05 ble valgt som statistisk signifikansnivå. Uavhengig t-test ble benyttet for å evaluere gruppeforskjeller og antall liggedøgn. Paret t-test ble benyttet for å evaluere fremgang internt i gruppene. Samme data ble også sjekket med Mann-Whitneys ikke-parametriske test. Gruppeforskjeller mellom test 1 og test 2 ble også undersøkt ved å sammenlikne forskjellene fremkommet ved test 2 minus test 1. ANOVA for gjentatte målinger med Bonferronis korreksjon ble brukt for å sammenlikne forandringer i motorisk funksjon og ADL-funksjon mellom gruppene etter tre dager (test 1), 14 dager (test 2) og tre måneder (test 3). Forskjeller mellom menn og kvinner, utskrivningsdestinasjon, bruk av ganghjelpemidler og NHP ble testet med Mann-Whitneys ikke-parametriske test.
Etikk
Studien ble forelagt og godkjent av den regionale etiske komité. Det var ingen etiske betenkeligheter med å behandle to pasientgrupper forskjellig, ettersom det i utgangspunktet ikke var forventet at den ene typen behandling ville gi bedre resultat enn den andre. Pasientene deltok på frivillig basis etter å ha fått skriftlig og muntlig informasjon om studien.
Resultater
Det var et mindre frafall under gjennomføring av studien på grunn av død eller flytting fra kommunen (fig 1). Det var i utgangspunktet ingen signifikante forskjeller mellom gruppene i MAS, SMES eller Barthels ADL-indeks (tab 1 – 3). Begge gruppene ble bedre fra første til tredje test. MRP-gruppen hadde imidlertid en raskere og noe større bedring enn Bobath-gruppen, bedømt ved MAS og SMES del 2, mens SMES del 1 og 3 ikke viste noen forskjell mellom gruppene (tab 1, 2). Forskjellene mellom gruppene ved MAS og SMES del 2 var statistisk signifikante både når de ble analysert med t-test absolutte verdier og med gjentatte målinger, altså måling av forskjeller mellom testene. Det var også nær signifikante forskjeller ved MAS (p = 0,06) og SMES del 2 (p = 0,08) når vi analyserte forskjellene fremkommet ved test 2 minus test 1, men denne forskjellen var ikke til stede mellom test 2 og test 3 når samme metode ble benyttet.
Det var en signifikant bedring i begge grupper på Barthels ADL-indeks fra første til tredje test (tab 3). Mellom gruppene var det ingen signifikant forskjell på totalskåre, men delskåre tarm- og blærefunksjon og selvhjulpenhet på toalettet viste en signifikant forskjell til MRP-gruppens fordel ved tre måneders oppfølging. Samme signifikante forskjell i Barthels delskåre ble funnet ved analyse av differanser mellom test 3 minus test 1 (tab 3).
Antall liggedøgn i sykehuset var signifikant færre i MRP-gruppen sammenliknet med Bobath-gruppen (21 dager versus 34 dager, p < 0,01). 52 % av pasientene ble utskrevet til hjemmet i MRP-gruppen versus 46 % i Bobath-gruppen, ved utskrivning gikk 48 % uten ganghjelpemidler i MRP-gruppen mot 32 % i Bobath-gruppen, og rullestol ble brukt av 36 % i Bobath-gruppen mot 24 % i MRP-gruppen (ikke signifikante differanser).
Tabell 2
Motorisk funksjon (SMES-skåre) i Motor Relearning Programme- og Bobath-gruppen) tre dager etter akutt hjerneslag (test 1), to uker etterpå (test 2) og tre måneder senere (test 3), gjennomsnitt og standardavvik (SD). SMES-skåre er angitt i SMES del 1 (beinfunksjon), del 2 (armfunksjon) og del 3 (truncus, balanse og gange)
| SMES del 1 |
Test 1 |
Test 2 |
Test 3 |
Test 1 versus test 2, p-verdi |
Test 1 versus test 3, p-verdi |
| MRP |
12 (5) |
15 (6) |
17 (5) |
< 0,001 |
< 0,001 |
| Bobath |
11 (5) |
14 (6) |
16 (6) |
< 0,001 |
< 0,001 |
| MRP versus Bobath |
P = 0,52 |
P = 0,43 |
P = 0,42 |
||
| Gjentatte målinger¹ |
P = 0,21 |
||||
| SMES del 2 |
Test 1 |
Test 2 |
Test 3 |
||
| MRP |
47 (19) |
58 (23) |
65 (21) |
< 0,001 |
< 0,001 |
| Bobath |
39 (23) |
48 (24) |
58 (23) |
< 0,001 |
< 0,01 |
| MRP versus Bobath |
P = 0,16 |
P = 0,08 |
P = 0,27 |
||
| Gjentatte målinger¹ |
P = 0,02 |
||||
| SMES del 3 |
Test 1 |
Test 2 |
Test 3 |
||
| MRP |
20 (16) |
32 (20) |
41 (18) |
< 0,001 |
< 0,001 |
| Bobath |
18 (18) |
30 (21) |
39 (21) |
< 0,001 |
< 0,001 |
| MRP versus Bobath |
P = 0,65 |
P = 0,64 |
P = 0,79 |
||
| Gjentatte målinger¹ |
P = 0,51 |
||||
| |||||
Tabell 3
Barthels ADL-indeks skåre, gjennomsnitt, median og spredning, tre dager etter akutt hjerneslag (test 1) og tre måneder senere (test 3)
| Test 1 |
Test 3 |
Paret t-test Test 1 versus test 3, p-verdi |
||
| MRP |
||||
| Gjennomsnitt/median |
56/60 |
83/95 |
< 0,001 |
|
| Spredning |
0 – 100 |
5 – 100 |
||
| SD |
28 |
25 |
||
| Bobath |
||||
| Gjennomsnitt/median |
46/55 |
72/88 |
< 0,001 |
|
| Spredning |
0 – 100 |
0 – 100 |
||
| SD |
36 |
34 |
||
| Gruppe 1 versus |
gruppe 2, p-verdi |
0,32 |
0,20 |
|
| uavhengig t-test |
||||
| Gjentatte målinger¹ |
Totalskåre |
Tarmfunksjon |
Blærefunksjon |
Toalettsituasjon |
| P-verdi |
0,19 |
0,01 |
0,01 |
0,02 |
| ||||
NHP 1 ved tre måneders oppfølging viste ingen signifikant forskjell mellom gruppene (tab 4). Det var derimot en signifikant forskjell mellom menn og kvinner i begge grupper, noe som indikerte bedre egenrapportert helse blant menn (tab 4). Medianverdien på NHP 2 viste verdi på 52 (spredning 14 – 69) i MRP-gruppen versus 58 (spredning 21 – 67) i Bobath-gruppen.
Tabell 4
Egenvurdert helse målt med Nottingham Health Profile (NHP 1). Gjennomsnittsverdier (SD) er presentert for de to pasientgruppene og for kvinner og menn. P-verdier for sammenlikning av NHP 1 mellom de to pasientgruppene og mellom kvinner og menn er også presentert
| MRP |
Bobath |
Kvinner |
Menn |
|||||||
| n = 29 |
(SD) |
n = 24 |
(SD) |
P-verdi |
n = 23 |
(SD) |
n = 30 |
(SD) |
P-verdi |
|
| Energi |
19 |
(33) |
15 |
(30) |
0,6 |
26 |
(39) |
10 |
(23) |
Ikke signifikant |
| Søvn |
26 |
(25) |
30 |
(35) |
0,7 |
42 |
(30) |
17 |
(25) |
< 0,01 |
| Emosjoner |
18 |
(23) |
17 |
(19) |
0,9 |
25 |
(23) |
11 |
(17) |
< 0,05 |
| Mobilitet |
37 |
(34) |
44 |
(36) |
0,5 |
58 |
(30) |
26 |
(31) |
< 0,001 |
| Smerte |
12 |
(19) |
17 |
(27) |
0,4 |
20 |
(27) |
10 |
(19) |
Ikke signifikant |
| Sosialt liv |
21 |
(24) |
22 |
(23) |
0,9 |
32 |
(22) |
14 |
(21) |
< 0,001 |
| Totalt |
22 |
(18) |
24 |
(21) |
0,7 |
33 |
(21) |
15 |
(17) |
< 0,001 |
Diskusjon
Pasientene i denne studien var personer med akutt hjerneslag i Asker og Bærum i perioden oktober 1996 – august 1997. Det var tid- og ressurskrevende å samle et stort materiale av pasienter med førstegangs hjerneslag uten andre kompliserende sykdommer, ikke minst fordi mange som innlegges med hjerneslag, også tidligere har hatt hjerneslag (fig 1). Et materiale på 61 pasienter må i denne sammenheng sies å være relativt stort i forhold til å kunne trekke konklusjoner. Gjennomsnittsalderen var relativ høy i denne studien, 78 år for alle (85 år for kvinner og 76 år for menn), mens gjennomsnittsalderen blant alle hjerneslagpasienter som ble innlagt i Bærum sykehus i 1997 (n = 359) var 74 år.
Resultatene av denne undersøkelsen er relativt entydig til fordel for MRP-behandling av pasienter etter hjerneslag. Hjerneslagpasienter som ble behandlet etter MRP-programmet, hadde signifikant færre liggedøgn i sykehuset og fikk en raskere og større motorisk bedring enn pasienter behandlet etter Bobaths prinsipper. I tillegg indikerte resultatene at kvinner som ble behandlet i MRP-gruppen, fikk en større bedring i ADL-funksjon enn kvinner behandlet i Bobath-gruppen. Dette indikerer at fysioterapi etter MRP-prinsipper synes å være bedre enn Bobath-prinsipper etter et hjerneslag.
Bobath-gruppen viste tendens til å være mer avhengige av hjelp ved innkomst i avdelingen, noe som kunne være medvirkende forklaring til dårligere sluttresultat i denne gruppen. Imidlertid var det ingen statistisk signifikant forskjell mellom gruppene ved første test, slik at denne forklaringen blir mer spekulativ.
Pasienter i begge grupper viste signifikant bedring ved testing ifølge MAS og SMES, som forventet ved rehabilitering etter hjerneslag (10, 26). Forskjellene mellom gruppene i favør av MRP indikerer imidlertid at ulik fysioterapeutisk tilnærming påvirker resultatet i den tidlige rehabiliteringsfasen (tab 2, 3). Forskjellen i motorisk funksjon mellom gruppene så ut til å utjevnes mellom test 2 og 3. Forklaringen på dette kan være at behandlingsregimene etter sykehusoppholdet ble mer eller mindre like i behandlings-gruppene, siden de fleste ble utskrevet til hjemmet og fungerte i forhold til ”normale dagligdagse aktiviteter” i denne perioden. En alternativ hypotese kunne være at MRP-programmet ikke er mer effektivt, men at effekten av behandlingen virker hurtigere enn ved Bobath-metoden. Ifølge denne hypotesen påvirker ikke behandlingsregimene sluttstatus hos pasienten, men modifiserer tidsperspektivet i bedringen. Dette skulle i så fall være i overensstemmelse med behov for kortere hospitalisering i MRP-gruppen.
Barthels ADL-indeks indikerer en forskjell mellom gruppene på delskåre for tarm-/blærefunksjon samt selvhjulpenhet ved toalettbruk ved tre måneders oppfølging. Denne forskjellen var ikke til stede ved første test tre dager etter hjerneslaget. Det kan diskuteres hvorvidt delskåre kan trekkes ut og behandles separat fra totalskåre. Blære- og tarmfunksjon er imidlertid avgjørende for selvstendig ADL-funksjon. En rimelig forklaring på denne forskjellen mellom gruppene kan være forskjellen i fysioterapeutisk tilnærming. Pasientene i MRP-gruppen ble mobilisert tidligere i rehabiliteringen og var mer aktive enn Bobath-gruppen. Vi har også spekulert på om denne aktive tilnærming i MRP-gruppen har påvirket muskulaturen i bekkenbunnen og stimulert sfinkterfunksjonen på en positiv måte, slik det er vist ved spinale skader (27, 28).
NHP-profilen kunne ikke avdekke noen forskjeller mellom de to gruppene (tab 4). Begge grupper opplevde betydelig redusert egenvurdert helse i forhold til livet før hjerneslaget. Menn skåret bedre enn kvinner på NHP. En liknende kjønnsforskjell er blitt observert i andre studier i forhold til subjektiv opplevelse av livskvalitet etter hjerneslag (29 – 31). Det kunne således ikke konstateres noen sammenheng mellom egenvurdert helse og type fysioterapi.
Konklusjon
Undersøkelsen indikerer at fysioterapi etter MRP-prinsipper, med målrettede strategier, er å foretrekke fremfor fysioterapi med Bobath-prinsipper, vesentlig inhibisjons-/fasiliteringsstrategier, i den akutte rehabilitering av hjerneslagpasienter. Dette er den første randomiserte, kontrollerte studie av disse to ulike fysioterapimetodene etter hjerneslag, og både den praktiske gjennomføring i en klinisk hverdag samt de relativt overbevisende resultatene skulle gi inspirasjon til flere liknende studier innen faget fysioterapi.
- 1.
Langhammer B, Stanghelle JK. Bobath or Motor Relearning Programme? A comparison of two different approaches of physiotherapy in stroke rehabilitation: a randomised controlled study. Clin Rehabil 2000; 14: 361 – 9.
- 2.
Voss D, Ionta M, Myers B. Proprioceptive neuromuscular facilitation: patterns and techniques. 3. utg. New York: Harper & Row, 1985.
- 3.
Brunnstrom S. Movement therapy in hemiplegia. New York: Harper & Row, 1970.
- 4.
Bobath B. Adult hemiplegia: evaluation and treatment. 3. utg. London: William Heinemann, 1990: 1 – 29.
- 5.
Bobath B. Adult hemiplegia: evaluation and treatment. 3. utg. London: William Heinemann, 1990: 31 – 157.
- 6.
Carr JH, Shepherd RB. A motor relearning programme for stroke. 2. utg. London: William Heinemann, 1987: 1 – 25.
- 7.
Wagenaar RC, Meijer OG. Effects of stroke rehabilitation. A critical review of the literature. J Rehabil Sci 1991; 4: 61 – 73.
- 8.
Johansson B. Rehabilitering efter slaganfall. Läkartidningen 1993; 90: 2600 – 2.
- 9.
Horak F. Assumptions underlying motor control for neurological rehabilitation. I: Lister MJ, red. Contemporary management of motor control problems. Alexandria, VA: Foundation for Physical Therapy, 1991: 11 – 27.
- 10.
Ernst E. A review of stroke rehabilitation and physiotherapy. Stroke 1990; 21: 1081 – 5.
- 11.
Indredavik B, Bakke F, Solberg F, Rokseth R, Haaheim LL, Holme I. Benefit of a stroke unit: a randomized controlled clinical trial. Stroke 1991; 22: 1026 – 31.
- 12.
Hatano S. Experience from a multicentre stroke register: a preliminary report. Bull World Health Organ 1976; 54: 541–53.
- 13.
Carr JH, Shepherd RB, Nordholm L, Lynne D. Investigation of a new motor assessment scale for stroke patients. Phys Ther 1985; 65: 175 – 8.
- 14.
Poole JL, Whitney SL. Motor assessment scale for stroke patients: concurrent validity and interrater reliability. Arch Phys Med Rehabil 1988; 69: 195 – 7.
- 15.
Malouin F, Pichard L, Bonneau C, Durand A, Corriveau D. Evaluating motor recovery early after stroke: a comparison of the Fugl-Meyer Assessment and the Motor Assessment Scale. Arch Phys Med Rehabil 1994; 75: 1206 – 12.
- 16.
Sødring KM, Bautz-Holter E, Ljunggren AE, Wyller TB. Description and validation of a test of motor function and activities in stroke patients. The Sødring motor evaluation of stroke patients. Scand J Rehab Med 1995; 27: 211 – 7.
- 17.
Sødring KM. The Sødring Motor Evaluation of Stroke patients. Manual. Oslo: Clinic for Geriatrics and Rehabilitation Medicine, Ullevål University Hospital, 1994.
- 18.
Wyller TB, Sødring KM, Sveen U, Ljunggren AE, Bautz-Holter E. Predictive validity of the Sødring Motor Evaluation of Stroke Patients (SMES). Scand J Rehab Med 1996; 28: 211 – 6.
- 19.
Dejong G, Branch LG. Predicting the stroke patients’ ability to live independently. Stroke 1982; 13: 648 – 55.
- 20.
Wylie CM. Measuring and results of rehabilitation of patients with stroke. Public Health Report 1967; 82: 893 – 8.
- 21.
Wade DT, Skilbeck CE, Hewer RL. Predicting Barthel ADL score at 6 months after an acute stroke. Arch Phys Med Rehabil 1983; 64: 24 – 8.
- 22.
Wiklund I, Romanus B. A comparison of quality of life before and after arthroplasty in patients with arthrosis of the hip joint. J Bone Joint Surg Am 1991; 73: 765 – 9.
- 23.
Hunt SM, McKenna SP, McEwan J, Williams Papp E. The Nottingham Health Profile: subjective health status and medical consultation. Soc Sci Med 1981: 15A: 221 – 9.
- 24.
Brazier JE, Harper R, Jones NM, O’Cathain A, Thomas KJ, Usherwood T et al. Validating the SF-36 health survey questionaire: a new outcome measure for primary health. BMJ 1992; 305: 160 – 4.
- 25.
International classification of impairment, disabilities and handicaps. A manual of classification relating to the consequeces of disease. Genève: WHO, 1980.
- 26.
Dickstein R, Hochermann S, Pillar T, Shaham R. Stroke rehabilitation. Three exercise therapy approaches. Phys Ther 1986; 66: 1233 – 8.
- 27.
Brittain KR, Peet SM, Castleden CM. Stroke and incontinence. Stroke 1998; 29: 524 – 8.
- 28.
Wikander B, Ekelund P, Milsom I. An evaluation of multidisciplinary intervention governed by functional independence measure (FIM) in incontinent stroke patients. Scand J Rehab Med 1998; 30: 15 – 21.
- 29.
Wyller TB, Kirkevold M. How does a cerebral stroke affect quality of life? Disabil Rehabil 1999; 21: 152–61.
- 30.
Laukkanen P, Kauppinen M, Era P, Heikkinen E. Factors related to coping with physical and instrumental activities of daily living among people born in 1904 – 1923. Int J Geriatr Psychiatry 1993; 8: 287 – 96.
- 31.
Wyller TB, Sødring KM, Sveen U, Ljunggren AE, Bautz-Holter E. Are there gender differences in functional outcome after stroke? Clin Rehabil 1997; 11: 171 – 7.