Sammenlikninger av effektiviteten ved sykehusene er et gjennomgående tema i industrialiserte land. Disse landene opplever en helsesektor i sterk vekst som tar en stadig større del av nasjonalbudsjettet. I Norge har andelen økt fra 3,3 % i 1960 til 9 % i 1998 (1). Den samme utviklingen ser vi i andre vestlige land (2, 3). Effektivitetsdebatten er et forsøk på å gripe inn i omkostningseksplosjonen i helsevesenet (4). Det primære målet er ikke nødvendigvis å redusere andelen av nasjonalbudsjettet som brukes på helse. Målet er snarere å sikre legitimitet og bevare en offentlig felles finansiering av helsetjenestene. Myndighetene må vise at ressursene brukes på riktig måte og at et tilnærmet gratis helsevesen for den enkelte ikke fører til overforbruk. I effektivitetsdebatten blir sammenlikning viktig. Nasjonale sammenlikninger kan brukes som grunnlag for læring, ressursfordeling eller til å lage rangeringslister. Internasjonale sammenlikninger kan brukes som grunnlag for sammenlikning av systemer. Hvilke typer sykehus og sykehusdrift får mest ut av ressursene? Hvordan er effektiviteten ved sykehus i land som har ulike organisatoriske og finansielle løsninger?
Å sammenlikne er problematisk og krever et datagrunnlag som er sammenliknbart. Det er for eksempel lite relevant å sammenlikne overskudd i norske offentlige sykehus med private, profittmaksimerende amerikanske sykehus. Utfordringen blir å finne frem til effektivitetsmål som er robuste og relevante. Det kan være rene tekniske problemer med hensyn til selve sammenlikningsgrunnlaget, som ulik begrepsbruk og metoden som brukes i sammenlikning. Og det kan være mer substansielle spørsmål om hva som egentlig utgjør en forskjell i forbindelse med sykehusenes prestasjoner. I denne artikkelen vil jeg belyse noen av disse forholdene ved kort å presentere noen sammenlikningsstudier, metoder som brukes i slike sammenlikninger og se på komparative effektivitetsstudier i en helsepolitisk sammenheng.
Hva sammenliknes og hvordan?
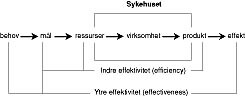
Komparative studier i sykehussektoren brukes oftest for å vurdere sykehusenes effektivitet og produktivitet. Effektivitet og produktivitet er begreper som ikke brukes entydig, og i dagligtalen brukes ofte begrepene om hverandre fordi de henger så tett sammen. Produktivitet er generelt hvor mye som skapes, mens effektivitet er hvorvidt arbeidet er virkningsfullt. Produktivitet er rent beskrivende, mens effektivitet er et normativt begrep ved at prestasjonene til sykehuset måles i forhold til en norm (5). Forskjellen mellom produktivitet og effektivitet kan illustreres med en arbeidstaker som etter åtte timers arbeidsdag er sliten og lurer på om han skal gå hjem. Han er fortsatt produktiv, men ikke lenger effektiv. Produktive sykehus er sykehus som har høy produksjon, mens ved effektive sykehus er dette relatert til arbeidsinnsats. Sykehus med lav produksjon kan likevel være effektive fordi de utnytter ressursene godt. I økonomiske analyser blir skillet essensielt, fordi defineringen av effektivitet og produktivitet bestemmer hvordan disse måles og hvordan analysene må tolkes. Allerede i NOU 1974: 59 (Effektiviseringsvirksomheten i sykehussektoren) (6) pekes det på behovet for et ”utvidet effektiviseringsbegrep”, og i NOU 1981: 25 (Medisinsk rasjonalisering) (7) lanseres begrepene indre og ytre effektivitet (fig 1) (5). Økonomer vil kalle ytre effektivitet for allokeringseffektivitet – hensiktsmessigheten av å bruke ressurser på akkurat de tjenester og kvaliteter man produserer i forhold til helsepolitiske mål. Den indre effektiviteten relateres til en norm om hva sykehuset burde kunne produsere ut fra gitt arbeidsinnsats – forholdet mellom faktisk og antatt maksimal produktivitet. Det forutsettes at kvaliteten holdes konstant.
I økonomiske modeller er det som oftest den indre effektiviteten som sammenliknes. Det sondres mellom to typer indre effektivitet: Kostnadseffektivitet , der effektivitet er målt ut fra kroner og ører, og teknisk effektivitet , der innsatsfaktorene gjerne er årsverk og antall senger.
I økonomiske analyser ser man på sykehusenes bruk av ressurser ved produksjon av helsetjenester. Dette innebærer at analysens formål blir om man gjør tingene ”riktig”, men analysen fanger ikke opp om man gjør de riktige tingene. Kritikken mot økonomiske modeller er gjerne rettet mot dette; mot de avgrensninger som gjøres og at man ikke vurderer ”bredere” aspekter ved helsetjenestene, for eksempel kvalitet, helseforbedring og prioriteringseffektivitet (5, 8, 9). Et argument for å måle sykehusenes prestasjoner kun ut fra sykehusenes indre effektivitet er at helsetjenesteforskning har vist at befolkningens livsstil har vel så stor betydning for helseresultatene som selve helsetjenesteproduksjonen (10, 11). Men det er viktig å påpeke at når forhold som kvalitet og helseforbedring ikke trekkes inn i modellene, skyldes det begrensningene i datamateriale og hva som lar seg kvantifisere (12).
I Norge har SAMDATA-publikasjonene (13 – 16) vært basis for diskusjonen om sykehusenes effektivitet. Her offentliggjøres tall fra det enkelte sykehus hva gjelder ressursbruk, sengetall, personalressurser, antall behandlede mv. Siden 1989 er det publisert sammenlikninger av kostnadseffektivitet målt som forholdet mellom kostnader og aktivitet korrigert for pasientsammensetning (15, 16).
DEA-metoden
Men det finnes også andre metoder for å måle effektivitet. Den for tiden hyppigst anvendte metoden er en såkalt DEA-metode (Data Envelopment Analysis) (17 – 19). Her tas det utgangspunkt i den indre effektiviteten (forholdet mellom faktisk produktivitet og høyest mulige produktivitet).
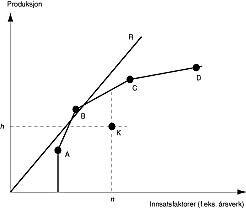
I korte trekk måles effektiviteten ved at man definerer ”beste praksis” og rangerer resten av sykehusene i forhold til denne. I modellen sammenstilles flere innsatsfaktorer og produkter. Modellen åpner opp for at det kan finnes ulik sammensetning av innsatsfaktorer. De sykehusene som får mest ut av sine andeler med innsatsfaktorer, danner en front som de andre sykehusene kan måles mot. Dette kan illustreres i en prinsippskisse (fig 2) (20), der det for enkelhetens skyld kun sees på forholdet mellom én innsatsfaktor og ett produkt (21). Sykehusene A, B, C og D er ut fra sine forutsetninger effektive sykehus. De har lavest ressursbruk for en gitt produksjon. Metoden tar hensyn til sykehusenes størrelse, slik at de sykehusene som danner fronten, varierer med andelen de bruker av ulike innsatsfaktorer, men de er likevel effektive sykehus enten de utnytter stordriftsfordeler eller fleksibiliteten og oversiktligheten i å være små sykehus (20, 21). Den rette linjen R viser effektiviteten hvis man ikke tar hensyn til betydning av størrelse. Avstanden fra denne linjen kan tolkes som betydningen av fordeler eller ulemper ved å være enten et stort eller et lite sykehus. Avstanden fra linjen er et uttrykk for hvor mye av effektivitetspotensialet som skyldes volumet av produksjonen. På denne måten kan man tolke sykehus Ks plassering i diagrammet som at det kunne vært tjent med å øke produksjonsvolumet h , gitt den høye andelen bruk av innsatsfaktor n.
Metoden har den fordel at den lett håndterer situasjoner med flere ”produkter”, som for eksempel antall innleggelser eller antall polikliniske konsultasjoner. Den legger få restriksjoner på den teknologien (prosedyrer og andel av ulike innsatsfaktorer) som definerer beste praksis, og den håndterer sammenlikning av effektivitet mellom sykehus som varierer både med hensyn til pasientsammensetning og størrelse.
En svakhet ved modellen er at den er sensitiv for om ulike innsatsfaktorer eller produkter utelates eller inkluderes i modellen. Hvis for eksempel enkelte produkter utelates i modellen, kan et sykehus feilaktig klassifiseres som lite effektivt fordi det brukes ressurser til nettopp en eller flere av de produktene som er utelatt, for eksempel utdanning. Men tilsvarende kan det være problematisk å ta med produkter av marginal betydning, fordi enkelte sykehus da blir klassifisert som effektive, til tross for at de bruker ressurser på ubetydelige produkter (22).
Samtidig gir denne modellen muligheter for å undersøke ulike sider ved sykehusene ved at ulike mål kan studeres. Det er mulig å se på enkelte produksjonsmål og hvordan sykehusene utnytter enkelte innsatsfaktorer. For eksempel kan man se på legeproduktiviteten isolert og relativt i forhold til sykehusets totale effektivitet. Resultatene av slike studier kan gi grunnlag for å vurdere om enkelte innsatsfaktorer bør økes eller reduseres. Hagen og medarbeideres studier av sykehusenes effektivitetsutvikling fra 1997 til 1998 viser at sykehusenes totale effektivitet har økt i perioden, mens legeproduktiviteten er redusert (19).
Det finnes seks studier der man bruker DEA-metoden for å analysere effektivitetspotensialet ved norske sykehus (14, 19, 23 – 26). Disse studiene indikerer at norske sykehus har et effektivitetspotensial på 6 – 9 %. Dette er ikke mye, sammenliknet med DEA-analyser som er gjort av andre sektorer i offentlig forvaltning. Disse studiene viser ofte et effektiviseringspotensial på over 20 % (11). Man bør være forsiktig med å trekke slutninger om samlet effektiviseringspotensial fra denne type studier. Både operasjonalisering av aktivitet og ressursbruk, samt antall sykehus som inngår i analysen, vil kunne påvirke gjennomsnittlig effektiviseringsnivå i betydelig grad. Denne typen analyser er best egnet til å sammenlikne grupper av sykehus samt utvikling over tid.
Et problem i forbindelse med komparative effektivitetsstudier er at sykehusenes interne variasjon ikke fanges opp og dermed ikke direkte kan inngå for å forklare årsaken til ineffektivitet. Data på avdelingsnivå eller også helt ned på de enkelte diagnoser ville gitt bedre informasjon til hjelp ved styringen av det enkelte sykehus. På denne måten ville man kunne sammenlikne hvordan den enkelte avdeling håndterer spesifikke pasientgrupper og hvor mye ressurser som blir brukt på dem. Dette er vanskelig å få til, fordi det enkelte sykehus har ulike måter å organisere virksomheten på. Det er for eksempel vanskelig å regne ut den kirurgiske virksomhets ressursbruk når enkelte sykehus ”blander” medisinske pasienter inn på de kirurgiske sengeavdelingene. Imidlertid lar det seg gjøre å lage modeller som tar hensyn til sykehusenes egenart. Ved å konstruere dikotome variabler (dummy) for hvert enkelt sykehus går det an å kontrollere for effekten av de enkelte sykehus, slik det blir gjort i studien av effekter av innsatsstyrt finansiering (19).
Flernivåanalyser
En annen metode, som kun i begrenset grad har vært benyttet og da som oftest i forbindelse med analyser av skoleprestasjoner, er en såkalt flernivåmodell. Modellen bygger på samme prinsipper som ordinære regresjonsmodeller, men prøver å finne et uttrykk for det såkalte restleddet, det som er uforklart i modellen. Dette er individuelle variasjoner i datamaterialet og blir ofte sett på som problematisk i ordinære regresjonsmodeller.
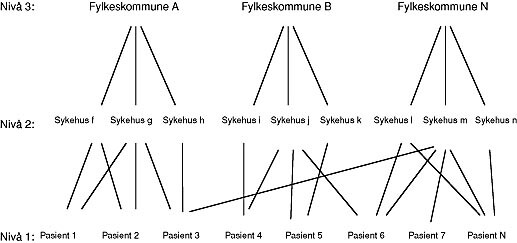
I flernivåmodeller vektlegges det at data ofte kan grupperes i et høyere nivå, og at dette høyere nivå har betydning for analysen. Ett nivå kan være pasienter, neste nivå kan være sykehus og tredje nivå fylkeskommuner (fig 3). Modellen antar at de ulike pasientene vil bli ivaretatt ulikt av de ulike sykehus, under ulike betingelser, og at det er et mønster i dette som kan modelleres. Flernivåanalyse modellerer data med komplekse strukturer og kobler mikronivå til makronivåer slik at vi kan analysere hvilken effekt de har på hverandre (27).
Flernivåanalyse har det lenge vært ønskelig å utføre. Helt siden Durkheims forskning på selvmord (første gang publisert i 1898) (28) har man forsøkt empirisk å se på betydningen av sosiale grupper og kontekstuelle forhold (29). Dette er vanskelig rent teknisk, fordi det innebærer svært kompleks modellering og store utregninger. Det er først i de senere år at effektiv programvare er tilgjengelig for å gjøre slike analyser. Totalt er det bare publisert ca. 300 artikler der man har brukt denne typen metoder, men det vil helt sikkert komme flere i tiden fremover – spesielt innen sykehussektoren etter hvert som data på mikronivå blir bedre og mer tilgjengelig (30).
Internasjonale sammenliknende studier av sykehus
Det finnes kun én internasjonal komparativ studie der Norge er med. Dette er studien til Mobley & Magnussen, som bruker DEA-modellen i sine analyser av effektiviteten i nordamerikanske sykehus versus norske sykehus (31). Studien tar for seg 50 norske offentlige sykehus (universitetssykehus, spesialsykehus og sykehus som ikke hadde data om DRG var ekskludert) og 178 private sykehus fra California (sykehus som ikke lot seg sammenlikne med norske ble ekskludert), delt inn i urbane profittmaksimerende sykehus, urbane ikke-profittmaksimerende sykehus og ikke-urbane ikke-profittmaksimerende sykehus. Denne inndelingen ble gjort for å sammenlikne grupper av sykehus for så å se på betydningen av hvorvidt de var profittmaksimerende eller ikke. Det ble kontrollert for ulikhet i pasienttyngde. Innsatsfaktorene var senger og personell. Personell ble omregnet til legeårsverk og årsverk for annet personell.
Studien viser at norske offentlige sykehus generelt ikke har lavere effektivitet enn private amerikanske sykehus. I stor grad skyldes dette to forhold. For det første evner norske sykehus å utnytte kapasiteten langt bedre enn hva de amerikanske sykehusene gjør, og for det andre er det mindre variasjon mellom de norske sykehusene enn hva tilfellet er i USA. Mobley & Magnussen konkluderer med at beste praksis i Norge er på nivå med beste praksis i USA, men at det er færre sykehus med lav effektivitet i Norge (32). I denne studien, som bruker data fra 1991, påpekes det at konkurransen om kontrakter mellom sykehus i USA fører til dublisering av kapasitet og dermed til lav kapasitetsutnytting. Den utviklingen man senere har sett i USA, hvor store Health Maintenance Organizations (HMO) opererer mye i tråd med den britisk/skandinaviske modellen, kan forstås på bakgrunn av dette.
Det er ingen andre studier der man forsøker å sammenlikne effektiviteten i norske sykehus med effektiviteten i sykehus fra andre land. Det er imidlertid en rekke skandinaviske studier som bruker DEA-modellen for å gjøre nasjonale studier. I Finland har Linna gjort en sammenlikning av finske sykehus, med særlig vekt på undervisning og forskningsfunksjoner (33). I Danmark har Olesen & Petersen gjort en produktivitetsanalyse av 70 danske sykehus (22), og i Sverige har Färe og medarbeidere gjort en produktivitetsanalyse av 17 svenske sykehus i perioden 1970 – 85 (34). Se Linnas artikkel (33) for en fullstendig liste over utførte effektivitets- og produktivitetsanalyser på sykehus.
I tabell 1 er det gitt en oppstilling av hva slags data som eksisterer fra Norden og California. De nordiske landene har et stort potensial for sammenlikninger fordi datamaterialet her er såpass likt. Riktignok benyttes i norske og finske studier årsverk som en indikator for arbeidsinnsats, mens i svenske og danske studier benyttes lønn eller antall arbeidstakere som indikator.
Tabell 1
Datagrunnlaget som er brukt i komparative analyser i Norden og California
| Norge |
California |
Sverige |
Danmark |
Finland |
|
| Referanser til studier: |
(12), (19), (16), (17), (18), (20) |
(California og Norge) (22), (21) |
(24) |
(15) |
(23) |
| Datatype: |
|||||
| Personellinnsats |
Årsverk/lønn |
Estimert årsverk/lønn (kun data på tilknytning) |
Årsverk/lønn |
Årsverk/lønn |
Årsverk/lønn |
| Driftsmidler |
Medikamenter/forbruksmateriellInvesteringer utelates |
Medikamenter/forbruksmateriell Investeringer utelates |
Produksjon per omkostningskrone |
Medikamenter/forbruksmateriellInvesteringer utelates |
|
| Interne tjenester |
Registreres ikke, anslagsvise beregninger |
Intern prising |
Registreres ikke, anslagsvise beregninger |
Registreres ikke, anslagsvise beregninger |
Registreres ikke, anslagsvise beregninger |
| Pasienttyngde/casemix |
Norske DRG-vekter, NPR |
Nordamerikanske DRG-vekter |
Svenske DRG-vekter |
Danske DRG-vekter (ikke fullt implementert) |
Finske DRG-vekter(ikke fullt implementert) |
| Kapitalkostnader |
Utelater investerings-kostnader |
Inkludert |
Utelater investerings-kostnader |
Utelater investerings-kostnader |
Utelater investerings-kostnader |
| Måling av prestasjoner: |
|||||
| Andel universitetsfunksjoner/forskning |
Antall medisinstudenter/antall publikasjoner |
Antall medisinstudenter/antall publikasjoner |
Antall medisinstudenter/antall publikasjoner |
Antall medisinstudenter/antall publikasjoner |
Antall medisinstudenter/antall publikasjoner |
| Skille elektiv/øyeblikkelig hjelp |
Ja |
Nei |
Ja |
Ja |
Ja |
| Avdelingsvise budsjetter |
Nei |
Ja |
Nei |
Nei |
Nei |
| Antall senger |
Ja |
Ja |
Ja |
Ja |
Ja |
| Antall liggedager |
Ja |
Ja |
Ja |
Ja |
Ja |
| Antall langtidsliggende pasienter |
Ja |
Ja |
Ja |
Ja |
Ja |
| Dødelighet |
Ja |
Ja |
Ja |
Ja |
Ja |
| Poliklinikk |
Finansiert over trygdekassen |
Inngår ikke i DRG-vekting |
Inngår i DRG-vektingen |
||
| Kvalitetsmål |
Primært sentrale registre på noen områder Enkelte lokale HELTEF-undersøkelser |
Lokale registre |
Arbeider med å knytte lokale registre sammen |
Arbeider med å knytte lokale registre sammen |
Sentrale registre på noen områder |
Komparative studier i en helsepolitisk sammenheng
Komparative studier har et helsepolitisk aspekt ved at de ofte er knyttet opp til politiske beslutninger. Det er vanskelig å komme utenom at resultatene som forskerne kommer frem til i komparative studier, danner grunnlag for reformer i neste omgang. Dette gjør at det blir særdeles viktig å se på hva forskerne legger til grunn for valg av innsatsfaktorer og effektivitetsmål i sine analyser, og de begrensninger som ligger der.
Sammenlikninger mellom sykehus og spesielt fra ulike land vil ha klare begrensninger. Norske sykehus varierer for eksempel svært i størrelse. Det største sykehuset utfører like mange årsverk som de 22 minste sykehusene til sammen (13). Dette avspeiler at sykehusene kan ha ulike formål og funksjoner. Det er grunn til å tro at lokaliseringen av for eksempel Kirkenes sykehus er gjort ut fra helt andre kriterier enn effektivitetshensyn. Eksemplet viser hvor viktig det er å skille mellom beskrivelse og forklaring, særlig når komparative studier brukes som grunnlag for politiske avgjørelser.
Argumentet for at komparative studier bør brukes til å lage rangeringslister, er at det gir grunnlag for å danne bedre belønningssystemer. Det har vært vanlig at sykehus som ikke holder budsjettene, ”belønnes” ved at de nesten automatisk får dekket sine budsjettoverskridelser (35). Dette kan svekke legitimitetsgrunnlaget for en offentlig finansiering. Med effektivitetssammenlikninger vil sykehus som evner å vise god utnyttelse av ressursene, i større grad kunne bli belønnet enn sykehus som er mindre effektive.
En kritikk av belønning ut fra effektivitet basert på komparative effektivitetsanalyser er at de kun omfatter kvantitative og dokumenterbare størrelser og ignorerer kunnskap av mer kvalitativ art. Særlig reformene i det britiske offentlige helsevesen (NHS) er blitt kritisert for å være for orientert mot evalueringer, dokumentasjon og standarder, mens erfaringene er at disse ofte er utilstrekkelige til å vurdere reformer (36). Pettersen & Bjørnenak (8) fanger opp denne kritikken i et sitat fra en ukjent kilde: ”Når man ikke kan måle det som er viktig, blir det man kan måle tillagt viktighet.” Endringer i kvalitative forhold blir oversett fordi de ikke er målbare (36).
I tolkingen av DEA-analyser forutsettes det at kvaliteten på tjenestene holdes konstant. Dermed unngår man konflikten mellom effektivitet og kvalitet. Men hvis behandlingen for samme diagnose varierer, sammenlikner man ikke lenger likt med likt. I realiteten er ”produktene” sjelden de samme, og kvaliteten kan påvirkes av organisatoriske endringer (37). Hvordan forskere måler effektivitet, sier dessuten noe om hva forskeren mener at sykehusene bør gjøre og langs hvilke dimensjoner en effektivisering bør foregå. I dette ligger det et normativt aspekt som må gjøres tydelig, ikke minst før resultatene brukes av politikere og byråkrater som grunnlag for reformer.
Om effektivitetsstudier viser at Norges nordligste sykehus er ineffektivt, så betyr ikke dette at det da automatisk legges ned.
Oppsummerende betraktninger
Rangeringslister gir ofte en jakt på de dårligste, et ønske om å ”ta” de ansvarlige og en kamp om å kunne bortforklare. Dette er uheldig og tilslører nytten av å sammenlikne. Hensikten må være å vinne mer kunnskap om effekter av ulike måter å organisere på. Samtidig kan modellene benyttes til å analysere sammenhengen mellom institusjonelle forhold og effektivitet, som i studien til Magnussen & Mobley (32), eller betydningen av kostnader til undervisning og forskning, som i studien til Linna (33). Alternativet til komparative studier er illusjonen om at det ikke finnes variasjoner i helsetjenestetilbudet.
Jeg takker Grete Botten og Terje P. Hagen, Senter for helseadministrasjon, Universitetet i Oslo, og Jon Magnussen, SINTEF Unimed NIS, for gode litteraturhenvisninger, inngående kommentarer og kritiske innspill.
- 1.
Offentlige utgifter til helse og sosiale formål 1980 – 1998. Sosial- og helsedepartementet. www.odin.dep.no/shd/publ/1999/utgifterhelse/ (5.5.2000).
- 2.
OECD Health Data 98. A comparative analysis of 29 countries. Paris: Organisation for Economic Co-operation and Development, 1998.
- 3.
OECD. Measuring health care 1960 – 1983 expenditure, costs and performance. Paris: Organisation for Economic Co-operation and Development, 1985.
- 4.
Berg O, Haug C. Helsevesenets ”floker”: tanker om deres årsaker og håndtering. Reprint series 4. Oslo: Senter for helseadministrasjon, Universitetet i Oslo, 1998: 326 – 39.
- 5.
Hallandvik J-E. Helsetjeneste og helsepolitikk. Oslo: Universitetsforlaget, 1997.
- 6.
Norges offentlige utredninger. Effektiviseringsvirksomhet i sykehussektoren. NOU 1974: 59. Oslo: Universitetsforlaget, 1974.
- 7.
Norges offentlige utredninger. Medisinsk rasjonalisering. NOU 1981: 25. Oslo: Universitetsforlaget, 1981.
- 8.
Pettersen IJ, Bjørnenak T. Fra økonomisk teori til klinisk praksis: om økonomisk styring i helsesektoren. Oslo: Cappelen akademisk forlag, 1997.
- 9.
Lian OS. Mellom Hippokrates og Adam Smith: om utilitarisme, helseformer og den medisinske kultur. Tromsø: Institutt for sosiologi, Universitetet i Tromsø, 1999.
- 10.
McKeown T. The role of medicine dream, mirage or nemesis? Oxford: Blackwell, 1979.
- 11.
Sørensen R, Hagen TP, Borge L-E. Effektivitet i offentlig tjenesteyting. Bergen: Fagbokforlaget, 1999.
- 12.
Slagsvold B. Mål eller mening: om å måle kvalitet i aldersinstitusjoner. Oslo: Norsk gerontologisk institutt, 1995.
- 13.
Rønningen L. SAMDATA sykehustabeller 1998: sammenligningsdata for somatisk fylkeshelsetjeneste 1998. Trondheim: SINTEF Unimed NIS helsetjenesteforskning, 1999.
- 14.
Rønningen L, Magnussen J. Utvikling i produktivitet 1990 – 94. I: Kindseth O, Solstad K, red. SAMDATA SYKEHUS Rapport 5/96. Trondheim: Kommuneforlaget, 1996.
- 15.
Magnussen J. SAMDATA SYKEHUS Rapport 1/99: sykehussektoren i 1998 – fra rammefinansiering til ISF. Trondheim: SINTEF Unimed NIS helsetjenesteforskning, 1999.
- 16.
Magnussen J, Kalseth B. Sykehussektoren på 90-tallet. Trondheim: Kommuneforlaget, 1997.
- 17.
Erlandsen E, Kittelsen SAC. Effektivitetsmåling av offentlig tjenesteproduksjon: oversikt over DEA-studier. Bergen: Stiftelsen for samfunns- og næringslivsforskning, 1998.
- 18.
Erlandsen E, Førsund FR, Dalen DM. Metoder og datagrunnlag for måling og forbedring av effektivitet og kvalitet i kommunal virksomhet. Bergen: Stiftelsen for samfunns- og næringslivsforskning, 1996.
- 19.
Hagen TP, Iversen T, Magnussen J. ISF og sykehusenes effektivitet: erfaringer fra 1997 og 1998. Helseøkonomisk forskningsprogram (HERO). Oslo: Senter for helseadministrasjon, Universitetet i Oslo, 2000.
- 20.
Bjørnenak T. Understanding cost differences in the public sector: a cost drivers approach. Bergen: Foundation for research in economics and business administration, 1999.
- 21.
Hagen TP, Iversen T. Målestokk-konkurranse eller kostnadskompensasjon? Oslo: Senter for helseadministrasjon, Universitetet i Oslo, 1999.
- 22.
Olesen OB, Petersen NC. Måling af sygehusets produktivitet – en anvendelse af DEA-metoden og DRG-systemet. København: Jurist- og Økonomforbundets Forlag, 1999.
- 23.
Magnussen J. Hospital efficiency in Norway: a nonparametric analysis. Bergen: Department of Economics, University of Bergen, 1994.
- 24.
Hagen TP. Stykkprising av sykehustjenester. Oslo: Norsk institutt for by- og regionforskning, 1994.
- 25.
Hagen TP. Agenda setting power and moral hazard in principalagent relationships: evidence from hospital budgeting in Norway. Oslo: Norsk institutt for by- og regionforskning, 1997.
- 26.
Magnussen J. Efficiency measurement and hospital production. Health Service Research 1996; 31: 21 – 37.
- 27.
Goldstein H. Multilevel statistical models. 2. utg. London: Edward Arnold, 1995.
- 28.
Durkheim E. Selvmordet: en sosiologisk undersøkelse. Oslo: Gyldendal, 1981.
- 29.
Hox JJ, Kreft IGG. Multilevel analysis methods. Sociological Methods & Research 1994; 22: 283 – 99.
- 30.
Carey K. A multilevel modelling approach to analysis of patient costs under managed care. Health Econ 2000; 9: 435 – 46.
- 31.
Mobley LR, Magnussen J. An international comparison of hospital efficiency: does institutional environment matter? Applied Economics 1998; 30: 1089 – 100.
- 32.
Magnussen J, Mobley LR. The impact of market environment on excess capacity and the cost of an empty hospital bed. International Journal of the Economics of Business 1999; 6: 383 – 98.
- 33.
Linna M. Measuring hospital performance: the productivity, efficiency and costs of teaching and research in Finnish hospitals. Helsinki: STAKES National Research and Development Centre for Welfare and Health, Helsinki University of Technology, 1998.
- 34.
Färe R, Grosskopf S, Lindgren B, Roos P. Productivity development in Swedish hospital: a Malmquist index approach. I: Charnes A, Cooper W, Lewin A, Seiford L, red. Data envelopment analysis: theory, methodology and applications. Boston: Kluwer Academic Publisher, 1994.
- 35.
Klein R. Why Britain is reforming the NHS – again. Health Affairs 1998; 17: 111 – 25.
- 36.
Carlsen F. Thatchers helsereform – hvordan gikk det? Tidsskr Nor Lægeforen 2000; 120: 849 – 51.
- 37.
Kjekshus LE, Johnsen A, Bjørngaard JH. Med stetoskop og diktafon: bruk av legenes spesialistkompetanse. Trondheim: SINTEF Unimed NIS Helsetjenesteforskning, 1999.