Kreft er, nest etter hjerte- og karsykdom, den vanligste dødsårsak hos kvinner. En firedel av krefttilfellene hos kvinner er brystkreft og en tidel kreft i kvinnelige kjønnsorganer (1). Formålet med denne undersøkelsen var å kartlegge grad av tilfredshet med helsetjenesten samt psykiske, sosiale og økonomiske konsekvenser av sykdommen hos kvinner med kreft. Videre ønsket vi å undersøke i hvilken grad pasientene brukte alternativ behandling og deres holdninger til kliniske forsøk. Undersøkelsen ble gjennomført i 14 europeiske land samt Israel, og samlet resultat er publisert (2).
Tabell 1
Deltakende sykehus og svarprosent
| Registeringsskjemaer |
|||
| Sykehus |
Sent ut |
Returnert |
Svarprosent |
| Aust-Agder Sentralsjukehus |
70 |
31 |
72 |
| Buskerud Sentralsykehus |
70 |
30 |
63 |
| Bærum sykehus |
70 |
37 |
56 |
| Fylkesjukehuset i Kristiansund |
50 |
9 |
18 |
| Fylkesjukehuset i Volda |
50 |
10 |
20 |
| Fylkesjukehuset i Odda |
50 |
4 |
8 |
| Gjøvik fylkesjukehus |
70 |
33 |
67 |
| Hammerfest sykehus |
50 |
2 |
4 |
| Harstad sykehus |
50 |
17 |
68 |
| Haukeland Sykehus |
175 |
62 |
49 |
| Innherred sykehus |
70 |
29 |
85 |
| Kirkenes sykehus |
50 |
5 |
56 |
| Kongsberg sykehus |
50 |
14 |
82 |
| Larvik sykehus |
50 |
7 |
88 |
| Lillehammer fylkesykehus |
70 |
9 |
13 |
| Gravdal sykehus |
50 |
4 |
8 |
| Montebello-senteret, Mesnali |
50 |
33 |
67 |
| Nordland Sentralsykehus |
70 |
12 |
30 |
| Regionsykehuset i Trondheim |
175 |
112 |
71 |
| Sentralsjukehuset i Møre og Romsdal |
70 |
20 |
67 |
| Sentralsjukehuset i Sogn og Fjordane |
70 |
25 |
68 |
| Sentralsykehuset i Akershus |
70 |
43 |
61 |
| Ullevål sykehus |
175 |
97 |
69 |
| Vest-Agder Sentralsykehus |
70 |
22 |
79 |
| Vestfold Sentralsykehus |
120 |
61 |
50 |
| Sentralsjukehuset i Rogaland |
100 |
105 |
100 |
| Sykehuset Østfold, avdeling Sarpsborg |
70 |
28 |
49 |
Materiale og metode
Et norsk arbeidsutvalg (appendiks) tilpasset til sammen 50 spørsmål til norske forhold. Undersøkelsen var basert på et flervalgsskjema som pasientene selv fylte ut. Besvarelsene var anonyme.
I alt ble 1 574 skjemaer sendt ut til et utvalg av 29 norske sykehus som behandler kreftpasienter. 27 sykehus deltok, og svarprosenten vises i tabell 1. Av regionsykehusene deltok Haukeland Sykehus, Regionsykehuset i Trondheim og Ullevål sykehus. De øvrige sykehus var, som tabell 1 viser, i hovedsak sentralsykehus valgt ut for å få god geografisk spredning.
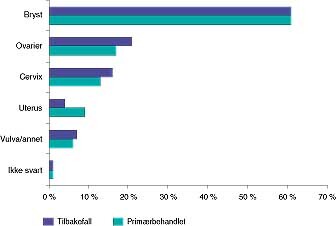
Skjemaene ble delt ut og undersøkelsens hensikt forklart til den enkelte pasient av lege og/eller sykepleier ved aktuelle sykehus. 861 (55 %) av skjemaene ble returnert, med fordeling på diagnoser slik figur 1 viser. Vi vet dessverre ikke hvor mange pasienter som fikk skjemaet og hvor mange av dem som svarte. Fordelingen av primærtilfeller og tilbakefall var omtrent lik for hver kreftform. Aldersfordelingen viste at 30 % av pasientene var under 50 år, 40 % var i aldersgruppen 50 – 64 år, resten var over 64 år. 68 % levde med partner og 84 % hadde født barn. Det var ingen vesentlig forskjell mellom kvinner operert for brystkreft og kvinner som var operert for gynekologisk cancer.
76 % av pasientene med gynekologisk kreft og 58 % av brystkreftpasientene hadde avsluttet aktiv behandling, mens 15 % og 23 % var i aktiv behandling på undersøkelsestidspunktet.
Resultater
Diagnosen
Bare 32 % av kvinnene mente at de visste mye om sykdommen før de fikk diagnosen, 21 % visste litt og 44 % visste svært lite eller ingenting. De som visste mye, var oftere universitetsutdannet og i god allmenntilstand. Kildene til den informasjonen de hadde, var først og fremst samtaler med familie, venner og kolleger samt fjernsyn, ukeblader og aviser. Bare en femdel hadde fått sin informasjon fra pasientorganisasjoner og helsepersonell.
85 % av pasientene mente at utsiktene til overlevelse var gode dersom kreftsykdommen ble oppdaget tidlig. Bare 6 % hadde den oppfatningen at sykdommen ville føre til døden, og 5 % mente at mulighetene for overlevelse var dårlige. Ingen mente at kreft er smittsomt, men 15 % mente at sykdommen var deres egen feil og 26 % hevdet at kreft går i familier.
Hvilke tiltak kvinnene i de forskjellige aldersgruppene hadde gjennomført for å få en diagnose tidlig, vises i tabell 2. 40 % av kvinnene gjorde brystundersøkelse selv, mens bare 13 % fikk utført undersøkelse hos lege. 21 % hadde vært til mammografi.
74 % av kvinnene i undersøkelsen hadde fått utført livmorhalscytologi, 87 % av dem under 50 år og 36 % i aldersgruppen over 70 år.
For brystkreft hadde 76 % av pasientene selv oppdaget svulsten, 19 % av svulstene var påvist ved mammografi og 11 % av lege. Når det gjelder gynekologisk cancer, hadde 60 % oppdaget kreften selv, i 36 % av tilfellene ble den oppdaget av lege.
En firedel av brystkreft- og en tredel av gynekologipasientene ventet mer enn én måned fra de fikk symptomer til de søkte lege. Median ventetid var imidlertid henholdsvis én og to uker, det betyr at de fleste søkte lege raskt.
Mediantiden fra pasientene hadde kontaktet lege til de fikk den endelige diagnosen var to uker. For 34 % av de gynekologiske pasientene og 26 % av brystkreftpasientene tok det imidlertid mer enn én måned før diagnosen var klar.
25 % fikk beskjed om diagnosen per telefon og 9 % skriftlig. To tredeler fikk kreftdiagnosen under en konsultasjon – 52 % fra en spesialist, 14 % fra en allmennpraktiker. Det var ingen vesentlig forskjell mellom kvinner med brystkreft og kvinner med gynekologisk kreft i så henseende.
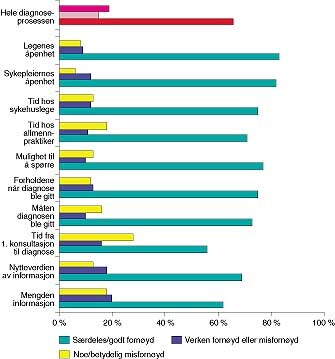
Kvinnenes tilfredshet med måten diagnostikken foregikk på er illustrert i figur 2. Pasientene krysset av på en seksdelt skala fra +2 (svært fornøyd) til − 2 (svært misfornøyd). For å forenkle fremstillingen har vi slått sammen to og to trinn i skalaen. 83 % var fornøyd (+1) og særdeles fornøyd (+2) med legenes åpenhet, mens bare 62 % var fornøyd/særdeles fornøyd med mengden informasjon de fikk.
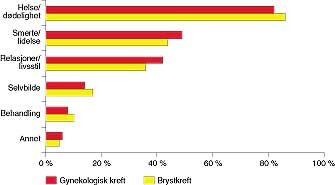
Bekymringer ved primærdiagnostikken vises i figur 3. For begge krefttyper er det frykten for lidelse og død som dominerer, mens bare 8 % og 10 % (gynekologisk kreft/brystkreft) hadde vært engstelige for behandlingen. Liknende tall fant vi ved tilbakefall.
Tre firedeler av pasientene hadde noen de kunne snakke med om sykdommen. 23 % hadde ingen, men en firedel av disse opplyste at de ikke ønsket noen å snakke med (5 % av alle). 3 % av alle savnet noen å snakke med. Kvinner uten ektefelle/samboer hadde vanskeligst for å finne noen å snakke med.
Behandlingen
26 % av brystkreftpasientene og 34 % av pasientene med gynekologisk kreft måtte vente én måned eller mer fra de fikk diagnosen til behandlingen startet. For dem med tilbakefall var tiden i gjennomsnitt lengre, idet 34 % måtte vente mer enn én måned.
Behandlingen ble diskutert med 49 % av brystkreft- og 24 % av gynekologipasientene i primærsituasjonen og med henholdsvis 41 % og 20 % ved tilbakefall. Undersøkelsen viste imidlertid at 59 % av brystkreftpasientene og 73 % av pasientene med gynekologisk kreft ikke ønsket å være involvert i behandlingsvalgene. Det kan se ut som brystkreftpasienter i noe større grad både ønsket og fikk anledning til å delta. 6 % av gynekologi- og 5 % av brystkreftpasientene ønsket å være involvert, men ble det ikke. Det var ingen forskjell mellom tilbakefalls- og primærsituasjonen i så henseende.
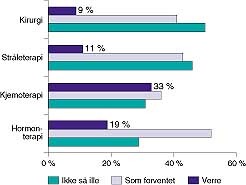
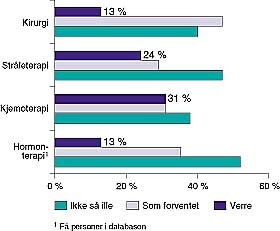
Pasientenes erfaring med behandlingen fremgår av figur 4 (gynekologisk kreft) og figur 5 (brystkreft). Som man kan se, var særlig kjemoterapien verre enn de hadde forestilt seg, mens kirurgien og strålebehandlingen stort sett var slik de hadde tenkt seg eller bedre. Når det gjelder kirurgien, var 21 % av pasientene misfornøyd med informasjonen om mulige komplikasjoner. Bare 8 % var misfornøyd med pleien og 11 % med ventetiden i sykehuset. Liknende respons fikk man på stråleterapien. Når det gjelder kjemoterapien, var færre misfornøyd med informasjonen om bivirkninger og pleie. For hormonterapi, derimot, var så mange som 50 % misfornøyd med informasjonen om de bivirkninger man kunne få, 14 % var misfornøyd med pleien og 11 % med ventetiden i sykehuset.
Reisetiden til behandling var mindre enn en time for 585 av pasientene, og medianverdien var 70 minutter.
Tabell 2
Helseundersøkelser pasientene hadde fått utført før diagnosetidspunktet
| Alder (år) |
||||
| Totalt |
< 50 |
50 – 69 |
< 70 |
|
| Type undersøkelse |
(%) |
(%) |
(%) |
(%) |
| Selvundersøkelse av brystene |
40 |
44 |
42 |
27 |
| Regelmessig underlivsundersøkelse |
74 |
87 |
78 |
36 |
| Regemessig mammografi |
21 |
15 |
25 |
13 |
| Regelmessig legeundersøkelse av brystene |
13 |
12 |
15 |
7 |
Pasientenes erfaring med helsepersonellet
Flertallet var godt fornøyd med sykehusoppholdet totalt sett. Bare 7 % var direkte misfornøyd. Når det gjaldt psykisk støtte, var 7 % misfornøyd med sykepleierne og 12 % med legene. Med hensyn til tilgjengeligheten på leger, kunnskapsnivået hos allmennpraktikeren og kommunikasjonen mellom sykehuset og allmennpraktikeren, viste tilbakemeldingene noe dårligere tilfredshet, idet mellom 15 % og 20 % var misfornøyd med dette.
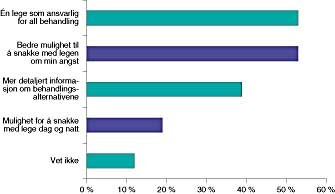
Pasientenes ønsker når det gjaldt behandling og pleie fremgår av figur 6. Deres dominerende behov var å ha én lege som i størst mulig grad var tilgjengelig. Et viktig behov var å få anledning til å snakke med legen om frykt samt å få mer detaljert informasjon om behandlingsalternativene.
Generell helsetilstand etter behandlingen
Kreftpasientenes generelle helsetilstand slik de selv oppfatter den ble undersøkt. 71 % av primærtilfellene følte seg ved god helse og 10 % mente helsetilstanden var dårlig. 56 % av tilbakefallspasientene angav god helsetilstand og 18 % dårlig.
Sosioøkonomisk situasjon
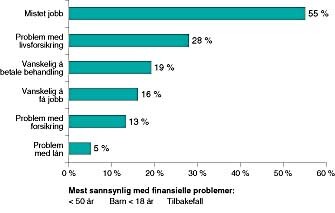
Med hensyn til arbeidsliv går det igjen i alle helseregionene at nær halvparten av dem som var i aktivitet før diagnosen, ikke kom tilbake til arbeidslivet etter behandling (tab 3). 95 av 861 pasienter (11 %) oppgav å ha fått økonomiske problemer pga. sykdommen. De problemer de hadde, fremgår av figur 7. Som man kan se, har mer enn halvparten av 95 kvinner mistet jobben eller ikke klart å gå tilbake på jobb, en firedel har hatt livsforsikringsproblemer og 5 % problemer med lån. Det var særlig dem med tilbakefall og som var under 50 år med barn under 18 år som hadde problemer.
83 % mente at den behandling de hadde fått var optimal og ikke affisert av manglende ressurser i helsevesenet. 6 % mente at resursmangel hadde hatt negativ effekt. 11 % svarte ikke på spørsmålet.
Familiære og emosjonelle forhold
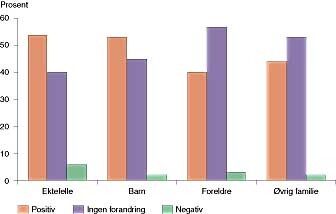
Kreftsykdommens effekt på relasjonene til familien var i hovedsak positiv både med hensyn til partner, barn og foreldre (fig 8). 89 % mente at partnerens evne til å håndtere situasjonen hadde vært god. Samme opplevelse hadde pasientene når det gjaldt venner. Blant fjernere bekjente og på jobben, både kolleger og arbeidsgiver, var det ikke vesentlige forandringer i forholdet etter kreftdiagnosen, dog angav 8 % forverring vis-ã-vis arbeidsgiver.
To tredeler av pasientene opplevde at sykdommen hadde fått dem til å verdsette livet høyere. 16 % av brystkreftpasientene og 15 % av pasientene med gynekologisk kreft følte seg mindre seksuelt attraktive, og henholdsvis 13 % og 9 % mindre feminine. 30 % av brystkreft- og 14 % av gynekologipasientene fikk negative følelser for kroppen sin. For 23 % av brystkreft- og 35 % av gynekologipasientene hadde sykdommen hatt negativ effekt på seksuallivet. 24 % i hver gruppe unnlot å svare på dette spørsmålet. De som hadde størst problemer, var gynekologiske kreftpasienter, særlig de som var yngre enn 50 år.
Behov for og tilgang på støttefunksjoner
Behovet for støtte fra helsevesenet og andre ser ut til å ha vært størst like før og like etter operasjon, da man kom hjem fra sykehuset og da man ventet på diagnosen. Rundt halvparten av pasientene etterlyste støtte i disse situasjonene. Det var ingen vesentlig forskjell mellom primærtilfeller og tilbakefallstilfeller og heller ikke mellom kreftformene.
De som hadde støttet kvinnene i sykdommens forskjellige faser, var først og fremst familie, i mindre grad helsepersonell og bare for omtrent en femdel støttegrupper av annen karakter. Mønsteret var stort sett likt, bortsett fra at andelen som hadde hatt kontakt med støttegrupper var størst for brystkreftpasientene. Man må ta med i vurderingen at 41 % av gynekologi- og 26 % av brystkreftpasientene svarte at de ikke visste at støttegrupper fantes.
67 % av pasientene svarte at det ikke fantes støttegruppe for familien. Av disse var det 57 % som ønsket dette hadde det vært tilgjengelig. Det gjaldt først og fremst for pasienter under 50 år med små barn og de som var i dårlig allmenntilstand.
Alternativ behandling
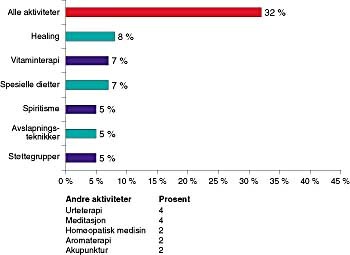
32 % av pasientene hadde benyttet en eller annen form for alternativ behandling (fig 9). Som rimelig kan være var bruk av dette mest utbredt blant dem som hadde fått tilbakefall. 44 % av pasientene med tilbakefall hadde prøvd slik behandling, mot 28 % av dem med primærsykdom.
Årsaken til at kvinnene hadde forsøkt alternativ behandling var forskjellig. 67 % trodde at det ville hjelpe til med å stimulere immunsystemet. 37 % trodde at det kunne gi en tilleggseffekt i forhold til den medisinske behandlingen og 22 % var villige til å prøve hva som helst. 19 % opplyste at det gav dem en følelse av å ha kontroll med behandlingen og 12 % trodde det kunne redusere bivirkningene. Bare 1 % ville erstatte deler av ordinær medisinsk behandling med alternativ behandling.
Kliniske forsøk
Bare 96 av 861 (11 %) var blitt spurt om å delta i kliniske forsøk. Av dem som var spurt, var fire av fem villige til å delta. Bare 6 % av de spurte sa at de ikke kunne tenke seg å delta i slike forsøk, 25 % var interessert og 45 % ønsket å vite mer før de eventuelt kunne uttale seg om deltakelse.
Diskusjon
Materiale og metode
Dette var en skjemabasert, anonym spørreundersøkelse hvor pasientene svarte på flervalgsspørsmål. De resultater som kommer frem, er subjektive oppfatninger på et tilfeldig tidspunkt i et langt sykdomsforløp, med de muligheter det gir for erindringsforskyvninger og fortrengninger. Svarprosenten, i gjennomsnitt 55, er basert på antall skjemaer hvert sykehus fikk tilsendt, ikke det antall kvinner som ble spurt om å delta. Det ble dessverre ikke registrert. Likevel vurderer vi det slik at undersøkelsen gir et representativt bilde fra våren 1997 av hvordan norske kvinner med kreft har opplevd å få diagnosen og hva de syntes om den behandlingen som fulgte, fordi det er et forholdsvis stort antall kvinner som har besvart spørsmålene.
Utvalget av sykehus ble gjort med tanke på at de måtte ha et rimelig antall kvinner med kreft i behandling over den fire uker lange undersøkelsesperioden og ha god spredning utover i landet. Undersøkelsen er således stort sett gjort i sentralsykehus. Alle regionsykehusene er med, bortsett fra Regionsykehuset i Tromsø og Det Norske Radiumhospital (beslutningen om å delta kom for sent til at de kunne inkluderes).
Nær fire femdeler av brystkreftpasientene og to tredeler av pasientene med gynekologisk kreft i undersøkelsen var ikke i aktiv behandling på undersøkelsestidspunktet. Vi har ikke opplysninger om hvor lenge det var siden de var i behandling, men ettersom de fortsatt gikk i kontroll ved sykehus, har det neppe vært mer enn fem år. Det er derfor grunn til å tro at det inntrykk de har, også av behandlingen, er representativt. 60 % hadde diagnosen brystkreft og 40 % gynekologisk kreft.
Tabell 3
Arbeidssituasjonen før og etter diagnosen (prosent). (Helseregioner: gammel inndeling)
| Totalt |
Oslo |
Region 1(unntatt Oslo) |
Region 2 |
Region 3 |
Region 4 |
Region 5 1 |
||||||||
| Før |
Etter |
Før |
Etter |
Før |
Etter |
Før |
Etter |
Før |
Etter |
Før |
Etter |
Før |
Etter |
|
| Hjemmeværende |
20 |
20 |
15 |
14 |
19 |
22 |
24 |
26 |
22 |
21 |
20 |
19 |
13 |
15 |
| I arbeid |
57 |
33 |
65 |
29 |
57 |
33 |
52 |
33 |
52 |
31 |
58 |
34 |
60 |
30 |
| Arbeidsløs |
9 |
28 |
11 |
44 |
6 |
27 |
5 |
19 |
8 |
28 |
9 |
27 |
15 |
38 |
| Student etc. |
9 |
12 |
9 |
12 |
10 |
11 |
10 |
17 |
11 |
13 |
7 |
12 |
5 |
8 |
| ||||||||||||||
Diagnosen
53 % av kvinnene opplyser at de hadde god kunnskap om kreftsykdom før de fikk diagnosen, 44 % svarte at de visste lite eller ingenting. Dette svaret, på lik linje med mange av de andre, gir opphav til flere nye spørsmål. Er det kunnskap om kreft generelt eller om det å være kreftpasient? Om det er kunnskap om kreft generelt eller om det å være kreftpasient de vet lite om, kan denne undersøkelsen ikke fortelle oss.
Vel 50 % opplyser at den informasjonen de har fått, kommer fra omgangskrets og massemedier. En femdel hadde fått informasjon fra helsepersonell og 12 % ved å lese bøker. Ønsker man å gå ut med systematisk helseinformasjon, er massemediene viktige.
Kreftpasientenes holdning til sin sykdom er generelt optimistisk. 85 % mener at overlevelsesmulighetene er gode, bare 6 % tror at sykdommen vil føre til døden og 5 % at muligheten for å overleve er dårlig. Det er verdt å merke seg at 15 % mener at det at de har fått kreft, kan ha vært deres egen skyld. Samtlige av disse synspunkter er det viktig å ha i bakhodet når man informerer.
I forhold til hva man vanligvis registrerer i andre land (3), er andelen som selv undersøker brystene forholdsvis høy (40 %). Om dette skyldes at de ved allerede å ha en kreftdiagnose er blitt mer bevisste på sykdommen eller om det også var slik før de ble syke, vet vi ikke. Det var imidlertid ikke mer enn 21 % som hadde fått utført mammografi. Vår undersøkelse ble gjort våren etter masseundersøkelsene med mammografi startet i fire fylker i Norge. Cirka 20 % kan dermed antas å representere et maksimumstall for bruk av mammografi i Norge før screeningen startet. Andelen som fikk utført livmorhalscelleprøver var 74 %, i aldersgruppen under 50 år høy som 87 %. Dette er som forventet, siden masseundersøkelse mot livmorhalskreft har vært landsdekkende fra 1995.
Fortsatt er det slik at de aller fleste selv er den første til å reagere på symptomer og tegn til kreftsvulst, 76 % for brystkreft og 59 % for gynekologisk kreft. Screening påviste henholdsvis 19 % og 13 %. Ettersom brystkreftscreeningen nettopp hadde startet og livmorhalskreft utgjør om lag en firedel av underlivskreften, er dette ikke så merkelig. Slik spørsmålet er stilt, er det uklart om svulsten ble oppdaget ved den organiserte offentlige screeningen eller ved privat rekvirert mammografi. Ettersom få fylker hadde startet screening ved tidspunktet for undersøkelsen, er nok svulsten i de fleste tilfellene funnet ved klinisk mammografi.
For livmorkropp- og eggstokkreft foretas ikke screeningundersøkelse i dag. Livmorhalskreft utgjør om lag en firedel av all underlivskreft (1). I hvilken grad pasientene selv skiller mellom organisert screeningundersøkelse eller undersøkelse utført av lege utenom screeningen, er ukjent. I lys av disse refleksjoner er 13 % oppdaget ved screening et usikkert, men relativt upåfallende tall.
Så mye som en firedel av brystkreftpasientene ventet mer én måned eller mer etter at de fikk symptomer før de gikk til lege. Her kan man kanskje oppnå noe ved informasjon gjennom massemediene. At 35 % av de gynekologiske kreftpasientene ventet mer enn én måned, er kanskje mindre påfallende. Symptomene er ofte vage til å begynne med. At det for en tredel tok mer enn en måned fra de kom til legen til diagnosen var klar, synes vi heller ikke er urovekkende. Det tar ofte tid å gjennomføre en utredning. Dette er nok også forklaringen på at det var litt flere pasienter med gynekologisk kreft (34 %) enn brystkreftpasienter (26 %) som opplevde en utredningstid på over en måned. Middeltiden for utredning av brystkreft var så kort som to uker. Det betyr at for noen pasienter har utredningstiden vært svært lang. Slik vårt materiale er registrert, lar det seg imidlertid ikke analysere hvor lang. Det kan være verdt å gjøre en studie av dette fenomenet og dets årsaker.
25 % opplyser at de fikk sin diagnose over telefon, 9 % at den ble gitt skriftlig. Dette synes vi ikke er tilfredsstillende, selv om det kan være at noen av pasientene selv valgte det pga. lang reisetid og andre praktiske problemer. Kreftdiagnoser bør gis muntlig i en konsultasjon hvor det er enklere for pasienten å spørre og hvor legen lettere kan bedømme reaksjonen på diagnosen og hjelpe dem som får problemer. Her er en holdningskampanje rettet mot leger på sin plass. Det er da heller ikke mer enn 66 % av pasientene som er godt fornøyd eller svært fornøyd med den måten den diagnostiske prosessen ble gjennomført på. Tre firedeler var fornøyd med den tiden de fikk hos spesialist og allmennpraktiker og 69 % med nytteverdien av informasjonen som ble gitt. Her er det et forbedringspotensial.
Det ser på den annen side ut som om de fleste av pasientene har et brukbart nettverk rundt seg. Bare 23 % opplyste at de ikke hadde noen de kunne snakke med, og av disse ønsket en firedel ikke slik hjelp. Bare 3 % av det totale antall kvinner savnet noen å snakke med.
Bare 47 % av brystkreft- og 23 % av gynekologipasientene opplyste at legen hadde diskutert behandlingsalternativene med dem. Av dem med tilbakefall hevdet 34 % av pasientene at legene hadde diskutert behandlingsvalg. Om disse forholdsvis lave tall skyldes at pasientene ikke husker eller at de har misoppfattet spørsmålet, vet vi ikke. Imidlertid ønsker rundt to tredeler å overlate behandlingsvalget til sin lege, litt flere for gynekologisk kreft, litt færre for brystkreft. Bare 23 % av pasientene med gynekologisk kreft og 38 % av brystkreftpasientene gav uttrykk for at de ønsket å delta. Henholdsvis 6 % og 5 % av pasientene med et slikt ønske hadde ikke fått anledning til det. Vår oppfatning er at en pasient som ikke ønsker å være delaktig i valg av behandling, bør få et klart råd fra sin lege. Like klart er det at de som ønsker å delta, har rett til det.
Behandlingen
Spør man pasientene om hvordan behandlingen var i forhold til hva de hadde forestilt seg på forhånd, svarer bare ca. 10 % av brystkreftpasientene at kirurgien og strålebehandling var verre enn forventet, nær 50 % at den var mindre belastende enn de hadde forestilt seg. For gynekologisk kreft er tilsvarende tall 13 % for kirurgi og 27 % for stråleterapi. Det er altså tydelig at den stråleterapi som gis for gynekologisk kreft, føles mer belastende enn den brystkreftpasientene får. Kjemoterapi oppleves av 33 % av brystkreft- og 29 % av gynekologipasientene som verre enn forventet, for hormonbehandling er tallene 19 % og 13 %. Det er for begge kreftformer grunn til å informere bedre om bivirkninger, både når det gjelder behandling med cellegift, stråleterapi og hormonbehandling. Vi tror det er viktig for pasientenes mulighet til å takle sykdommen best mulig at de får et realistisk syn på hva som vil møte dem under behandlingen.
87 % av pasientene er generelt fornøyd eller svært fornøyd med den pleie og behandling de har fått i sykehuset, bare 7 % er direkte misfornøyd. Når det gjelder ventetider, er det bare omtrent tre firedeler av pasientene som er godt fornøyd eller svært godt fornøyd, 11 % og 15 % er misfornøyd. Tilgjengeligheten til legen kunne vært bedre, idet 62 % er fornøyd og 20 % misfornøyd. Pasientene markerer også en viss misnøye med helsevesenets evne til å koordinere undersøkelse og behandling på tvers av avdelinger, idet bare 61 % er fornøyd med dette og 17 % misfornøyd. Dette er områder med klart forbedringspotensial.
Misnøyen er sterkest med informasjonen. Det burde det ikke være for vanskelig å rette på. En holdningskampanje rettet mot legene gjennom medier og fagtidsskrifter bør gjennomføres, med resultatene fra denne undersøkelsen som utgangspunkt. Det er derfor ikke overraskende at man på spørsmålet om hva pasientene særlig skulle ønske seg, som vanligste svar får «en lege med ansvar for alle sider ved behandlingen» og «større mulighet til å snakke med legen om den angst og uro som følger sykdommen». 39 % av kvinnene ønsker seg mer detaljert informasjon om behandlingsalternativene. Det er da et misforhold til at bare 23 % av gynekologi- og 38 % av brystkreftpasientene gav uttrykk for at de ønsket å ta del i behandlingsvalget. På den annen side er det ikke unaturlig at det finnes en viss ambivalens til dette spørsmålet. Det gjør at det er viktig at legen i samtale med den enkelte pasient er var for vedkommendes ønsker. Den som ønsker informasjon og valg, har rett til å få det, mens den som ønsker å slippe, også bør respekteres.
I en kontinuerlig skala som strakte seg fra verst tenkelige helsetilstand til perfekt helse, var det bare 3 % av pasientene som befant seg i den dårligste femdelen av skalaen. 53 % lå i beste femdel og 11 % i nest beste. Rundt to tredeler av kvinner behandlet for kreft har det således helsemessig bra. Det er rimelig å tenke seg at det særlig er de med tilbakefall som har problemer. Det stemmer til en viss grad, idet 18 % av dem med tilbakefall og 10 % av dem som er under primærbehandling befinner seg i de dårligste to femdeler av skalaen, mens henholdsvis 56 % og 71 % er i den beste delen. 44 % av tilbakefallspasientene og 29 % av dem som er under primærbehandling beskriver sin helse som middels til dårlig. Det betyr at det er behov for et systematisk oppfølgingstilbud også til ferdigbehandlede kvinner. Tilbakefallspasientene har stort sett systematisk oppfølging, mens primærbehandlede av kapasitetsårsaker svært ofte ikke følges opp av sykehusene. Kanskje kunne et mer systematisk samarbeid mellom primærhelsetjeneste og sykehus være med på å løse dette problemet ved at primærlegene overtok kontrollen av kvinner med kreft etter en viss tid (4). På den annen side sliter også primærhelsetjenesten med kapasitetsproblemer (5).
Sosioøkonomisk situasjon
20 % av kvinnene med kreft var hjemmeværende husmødre og 9 % i ubetalt aktivitet som studier etc. før de ble syke. Denne andelen endret seg ikke vesentlig etter behandlingen i noen av regionene. Derimot skjedde det en betydelig forskyvning fra å være i arbeid før de ble syke (57 %) til å være utenfor arbeidslivet etterpå (33 %). I undersøkelsen ble det ikke spurt om hvor mange som ønsket/trodde at de kunne komme tilbake til arbeid. At nær halvparten av dem som var i arbeid før de ble syke, var sykmeldt eller uten arbeid etterpå, er et nokså oppsiktsvekkende funn. Det taler for at forholdene kanskje ikke er lagt godt nok til rette for å bringe dem tilbake til yrkeslivet. Bare 12 % av gynekologi- og 23 % av brystkreftpasientene var i aktiv behandling da de fikk utlevert spørreskjemaet. Det er derfor neppe behandlingen i seg selv som hindrer kvinnene i å komme i arbeid.
På spørsmålet om de hadde fått økonomiske problemer som direkte følge av sykdommen, svarte 95 av 861 (11 %) bekreftende. Av dem hadde 55 % mistet jobben, 28 % hadde fått problemer med livsforsikring og 5 % hadde vanskeligheter med å få/betale på lån. 11 % er kanskje ikke så stor andel, men når man vet at det lever ca. 130 000 mennesker som en gang har hatt en kreftdiagnose i Norge (1), blir 11 % et ikke uvesentlig tall. Det finnes tross alt muligheter for økonomisk støtte (6). Dette er igjen et eksempel på et område hvor mer informasjon kunne være nyttig.
Om lag 90 % av kvinnene opplyser at forholdet til partner, barn, foreldre og annen familie enten er blitt bedre eller er uendret. I 6 % av tilfellene har forholdet til partneren forverret seg, i 3 % er forholdet til foreldrene blitt dårligere og i 2 % av tilfellene forholdet til barn og annen familie. Tilsvarende tall finner man for venner og kolleger. Når det gjelder forholdet til arbeidsgiveren, opplyser 60 % at det ikke har endret seg, 32 % at det er blitt bedre og 8 % at det er blitt verre. I det store og hele ser det således ut som det sosiale nettverket rundt kvinner med kreft fungerer godt, selv om vi nok synes at det at 8 % har et dårligere forhold til arbeidsgiver, ikke er helt akseptabelt. Dette tallet samsvarer imidlertid godt med den andelen av kvinnene som angir økonomiske problemer.
Emosjonelt ser det ut til at det store flertall av kvinner med kreft takler situasjonen godt. Vel to tredeler opplyser at de verdsetter sitt liv mer etter at de fikk diagnosen og rundt halvdelen at de bekymrer seg mindre om småting enn før. 40 % av dem med brystkreft og 22 % av dem med gynekologisk kreft opplyser imidlertid at de er blitt mer bekymret for fremtiden. 30 % av pasientene med brystkreft og 14 % av dem med gynekologisk kreft har dårligere selvbilde, og henholdsvis 16 % og 15 % føler seg seksuelt mindre tiltrekkende. 23 % av brystkreftpasientene og 35 % av de gynekologiske kreftpasientene opplyser at sykdommen har hatt negativ effekt på deres seksualliv. Det er med andre ord en ikke ubetydelig andel som opplever en negativ endring i sitt seksualliv, hyppigst ved gynekologisk kreft. Det skyldes sannsynligvis at underlivsoperasjoner i mange tilfeller fører til smerte under samleie. På den annen side opplyser 89 % av 624 kvinner at deres partner taklet kreftsykdommen godt, 9 % hadde problemer og 2 % opplevde samlivsbrudd.
Nær halvparten av pasientene føler behov for bedre støtte fra helsevesenet enn det de ble tilbudt. Det er særlig i tiden før de får diagnosen og før og etter den kirurgiske behandlingen at behovet for slik støtte er størst. Tilbudet i perioden hvor de får kjemoterapi er nok heller ikke optimal, idet rundt en femdel etterlyser støttetiltak. I forbindelse med tilbakefall, en situasjon hvor man forventer et stort behov, ser det ut til at tilbudet er forholdsvis bra, idet bare 18 % med brystkreft og 15 % med gynekologisk kreft etterlyser mer støtte i denne fasen. Egen kontaktsykepleier både på poliklinikk og ved sengepost som tar kontakt med pasientene per telefon noen dager etter diagnosen og etter utskrivning, slik brystkreftgruppen i Oslo Kreftråd anbefaler (7), synes derfor å være i samsvar med pasientenes ønsker. Dette tilbudet burde finnes ved alle sykehus som behandler kreft.
Familien oppgis som pasientenes viktigste støtte. Det gjelder både brystkreftpasienter og pasienter med gynekologisk kreft og uavhengig av om pasienten har tilbakefall eller ikke. Bare rundt 40 % følte at helsevesenet var kilde til effektiv hjelp. Når det gjelder pasientorganisasjonene, opplyser en firedel av brystkreft- og ca. 10 % av gynekologipasientene at de har hatt hjelp av dem. Dette resultatet kan ha noe med pasientens oppfatning av tilgjengeligheten av støttegrupper. Bare 56 % av dem med brystkreft og 18 % av dem med gynekologisk kreft opplyste at støttegrupper fra pasientorganisasjoner var tilgjengelig. Brystkreftoperertes forening, en underavdeling av Den Norske Kreftforening, har kontaktpersoner ved de fleste sykehus som steller med brystkreft i Norge. Når 44 % av de brystkreftopererte ikke har registrert dette, må det være noe galt med informasjonen om tilbudet. Er det helsepersonellet som ikke informerer, kontaktpersonen som ikke er tilgjengelig eller pasientene som har glemt at de fikk tilbudet? Det er i alle fall grunn til å se nærmere på dette. Vår oppfatning er at den informasjon pasientorganisasjonene kan gi om proteser, støtteordninger etc., er viktig.
På spørsmål om det finnes støtteordninger for familiene til kreftopererte kvinner, svarte 67 % nei, 18 % vet ikke og 15 % ja. Av dem som svarte nei, ønsket over halvparten at slik støtte skulle være tilgjengelig. Her synes det å være et stort udekket behov. Ettersom Kreftforeningens omsorgssentre har slike tilbud, har vi nok et eksempel på at vi ikke er flinke nok til å informere.
Alternativ behandling
32 % av pasientene hadde benyttet seg av alternativ behandling. Pasienter med tilbakefall var hyppigere brukere (44 %) enn pasienter som var under primærbehandling (28 %).
Den vanligste begrunnelsen for å forsøke alternativ behandling var at kvinnene mente at immunsystemet kunne stimuleres (67 %). Deretter fulgte «tror det gir tilleggseffekter til den medisinske behandlingen» (37 %), «ønsker å prøve hva som helst dersom det hjelper» (22 %), «gir meg følelse av kontroll over behandlingen» (19 %) og «tror det hjelper mot bivirkningene av den medisinske behandlingen» (12 %). Både omfang og metoder svarer godt til det man fant i en tilsvarende undersøkelse utført ved onkologisk avdeling, Regionsykehuset i Tromsø, i 1996 (8).
Kreftpasienters deltakelse i kliniske forsøk
På spørsmål om de var anmodet om å delta i undersøkelser vedrørende kreftbehandling svarte hele 87 % nei, 11 % ja og 2 % var usikre. Da man fulgte opp med spørsmål om de hadde kunnet tenke seg å delta dersom de var blitt spurt, svarte 25 % ja, 45 % at de måtte ha noe mer informasjon om hva det dreide seg om for å ta standpunkt og bare 6 % nei.
Det er altså et stort uutnyttet potensial blant kvinner med kreft når det gjelder å prøve ut nye behandlingsmetoder. Et stort flertall er villig til å delta, gitt at de får god informasjon om hva det dreier seg om. Dette er en utfordring til helsepersonell om å engasjere seg i protokollutforming og informasjon slik at slike kontrollerte kliniske forsøk får et best mulig pasientgrunnlag. Vår undersøkelse viser at det er helsepersonellet og ikke pasientene det står på når det gjelder å rekruttere forsøkspersoner til vitenskapelige undersøkelser.
Appendiks
Nasjonalt ekspertpanel: Frøydis Langmark, instituttoverlege, spesialist i patologi, Institutt for epidemiologisk kreftforskning, leder; Rolf Kåresen, sjeflege, spesialist i kirurgi, Ullevål sykehus, nestleder; Lise Høie, leder av Foreningen for Brystkreftopererte; Mette Moen, overlege, spesialist i gynekologi, Regionsykehuset i Trondheim; Mary Sellevold, avdelingssykepleier, gynekologisk avdeling, Haukeland Sykehus; Jon Skarstein, avdelingsoverlege, spesialist i psykiatri, Det Norske Radiumhospital; Inger Thaulow, allmennpraktiserende lege, Oslo; Claes Tropé, professor, spesialist i gynekologisk onkologi, Det Norske Radiumhospital; Erik Wist, professor, spesialist i onkologi, Ullevål sykehus.
- 1.
Kreft i Norge. Oslo: Kreftregisteret, 1996.
- 2.
Veronesi U, von Kleist S, Redmond K, Delvaux CA, Freilich G, Glaus A et al. Caring about women and cancer (CAWAC): a European survey of the perspectives and experiences of women with female cancers. Eur J Cancer 1999; 35: 1667 – 75.
- 3.
Brystkreft – tidlig opsporing og undersøgelse. Sundhedsstyrelsens udvalg vedrørende tidlig opsporing og undersøgelse af lidelser i brystet. København: Sundhedsstyrelsen, 1999.
- 4.
Schou I, Lensby A, Kåresen R. Etterkontroll av kvinner operert for cancer mammae. Tidsskr Nor Lægeforen 1999; 119: 3567 – 9.
- 5.
Hetlevik I. Den fulle allmennmedisinske bøtten. Tidsskr Nor Lægeforen 1999; 119: 3567.
- 6.
Hjelp til kreftpasienter. Trygderettigheter, offentlige og andre tilbud. Oslo: Den Norske Kreftforening, 1999.
- 7.
Handlingsplan for kreftbehandling i Oslo. Tumor mammae: diagnostikk og behandling. Oslo: Kreftrådet i Oslo, 1999.
- 8.
Risberg T, Kaasa S, Wist E, Melsom H. Why are cancer patients using non-proven therapies? A cross-sectional multicentre study in Norway. Eur J Cancer 1997; 33: 575 – 80.