Miltskade er en sjelden, men potensielt alvorlig komplikasjon etter koloskopi. Denne kasuistikken illustrerer forløpet til en pasient som fikk miltruptur i etterkant av en teknisk utfordrende koloskopi.
En kvinne i 70-årene var henvist til en poliklinisk koloskopi grunnet mistanke om kolorektal kreft. Under koloskopien ble det påvist en stor, lettblødende tumor i colon transversum. Tumoren ble biopsert før undersøkelsen måtte avsluttes grunnet teknisk krevende skopiforhold og sterke smerter hos pasienten. Hun ble lagt inn for observasjon og videre malignitetsutredning. Det ble utført computertomografi (CT) av toraks, abdomen og bekken med intravenøs kontrast i portovenøs fase samme dag. Denne viste en stenoserende tumor i colon transversum, uten holdepunkt for metastaser. Pasienten hadde to blodtilblandede avføringer i etterkant av koloskopien, men var ellers i god form. Påfølgende dag ble hun utskrevet til hjemmet i god form, og det ble planlagt en elektiv laparoskopisk utvidet høyresidig hemikolektomi.
Tre dager senere ble pasienten igjen innlagt på grunn av akutt innsettende, sterke, huggende smerter i øvre venstre del av mage og rygg. Prehospitalt mottok pasienten 50 μg fentanyl og 1 g paracetamol intravenøst, med god effekt. Ved klinisk undersøkelse i akuttmottaket var pasienten bløt i abdomen med auskultatorisk normale tarmlyder. Hun var direkte palpasjonsøm i øvre venstre kvadrant, og hemofec-test var umiddelbart positiv. Vitale parametere var upåfallende. Blodprøvesvarene viste et fall i hemoglobin etter koloskopi, fra 11,7 g/dL (referanseområde 11,7–15,3) til 10,6 g/dL ved ankomst akuttmottaket, samt lavt jernnivå på 4 μmol/L (9–34). Pasientens smerter avtok, og hun ble lagt inn for observasjon.
Påfølgende dag utviklet pasienten igjen sterke magesmerter med lignende karakter som ved innkomst. Imidlertid var hun nå palpasjonsøm i hele buken og slippøm i øvre venstre kvadrant og rundt navlen. Hun hadde symptomer på hypovolemisk sjokk, med blodtrykk 85/60 mmHg og puls 100–105 slag/minutt. Hemoglobinnivået hadde falt ytterligere til 8,5 g/dL. Pasienten ble derfor gitt to poser erytrocytter (SAG) og to poser octaplasma.
Det ble tatt CT av abdomen og bekken med intravenøs kontrast i portovenøs fase som øyeblikkelig hjelp. Undersøkelsen viste et stort, subkapsulært milthematom og en liten miltlaserasjon (figur 1). Man konkluderte med sannsynlig kapselruptur med blødning ut i fri bukhule, med væskeansamling perihepatisk, parakolisk og i det lille bekkenet. Ved regranskning av CT-undersøkelsen tatt like etter koloskopi kan man ved nærmere ettersyn se en liten subkapsulær miltlaserasjon i området for feste av ligamentum splenocolicum (figur 2).
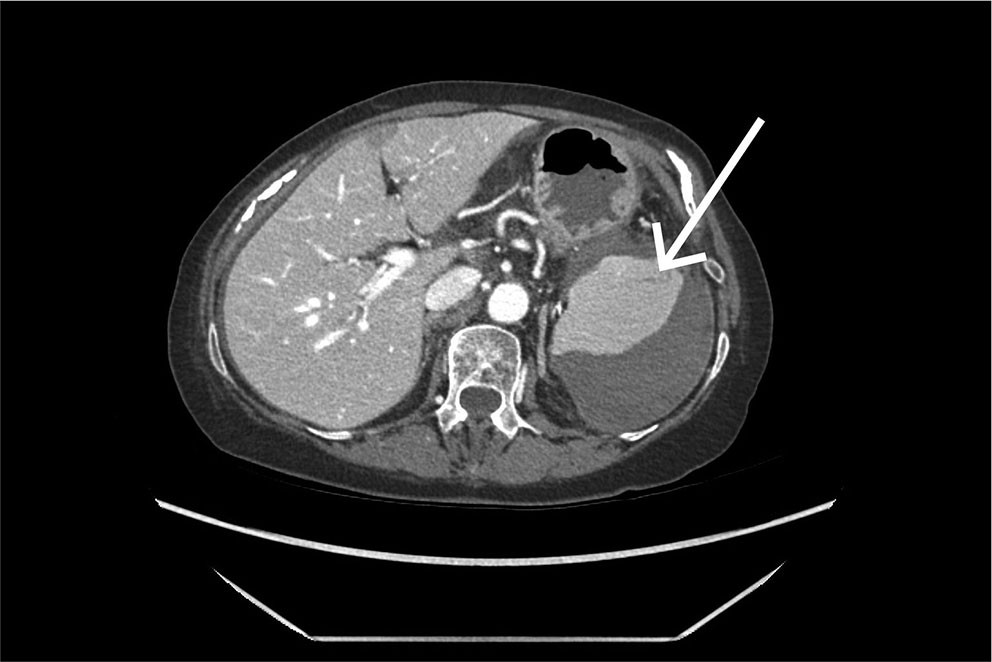
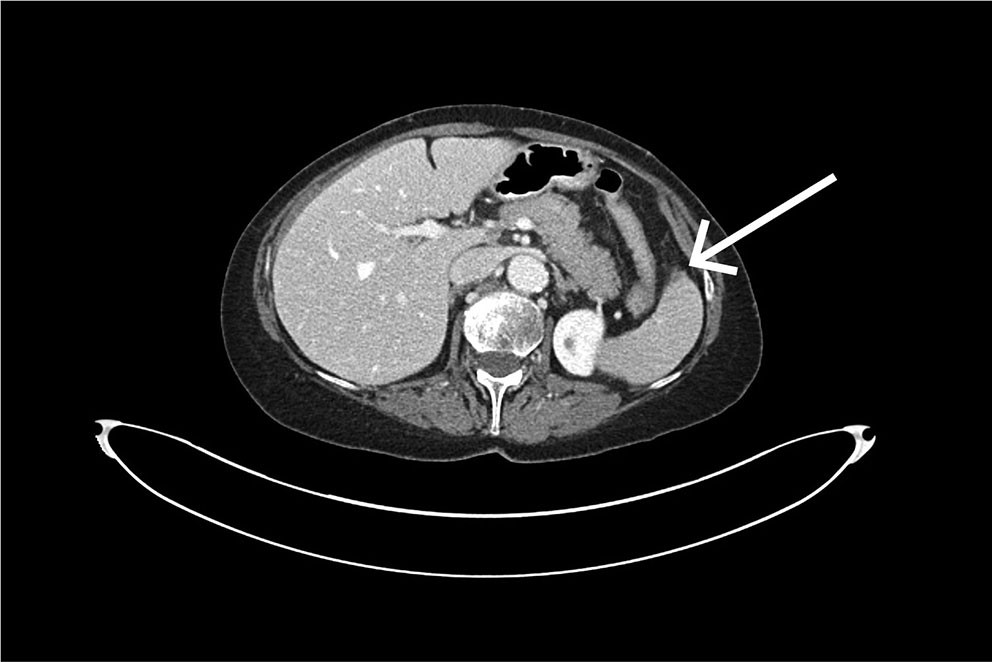
Angiografisk intervensjon ble vurdert, men grunnet avgangsstenose i truncus coeliacus var det uegnede forhold for kveiling (coiling) av miltarterien.
Det ble besluttet å utføre en akutt laparotomi med splenektomi, samtidig med en subtotal kolektomi, på bakgrunn av tumor i tykktarmen. Peroperativt så man friskt blod i buken og et stort koagel i milten, som understøttet mistanken om sprukket milthematom.
Pasienten hadde et ukomplisert postoperativt forløp og ble utskrevet i fin form 11 dager etter inngrepet.
Diskusjon
Milten er det hyppigst skadede organet ved stumpe abdominaltraumer (1). I forbindelse med koloskopi er miltskade en sjelden, men potensielt alvorlig komplikasjon (2).
Milten er et rikt vaskularisert lymfatisk organ, lokalisert under venstre diafragma og de nederste ribbeinene. Den er forankret av fire ligamenter, hvor ligamentum splenocolicum, mellom colon transversum og miltkapselen, er ligamentet som hyppigst skades under koloskopi (3, 4). Skademekanismen er uklar, men man antar at den oppstår som følge av økt drag i ligamentum splenocolicum med påfølgende kapselskade og miltlaserasjon. Adheranser mellom milt og kolon samt øvrige tilstander som predisponerer for redusert mobilitet mellom milt og kolon, er vurdert å kunne være medvirkende faktorer (3, 5).
Symptomene på miltskade er ofte uspesifikke. De manifesterer seg ofte som gradvis økende magesmerter, enten diffuse eller lokalisert i øvre venstre kvadrant. Noen pasienter rapporterer om smerteutstråling til venstre skulder (Kehrs tegn), tolket som et resultat av irritasjon av venstre del av mellomgulvet. Pasientene kan raskt utvikle symptomer på blødningssjokk i form av rask puls, rask respirasjon og lavt blodtrykk (4). I de fleste tilfellene av miltskade sekundært til koloskopi utvikler symptomene seg innen 24 timer etter prosedyren, men de kan opptre med opptil ti dagers forsinkelse (6).
Potensielt alvorlige sykdomsforløp ved miltskade gjør at tidlig diagnostikk er av betydning. Den anbefalte undersøkelsesmodaliteten for å påvise miltskade er CT med intravenøs kontrast (4, 5). Primært gjøres undersøkelsen i portovenøs fase, men en supplerende arteriell fase kan være verdifull for å påvise pågående blødning.
Antallet årlige koloskopier øker gradvis i Norge (7), sannsynlig relatert til innføringen av tarmscreeningprogrammet i 2022 samt et stadig økende antall eldre i befolkningen. I kjølvannet av dette bør vi være ekstra oppmerksomme på risikoen for komplikasjoner relatert til koloskopi og på håndteringen av disse.
Pasienten har gitt samtykke til at artikkelen blir publisert.
Artikkelen er fagfellevurdert.
- 1.
Dixe de Oliveira Santo I, Sailer A, Solomon N et al. Grading Abdominal Trauma: Changes in and Implications of the Revised 2018 AAST-OIS for the Spleen, Liver, and Kidney. Radiographics 2023; 43: e230040. [PubMed][CrossRef]
- 2.
Wherry DC, Zehner H. Colonoscopy-fiberoptic endoscopic approach to the colon and polypectomy. Med Ann Dist Columbia 1974; 43: 189–92. [PubMed]
- 3.
Mallepally N, Bollipo S. Splenic Injury in Colonoscopy. Prevention, Management & Malpractice Issues. Gastroenterology & Endoscopy News 2023.
- 4.
Prowda JC, Trevisan SG, Lev-Toaff AS. Splenic injury after colonoscopy: conservative management using CT. AJR Am J Roentgenol 2005; 185: 708–10. [PubMed][CrossRef]
- 5.
Sarhan M, Ramcharan A, Ponnapalli S. Splenic injury after elective colonoscopy. JSLS 2009; 13: 616–9. [PubMed]
- 6.
Shankar S, Rowe S. Splenic injury after colonoscopy: case report and review of literature. Ochsner J 2011; 11: 276–81. [PubMed]
- 7.
Huppertz-Hauss G, Tarangen M. Gastronet. Årsrapport for 2023. https://www.sthf.no/49dafe/siteassets/underomrade-gastronet/arsrapporter/2023-arsrapport-gastronet.pdf Lest 24.2.2025