Prehospital hjertestans er en kritisk tilstand som krever umiddelbar hjerte-lunge-redning om pasienten skal ha sjanse til å overleve. I sjeldne tilfeller kan pasienten få hjerterytme og begynne å puste igjen etter at gjenopplivingsforsøket er avsluttet. For helsepersonell som jobber med akuttmedisin, kan det være nyttig å kjenne til fenomenet.
En hjemmeboende kvinne i 90-årene sa til sin svigerdatter at «nå tror jeg at jeg dør» og segnet livløst om. Svigerdatteren ringte umiddelbart 113, og alarm med melding om hjertestans ble sendt ut til legevaktlege, ambulanse og lokale førstehjelpere. Førstehjelperne kom til stedet ti minutter etter at meldingen var sendt ut, og i mellomtiden utførte pasientens sønn basal hjerte-lunge-redning. Førstehjelperne konstaterte hjertestans og fortsatte med hjerte-lunge-redning. De koblet også på en helautomatisk hjertestarter. Denne viste ingen sjokkbar rytme.
Ambulansepersonell ankom ti minutter senere og overtok hjerte-lunge-redningen. Fortsatt var det ingen sjokkbar rytme. Ambulansepersonell la inn larynksmaske (type iGel) for å sikre frie luftveier og for å lette ventileringen. Lege og sykepleier fra nærmeste legekontor ankom nesten ti minutter etter ambulansen. Etter nesten 30 minutter med hjerte-lunge-redning og uten sjokkbar rytme besluttet legen at man skulle avslutte gjenopplivingsforsøket. Hjertestarteren viste da at pasienten hadde asystoli. Det ble ikke observert egenrespirasjon, og det var ingen palpabel carotispuls eller hørbare hjertetoner ved auskultasjon. Pupillene var små og lysstive. Pasienten ble derfor erklært død.
Legen informerte de to pårørende som var til stede, og sammen drøftet de tre forløpet i forkant av dødsfallet, mulige dødsårsaker og valg av begravelsesbyrå. Etter omtrent fem minutter ropte ambulansepersonellet på legen fordi pasienten hadde fått puls og egenrespirasjon.
Ved undersøkelse hadde pasienten økende respirasjonsfrekvens fra lett gisping til regelmessig, dyp respirasjon med en frekvens på omtrent 20 per minutt. Pulsen steg gradvis i løpet av omtrent to minutter til 150 per minutt. Oksygenmetningen målt med pulsoksymetri steg fra 43 % til omtrent 85 %. Glasgow Coma Scale var 3. Kvinnen hadde uendret små og lysstive pupiller, det var ingen cornearefleks, og hun reagerte ikke på larynksmasken. EKG viste sinustakykardi og høyre grenblokk (figur 1).
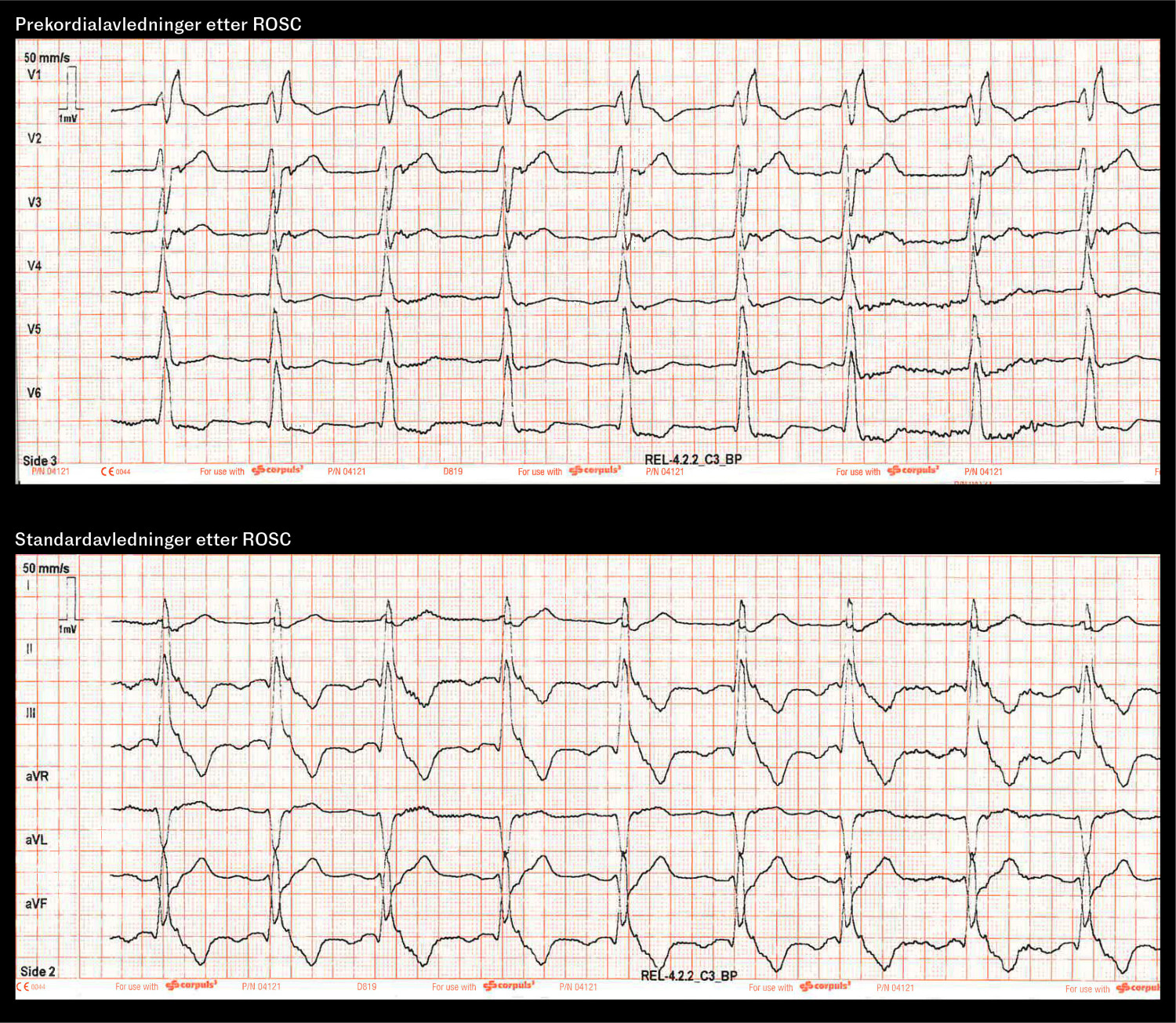
Helsepersonellet på stedet diskuterte sammen hva som ville være fornuftig behandlingsstrategi. Man kom frem til at lindrende behandling på lokalt sykehjem var det mest fornuftige, og pasienten ble lagt inn for et korttidsopphold. Senere samme dag ga pasienten blikkontakt og reagerte tydelig på lyder. Hun hadde flere generaliserte tonisk-kloniske anfall, som ble effektivt behandlet med midazolam 1 mg subkutant gjentatte ganger. Hun lå hele tiden med larynksmaske. Kvinnen døde om ettermiddagen dagen etter gjenopplivingen, omtrent 34 timer etter hjertestansen.
Diskusjon
Retur av spontan sirkulasjon (ROSC) etter avsluttet hjerte-lunge-redning kalles autoresuscitering (autoROSC) eller Lasarus-fenomenet (1). Eponymet kommer fra Johannes´ evangelium 11, 1–44 i Bibelen, der Jesus vekket Lasarus til live fire dager etter at han ble gravlagt (2). Autoresuscitering oppstår relativt sjelden. 76 tilfeller er rapportert i litteraturen gjennom omtrent 40 år, men man antar at det er stor grad av underrapportering (1, 3).
Det er ikke rapportert om tilfeller av autoresuscitering ved hjertestans uten at hjerte-lunge-redning er gitt. Ifølge en nylig publisert oversiktsartikkel (1) er mediantiden med hjerte-lunge-redning før autoresuscitering i rapporterte tilfeller 30 minutter, og mediantid fra avslutning av gjenopplivingsforsøk til autoresuscitering er fem minutter. De fleste rapporterte tilfellene omhandler intrahospital hjertestans, og hos de aller fleste er årsaken til hjertestansen ukjent. Den initiale hjerterytmen hos pasienter med autoresuscitering er likt fordelt mellom pulsløs elektrisk aktivitet, asytoli og ventrikkelflimmer, men for en del pasienter mangler informasjon om dette. Av 76 rapporterte tilfeller døde 52 (78 %) av pasientene etter kort tid, mens 24 (32 %) overlevde (1).
Årsakene til fenomenet er ikke fullstendig klarlagt (1), men det er sannsynlig at ulike mekanismer har betydning og avhenger av årsaken til hjertestansen og pasientkarakteristika. En vanlig patofysiologisk forklaring på fenomenet er at hyperinflasjon av lungene ved ventilering øker det intratorakale trykket, forhindrer venøs retur av blod til hjertet og dermed senker hjertets minuttvolum. Ved opphør av hjerte-lunge-redning vil det intratorakale trykket igjen synke. Dette vil øke den venøse returen av blod til hjertet, og den økte fylningen av hjertet kan igjen øke hjerteminuttvolumet. Flere andre årsaker til fenomenet er foreslått, som hyperkalemi, løsning av koronar trombe, forsinket effekt av medikamenter gitt under gjenopplivning og manglende gjenkjenning av tegn til liv (1, 3, 4).
Norsk Resuscitasjonsråds anbefalinger om avansert hjerte-lunge-redning ved hjertestans hos voksne omtaler ikke når denne bør avsluttes (4). Flere som har skrevet om autoresuscitering, anbefaler at man monitorerer pasienten i 4–30 minutter før man erklærer pasienten død (1, 3–5).
Helsepersonellet som deltok i behandlingen av vår pasient, var alle ukjent med autoresuscitering. Å kjenne til fenomenet kan være nyttig for å lette kommunikasjon med pårørende i tilfeller der det forekommer. Det er min mening at Kongsgaard og Steens anbefaling fra 2014 om å monitorere pasienten i ti minutter etter avsluttet hjerte-lunge-redning er en fornuftig strategi (3). Denne perioden kan benyttes til samtale med pårørende om det inntrufne samt forberedelse for avslutning av oppdraget.
Pårørendes perspektiv
Som hennes sønn opplevde jeg dette som svært opprivende; først å få beskjed om at mamma var død, for så å høre at hun likevel levde, med alt håpet det innebar. Samtidig går det bra, tatt i betraktning hjertestansen hun fikk, hennes alder, det som faktisk skjedde og hvordan hun ble behandlet.
Pasientens nærmeste pårørende har gitt samtykke til at artikkelen blir publisert.
Artikkelen er fagfellevurdert.
- 1.
Mavrovounis G, Kontou M, Tsiotsikas O et al. From flatline to lifeline: A scoping review of the Lazarus phenomenon. Am J Emerg Med 2023; 72: 44–57. [PubMed][CrossRef]
- 2.
Bible.com. Johannes 11:1-44. https://www.bible.com/no/bible/102/JHN.11.1-44 Lest 6.11.2024.
- 3.
Kongsgaard UE, Steen PA. Lasarus-fenomenet. Tidsskr Nor Legeforen 2014; 134: 1257–9. [PubMed][CrossRef]
- 4.
Sahni V. The Lazarus phenomenon. JRSM Open 2016; 7: 2054270416653523. [PubMed][CrossRef]
- 5.
NRR. NRR retningslinjer for gjenoppliving av nyfødte, barn og voksne 2021. https://nrr.org/images/nedlasting/pdf/NRR_Guidelines_2021_Avansert_HLR_til_voksne.pdf Lest 6.11.2024.