En mann i 60-årene med økende gangvansker, dysartri og kognitiv svikt ble først utredet med tanke på vanlige årsaker til et slikt symptombilde. Imidlertid ble en uvanlig og potensielt behandlbar tilstand påvist.
En mann i 60-årene ble innlagt på medisinsk avdeling fra legevakt med feber, hoste og sår hals de siste tre dager i tillegg til økende gangvansker og redusert allmenntilstand. Pasienten brukte betablokker og angiotensin II-reseptorantagonist mot hypertensjon, glimepirid og metformin mot diabetes mellitus type 2, simvastatin mot hyperkolesterolemi og warfarin grunnet atrieflimmer. Han hadde sluttet å røyke for femten år siden, men drakk noe vin hver uke.
Ved innleggelse var pasienten orientert for person og sted, men ikke for tid og situasjon. Pårørende fortalte at mannens gangmønster var endret det siste året, og at han særlig det siste halvåret hadde hatt økende gangvansker med ustø og trippende gange. I tillegg klaget han ofte over svimmelhet. I perioder kunne han fremstå forvirret, spesielt den siste måneden.
Ved innkomst på sykehuset var pasienten febril med temperatur på 38,5 °C. Blodtrykket var 190/114 mm Hg, og han var lett takykard med puls på 100 slag/min. Ved auskultasjon hørtes uregelmessig hjerteaksjon. EKG viste atrieflimmer og høyre grenblokk. Røntgen av brystkassen viste klare lunger. CRP-verdien var forhøyet på 126 mg/l (referanseområde < 4 mg/l). INR var 2,0. Det var normale nivåer av leukocytter, trombocytter og elektrolytter og normale lever- og nyreprøver.
Man startet behandling med penicillin (1,2 g × 4 intravenøst) mot antatt luftveisinfeksjon samt tiamin og Afi-B-Total på grunn av mistanke om alkoholoverforbruk og mulig B-vitaminmangel. Med hensyn til endret gangmønster og kognitiv svikt ble det tatt CT av hodet, som viste eldre infarkt i høyre parietallapp. Det ble bedt om nevrologisk tilsyn med spørsmål om Parkinsons sykdom.
Ved nevrologisk undersøkelse neste dag gjorde pasienten greit rede for seg, men hadde redusert sykdomsinnsikt. Ansiktsmimikken og talevolumet var redusert, og talen dysartrisk. Man fant kjent divergent strabisme. Det var ingen tremor eller rigiditet i noen av ekstremitetene, men lett bradykinesi i venstre sides ekstremiteter, mest uttalt i venstre underekstremitet. Pasienten hadde redusert gangtempo, subbende skritt, fleksjon i knærne og redusert armsving bilateralt. Kroppsholdningen var lett fremoverlutet, og han var ustø ved vending og ved Rombergs prøve. Det var symmetriske, svake senereflekser. Plantarrefleksene var nedadvendte.
I sum fant man altså parkinsonistiske trekk, men ingen overbevisende parkinsonisme, idet pasienten ikke hadde tremor eller rigiditet. Det forelå noe ustøhet utover det som forventes ved parkinsonisme. Man valgte å bestille MR av hodet, som skulle gjøres poliklinisk.
Pasienten ble utskrevet etter fem dager i klinisk og biokjemisk bedring. Ved utskrivelse hadde CRP-verdien falt til 80 mg/l, og intravenøs penicillin ble byttet ut med Apocillin-tabletter. Pasientens hypertensjon ble behandlet med økt dose antihypertensiva. Det ble avtalt kontroll av CRP og blodtrykk hos fastlege en uke senere.
MR av hodet tatt en måned etter utskrivelse viste multiple lesjoner med høyt signal på T2-vektet serie og FLAIR (fluid-attenuated inversion recovery) i den forlengede marg, hjernebroen, midtre lillehjernestilk, venstre lillehjernehemisfære, midthjernen på venstre side og i basalganglieregionen på venstre side (figur 1). Det var også en liten lesjon i øvre del av ryggmargen i nivå C1 på venstre side samt subkortikalt parietalt på venstre side. Etter injeksjon av kontrastmiddel var det varierende grad av punktformet og stripeformet kontrastladning, som stedvis var konfluerende (figur 2). MR-angiografi av hjernearterier viste en liten stenose i høyre bakre hjernearterie, som ble oppfattet som aterosklerotisk betinget. Det var ellers normale arterier. En var på dette tidspunktet usikker på hva forandringene representerte, og pasienten ble innlagt på nevrologisk avdeling samme dag for utredning.
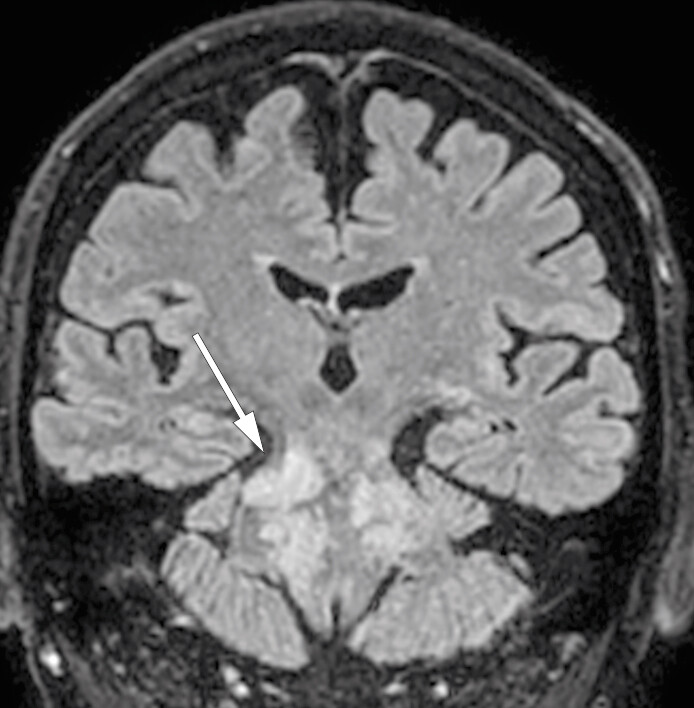

Kliniske undersøkelser tydet på en progressiv lidelse med involvering av hjernestammen og lillehjernen. MR-undersøkelse viste tydelig patologi med delvis kontrastladende lesjoner i hjernestammen, lillehjernen, ryggmargen og basalganglieregionen på venstre side. Differensialdiagnoser som intravaskulært lymfom, nevrosarkoidose og inflammasjon ble vurdert.
Det ble startet omfattende utredning med tanke på autoimmun, inflammatorisk og infeksiøs sykdom. Vi gjorde bred immunologisk screening, inkludert for antistoffer mot akvaporin med tanke på neuromyelitis optica, angiotensinkonverterende enzym (ACE) med tanke på nevrosarkoidose og antistoffer mot gangliosid GQ1b med tanke på Bickerstaffs hjernestammeencefalitt. Som ledd i utredning av intravaskulært lymfom ble det gjort cytologisk undersøkelse av cerebrospinalvæsken supplert med væskestrømscytometri.
Det ble også rekvirert CT av halsen, brystkassen, buken og bekkenet samt analyse av tumormarkører og nevronantistoffer med tanke på malignitet og paraneoplastisk syndrom.
Orienterende blodprøver var nå normale. Analyser av tumormarkører (AFP, CA125, CEA, HCG og PSA), senkningsreaksjon, serumelektroforese og immunglobuliner var normale. Immunologiske prøver inkludert revmatoid faktor, antinuklære antistoffer, antistoff mot sykliske citrullinerte peptider, antistoff mot nøytrofilt cytoplasma-antigen (pANCA og cANCA), anti-kardiolipin-IgG og -IgM og anti-β2-glykoprotein i IgG og IgM var normale. Det var også normale verdier av komplementfaktor C3 og C4 og ACE i plasma.
Cerebrospinalvæsken inneholdt 7 celler/mm3 (100 % mononukleære) (< 5 celler/mm3) og hadde lett forhøyet proteinkonsentrasjon på 0,82 g/l (< 0,5 g/l), forenlig med inflammasjon i sentralnervesystemet. Isoelektrisk fokusering i serum og cerebrospinalvæske var normal. Cytologisk prøve og væskestrømscytometri av cerebrospinalvæske med tanke på intravaskulært lymfom var negative. Mikrobiologiske undersøkelser i cerebrospinalvæske og serum var negative, inkludert prøver for Borrelia, herpes simplex-, varicella zoster- og enterovirus, syfilis, tuberkulose, sopp og toksoplasmose. I tillegg var det negative svar på serologiske prøver for hiv og hepatitt B- og C-, cytomegalo-, parvo-, morbilli- og Epstein-Barr-virus.
Det var negative nevronantistoffer og encefalittantistoffer i serum og cerebrospinalvæske, inkludert antistoffer mot kaliumkanaler (VGKC, voltage gated potassium channel), akvaporin og gangliosid GQ1b.
CT av brystkassen tatt fem dager senere viste uspesifikke mattglassfortetninger i høyre lunge, men ingen metastasesuspekte forandringer. Lungelege fant ingen indikasjon for videre lungemedisinsk utredning. CT av buken avdekket stilket tumor i endetarmen og nodulær veggfortykkelse i colon sigmoideum. Funnet var ikke typisk for lymfommanifestasjoner. Pasienten ble utredet videre med koloskopi, hvor aktuelle polypper ble fjernet.
Vi fant ikke holdepunkt for intravaskulært lymfom med negativ væskestrømscytometri og cytologisk prøve av cerebrospinalvæske. Man så ingen lymfadenopati på CT av halsen, brystkassen eller buken. Negative mikrobiologiske prøver og kliniske undersøkelser av pasienten talte imot infeksiøse tilstander. Det var ingen holdepunkter for sarkoidose eller andre systemiske immunologiske lidelser. Malignitetsutredning var negativ bortsett fra dysplasi i polypper fra tykktarmen, og det var lite sannsynlig at disse var utgangspunkt for paraneoplasi. I alle tilfeller var videre utredning med gastroskopi og PET-undersøkelse allerede planlagt.
Pasienten utviklet tre uker etter innleggelsen markant klinisk forverring med økende og betydelige gangvansker, økende dysartri og psykomotorisk latens. Hjernelesjonene lå ikke lett tilgjengelig for biopsi. Radiologisk ble CLIPPERS-syndrom (chronic lymphocytic inflammation with pontine perivascular enhancement responsive to steroids) foreslått som differensialdiagnose med tanke på MR-undersøkelsen hvor man fant kontrastladninger i hjernestammen på 3D-T1-serien. Sammenholdt med resultatene av de kliniske undersøkelsene samt mangelen på alternativ forklaring ble CLIPPERS-diagnosen ansett som den mest sannsynlige.
Vi valgte 20 dager etter innleggelsen å starte behandling med metylprednisolon (Solu-Medrol, 1 g intravenøst per dag i fem dager), og deretter ble pasienten utskrevet.
På grunn av kjent diabetes mellitus planla man videre pulsbehandling med 1 g metylprednisolon per uke fremfor daglig prednisolon for å unngå vedvarende høye blodsukkerverdier.
Ved innleggelse for metylprednisolonkur påfølgende uke fortalte pasienten og ektefellen at de hadde merket bedring siden utskrivelsen. Han var mindre ustø og hadde merkbart mindre dysartri. MR av hodet tatt to uker etter utskrivelsen viste regress av kjente kontrastladende lesjoner, men også et par nytilkomne lesjoner. Disse kunne settes i sammenheng med symptomforverring under forrige innleggelse før oppstart av metylprednisolonbehandling.
18 dager etter siste utskrivelse ble pasienten reinnlagt på grunn av drastisk forverring av balanseproblemer og dysartri samt betydelig redusert allmenntilstand. Røntgen av brystkassen viste klare lunger, men klinisk var det mistanke om lungebetennelse på grunn av feber, hoste og krepitasjoner over høyre lunge ved auskultasjon. Man startet behandling med penicillin (3 g × 4 intravenøst). Pasienten ble neste dag overflyttet til intensivavdeling med oksygenbehandling med Optiflow pga. økende oksygeneringsvansker med metning på 86 % til tross for 5 liter oksygen på maske.
Grunnet økende respirasjonssvikt ble pasienten intubert og deretter trakeostomert fire dager etter innleggelse. Kontrollrøntgen av brystkassen tatt samme dag avdekket pneumonisuspekt fortetning basomedialt i høyre lunge. CRP var steget til 269 mg/l fra 23 mg/l ved innkomst. Det var rik vekst av Enterobacter aerogenes og påvist influensa A i ekspektorat tatt ved innkomst. Det ble startet behandling med oseltamivir (75 mg × 2) og ciprofloksacin (500 mg × 2 intravenøst).
Pasienten ble tilsett av nevrolog og immunolog under intensivoppholdet. Det ble gjort ny differensialdiagnostisk gjennomgang med ny MR-undersøkelse av hodet og lumbalpunksjon. MR av hodet viste ingen større endringer fra tidligere. Det var svakt avtagende kontrastladning i kjente lesjoner sammenlignet med siste MR. Lumbalpunksjon viste lett leukocytose med 9 celler/mm3 og lett forhøyet totalprotein på 0,55 mg/l. Isoelektrisk fokusering av cerebrospinalvæske var uten tegn til intratekal produksjon av oligoklonale IgG-bånd. Ny dyrkning av cerebrospinalvæske var også negativ. Klinisk, biokjemisk og bildemessig hadde man fremdeles ikke mistanke om at hjerneforandringene skyldtes infeksjon. Det ble også utført MR-angiografi av intrakraniale kar, som ikke viste tegn til vaskulitt.
Man vurderte at forverringen av nevrologiske symptomer kunne være forårsaket av interkurrent infeksjon, og at alvorlighetsgraden av infeksjonen sannsynligvis skyldtes immunsuppresjon etter høye doser metylprednisolon. Immunolog anbefalte å behandle pasienten med 20 mg prednisolon peroralt daglig heller enn høydosebehandling etter ferdigbehandlet infeksjon.
Pasienten ble gradvis bedre, og etter cirka en måned ble han dekanylert og overflyttet til nevrologisk avdeling. Ved utskrivelse etter 52 dager hadde han ingen dysartri, men lett redusert tempo og finmotorikk i høyre sides ekstremiteter og lett ataksi i underekstremitetene. Han var lett ustø ved gange. MR-kontroll tatt noen dager før utskrivelse viste tilbakegang av kontrastladende lesjoner (figur 3).

Prednisolonbehandlingen ble kontinuert i kombinasjon med peroral azatioprin (50 mg × 2) som steroidsparende medikament.
Pasienten ble utredet videre med PET-undersøkelse poliklinisk cirka syv uker etter utskrivelse. Denne avdekket malignitetssuspekte forandringer i prostata. Det ble gjort prostatabiopsi poliklinisk to måneder senere, som viste adenokarsinom. MR av prostata bekreftet cancertypiske signalforandringer i store deler av prostata, samt mistanke om kapselinnvekst. Pasienten ble behandlet poliklinisk med androgen blokade og primær radikal strålebehandling rundt fire måneder senere.
Ved kontroll ved nevrologisk poliklinikk fire måneder etter siste utskrivelse var pasienten orientert for person, tid, sted og situasjon. Han var i tydelig bedring og var ikke plaget med svimmelhet. Han hadde lette balansevansker, men klarte å gå lengre avstander. Kontroll-MR av hodet viste da ytterligere tilbakegang av kontrastladende lesjoner. Påfølgende kontroll-MR av hodet tatt ett år etter utskrivelse var uendret sammenlignet med forrige kontroll.
Pasienten har i etterkant vært til jevnlige kontroller ved nevrologisk poliklinikk, og den kliniske tilstanden er fortsatt stabil. Han står nå på azatioprin (50 mg × 2 peroralt) i monoterapi.
Diskusjon
Syndromet som kalles CLIPPERS – chronic lymphocytic inflammation with pontine perivascular enhancement responsive to steroids – er en relativt nylig definert inflammasjonstilstand i sentralnervesystemet som hovedsakelig rammer hjernestammen, særlig hjernebroen. Tilstanden ble først beskrevet i 2010 (1) som en form for hjernestammeencefalitt lokalisert i hjernebroen, kjennetegnet av predominant T-celle-patologi og av at den responderer på immunsuppresjon med glukokortikoider. Symptomene er hovedsakelig knyttet til involvering av hjernestammen, spesielt gangataksi og dobbeltsyn. Andre symptomer inkluderer dysartri, endret sensibilitet og parestesier i ansiktet, svimmelhet, nystagmus, spastiske parapareser og pseudobulbær affekt. MR hos vår pasient viste karakteristisk mønster i form av perivaskulær kontrastladning i hjernebroen og andre deler av bakhjernen (1).
Da vår pasient ble utredet, fantes ingen konsensus om diagnostiske kriterier for CLIPPERS-diagnosen. I 2012 ble det publisert kliniske og radiologiske kjennetegn på tilstanden, deriblant glukokortikoidrespons samt histopatologiske funn (2). I 2017 ble det publisert foreslåtte diagnostiske kriterier i en artikkel der 35 pasienter med mistenkt CLIPPERS-syndrom ble gjennomgått, evaluert og karakterisert ut fra kliniske, radiologiske og patologiske data (3). Etter disse kriteriene kan man stille diagnosen «sannsynlig CLIPPERS» ut fra klinisk bilde og MR-funn i de tilfellene der en mangler alternativ forklaring på tilstanden, og der det er kliniske og radiologiske tegn til steroidrespons. Diagnosen «sikker CLIPPERS» kan først stilles når man har karakteristiske nevropatologiske funn i tillegg (3).
Taieb og medarbeidere gjennomførte en internasjonal retrospektiv studie hvor 42 CLIPPERS-pasienter ble vurdert etter de nye (2017) CLIPPERS-kriteriene. Initialt ble 11 pasienter klassifisert som ikke-CLIPPERS, 20 som sannsynlig CLIPPERS og 11 som sikker CLIPPERS. 4 pasienter med sannsynlig og sikker CLIPPERS fikk en annen diagnose etter revurdering opptil 18 måneder etter symptomstart (4).
Det må derfor bemerkes at det ikke kan utelukkes at vår pasient kan få en annen diagnose på et senere tidspunkt, men etter en oppfølgingsperiode på tre år og åtte måneder etter oppstart av behandling med steroider er det lite sannsynlig.
Etiologien til CLIPPERS-syndrom er fremdeles ikke kjent. Patologisk er sykdommen karakterisert ved perivaskulær lymfocytær inflammasjon dominert av T-celler, som kan finnes både i hvit og grå substans samt meningealt (3). Det foreligger ikke vaskulittforandringer og ikke myelintap (3). Funn fra histologiske undersøkelser og typiske kontrastladninger på MR samt klinisk-radiologisk respons på glukokortikoider gir sterk mistanke om immunmediert inflammatorisk patogenese (1). Effektorer av inflammatoriske prosesser ansees å være T-lymfocytter med predominans av CD4-celler, som er sett i hjernebiopsier (2, 3, 5).
Symptomene har vanligvis subakutt debut og karakteriseres ved pontocerebellar dysfunksjon, med eller uten andre symptomer fra sentralnervesystemet (3). Det kan altså være ulike symptomer som relateres til hjernestamme, kraniale nerver og lillehjernen (1, 2, 6). Det kan også foreligge symptomer relatert til ryggmarg og langbaner (2, 7). Tilleggssymptomer kan være nedsatt kognisjon og pseudobulbær affekt (2, 6). Typisk er fravær av følgende symptomer: meningisme, bevissthetspåvirkning, B-symptomer (feber, nattesvette, vekttap), lymfadenopati, betydelig nedsatt allmenntilstand og tegn til immunologisk bindevevssykdom eller perifer nevrologisk sykdom.
MR-funn er karakteristiske og spiller en avgjørende rolle i diagnostiseringen (3). Karakteristiske trekk er homogene, kontrastladende lesjoner større enn 3 mm i diameter, uten masseeffekt predominerende i hjernebroen og lillehjernen, med tydelig reduksjon av kontrastladning etter steroidbehandling. Lesjoner kan strekke seg til nærliggende sentralnervesystemstrukturer, kaudalt til den forlengede marg og ryggmargen, samt til supratentoriale regioner som talamus, capsula interna, basalgangliene, hjernebjelken og hvit substans (1, 3, 8).
Analyse av cerebrospinalvæske kan vise enten normale funn eller lett til moderat økt proteinnivå og mild pleocytose (3). Infeksiøse agens eller autoimmune antistoffer er ikke rapportert ved CLIPPERS-syndrom (3, 9).
Det er viktig med omfattende utredning for å ekskludere lignende tilstander. De viktigste differensialdiagnosene fremgår i ramme 1 (9, 10). Hjernebiopsi anbefales når en ikke kan utelukke differensialdiagnoser dersom lesjonene er tilgjengelige for det.
Nevrosarkoidose
Vaskulitt i sentralnervesystemet
Lymfom i sentralnervesystemet
Infeksjoner i sentralnervesystemet
Demyeliniserende lidelse
Bickerstaffs hjernestammeencefalitt
Andre autoimmune encefalitter
Nevro-Behçets syndrom
Sjögrens syndrom
Histiocytose
Gliom
Paraneoplasi
Behandling med glukokortikoider gir vanligvis god klinisk effekt i løpet av dager. Imidlertid er remisjonen ufullstendig i noen tilfeller (9). Det anbefales fem dagers kur med 1 g metylprednisolon intravenøst daglig og påfølgende behandling med 60 mg peroral prednisolon daglig (3, 9). Langtidsbehandling over flere år er nødvendig for å opprettholde remisjon (1, 5, 9, 11). Seponering av steroid eller nedtrapping under 10–20 mg daglig fører vanligvis til klinisk og radiologisk forverring (5, 11). Steroidsparende immunsuppressiv behandling kan benyttes i langtidsbehandlingen (9).
Hos vår pasient ble det under sykdomsforløpet påvist prostatakreft, og paraneoplastisk tilstand var en viktig differensialdiagnose. Det bemerkes dog at paraneoplastisk sykdom er uvanlig ved prostatakreft. Rask og vedvarende respons på steroider taler mot paraneoplasi. Lang oppfølging på over tre år med vedvarende stabil klinisk tilstand under behandling støtter at diagnosen CLIPPERS-syndrom hos vår pasient er riktig.
Pasienten har gitt samtykke til at artikkelen blir publisert.
Artikkelen er fagfellevurdert.
- 1.
Pittock SJ, Debruyne J, Krecke KN et al. Chronic lymphocytic inflammation with pontine perivascular enhancement responsive to steroids (CLIPPERS). Brain 2010; 133: 2626–34. [PubMed][CrossRef]
- 2.
Simon NG, Parratt JD, Barnett MH et al. Expanding the clinical, radiological and neuropathological phenotype of chronic lymphocytic inflammation with pontine perivascular enhancement responsive to steroids (CLIPPERS). J Neurol Neurosurg Psychiatry 2012; 83: 15–22. [PubMed][CrossRef]
- 3.
Tobin WO, Guo Y, Krecke KN et al. Diagnostic criteria for chronic lymphocytic inflammation with pontine perivascular enhancement responsive to steroids (CLIPPERS). Brain 2017; 140: 2415–25. [PubMed][CrossRef]
- 4.
Taieb G, Mulero P, Psimaras D et al. CLIPPERS and its mimics: evaluation of new criteria for the diagnosis of CLIPPERS. J Neurol Neurosurg Psychiatry 2019; 90: 1027–38. [PubMed][CrossRef]
- 5.
Taieb G, Duflos C, Renard D et al. Long-term outcomes of CLIPPERS (chronic lymphocytic inflammation with pontine perivascular enhancement responsive to steroids) in a consecutive series of 12 patients. Arch Neurol 2012; 69: 847–55. [PubMed][CrossRef]
- 6.
List J, Lesemann A, Wiener E et al. A new case of chronic lymphocytic inflammation with pontine perivascular enhancement responsive to steroids. Brain 2011; 134: e185–, author reply e186. [PubMed][CrossRef]
- 7.
Song B, Gao Y, Fang H et al. Chronic lymphocytic inflammation with pontine perivascular enhancement responsive to steroids with lesions distributed predominantly in spinal cord. Brain 2015; 138: e397. [PubMed][CrossRef]
- 8.
Kastrup O, van de Nes J, Gasser T et al. Three cases of CLIPPERS: a serial clinical, laboratory and MRI follow-up study. J Neurol 2011; 258: 2140–6. [PubMed][CrossRef]
- 9.
Dudesek A, Rimmele F, Tesar S et al. CLIPPERS: chronic lymphocytic inflammation with pontine perivascular enhancement responsive to steroids. Review of an increasingly recognized entity within the spectrum of inflammatory central nervous system disorders. Clin Exp Immunol 2014; 175: 385–96. [PubMed][CrossRef]
- 10.
Buttmann M, Metz I, Brecht I et al. Atypical chronic lymphocytic inflammation with pontocerebellar perivascular enhancement responsive to steroids (CLIPPERS), primary angiitis of the CNS mimicking CLIPPERS or overlap syndrome? A case report. J Neurol Sci 2013; 324: 183–6. [PubMed][CrossRef]
- 11.
Gabilondo I, Saiz A, Graus F et al. Response to immunotherapy in CLIPPERS syndrome. J Neurol 2011; 258: 2090–2. [PubMed][CrossRef]