En mann i 70-årene med nevrologiske symptomer og progredierende smerter under kreftbehandling
En mann i 70-årene som var under behandling for Waldenströms makroglobulinemi, utviklet progredierende smerter i underekstremitetene og et septisk bilde. Under en behandlingspause tilkom nevrologiske symptomer. Omfattende utredning avdekket til slutt en sjelden bakenforliggende årsak.
En mann i 70-årene med mangeårig kjent epilepsi hadde noen år forut for det aktuelle fått diagnostisert Waldenströms makroglobulinemi. Initialt var sykdommen blitt observert uten behandling, men etter to år hadde man startet behandling med bendamustin (alkylerende kjemoterapi) og rituksimab (monoklonalt anti-CD20-antistoff) grunnet tiltagende anemi. Han hadde respondert godt, men langsomt. 20 måneder senere hadde han igjen utviklet økende anemi, og behandlingsvalget falt da på ibrutinib (en Brutons tyrosinkinasehemmer), som han etter kort tid responderte svært godt på.
Waldenströms makroglobulinemi er et indolent non-Hodgkins-B-celle-lymfom som affiserer benmarg og noen ganger milt og lymfeknuter. Sykdommen er karakterisert ved monoklonalt immunglobulin M (IgM) i serum. Vanligste manifestasjon er anemi som følge av benmargssvikt. Eventuelt foreligger andre cytopenier, allmennsymptomer (såkalte B-symptomer), symptomer fra splenomegali eller glandelsvulst, hyperviskositetssymptomer på grunn av høy IgM-konsentrasjon eller perifer nevropati (1, 2).
Pasienten tok kontakt med hematologisk poliklinikk mellom to kontroller. Tre måneder etter oppstarten med ibrutinib fikk han lett hevelse og smerter i føttene – først på venstre fotrygg, deretter også høyre fotrygg, og så videre utbredelse til ankler, legger og knær. Smertene kom ved bevegelse av leddene, både med og uten belastning, men han var smertefri i ro.
Leddsmerter er en vanlig bivirkning ved bruk av ibrutinib. Man tok derfor kontakt med legemiddelprodusenten, som ikke kunne utelukke at dette var en bivirkning, og som foreslo behandling med paracetamol og celekoksib. Dette ble forsøkt, men hadde beskjeden effekt. Døgndosen med ibrutinib ble redusert fra 420 mg til 280 mg i henhold til anbefalingen i legemiddelprodusentens preparatomtale. Symptomene ble imidlertid verre, og det tilkom en uttalt haltende gange. Dette førte til at medikamentet ble midlertidig seponert. I preparatomtalen er det anført at anslagsvis 6 % av pasienter på ibrutinib reduserer dosen grunnet bivirkninger, og at 5 % avslutter behandling (3).
Tre dager etter seponeringen av ibrutinib tok pasienten kontakt igjen, da han plutselig fikk tydelig redusert allmenntilstand og økte smerter i høyre ben. Han gikk nå svært dårlig, hadde skjelvinger som ble oppfattet som mulige frostrier, og var klinisk subfebril. Man hørte knatrelyder basalt over begge lungeflater og mistenkte pneumoni. Pasienten ble umiddelbart innlagt.
Ved klinisk undersøkelse av underekstremitetene forelå verken erytem, varme, hevelse eller palpasjonsømhet. Øvrig klinisk undersøkelse ga også upåfallende funn foruten knatrelyder over lungene. Vitale parametre var stabile med blodtrykk 129/54 mm Hg, puls 96 slag/min og respirasjonsfrekvens 20 pust/min. Kroppstemperatur var 38,8 °C og oksygenmetning 95 % uten surstoff. Blodprøvene viste senkningsreaksjon 70 mm/time (referanseområde 1–28 mm/time), hemoglobin (Hb) 11,3 g/dl (13,7–16,5 g/dl), leukocytter 8,6 ∙ 109/l (3,9–9,5 ∙ 109/l), nøytrofile granulocytter 5,6 ∙ 109/l (1,5–5,7 ∙ 109/l), C-reaktivt protein (CRP) 265 mg/l (0–4 mg/l), prokalsitonin 0,2 µg/l (< 0,1 µg/l), fibrinogen 6,3 g/l (2,0–2,4 g/l), D-dimer 2,0 mg/l (0,2–0,4 mg/l) og IgM 3,21 g/l (0,40–2,10 g/l). Røntgen toraks avdekket mulig infeksiøst betingede bilaterale fortetninger basalt. Kort tid etter innleggelse startet man behandling med intravenøs penicillin og gentamicin på grunn av mistanke om begynnende sepsis med utgangspunkt i luftveiene.
Luftveisinfeksjoner og sepsis er også kjente bivirkninger av ibrutinib (3). Imidlertid var smertene i underekstremitetene fortsatt av usikker etiologi. Aktiv kreftsykdom medfører økt risiko for dype venetromboser, men pasienten hadde lav Wells score (sannsynlighetsvurdering for dyp venetrombose) og ingen kliniske tegn på venetromboser foruten smerter i underekstremitetene (4). Infeksiøs eller revmatisk sykdom med septisk artritt som en mulig differensialdiagnose ble vurdert, men fravær av hevelse, varme og rødme talte mot dette. En annen differensialdiagnose var osteomyelitt, som kunne ha forklart smerter i underekstremiteter ved belastning, feber og CRP-stigning, men dette ble utelukket ved MR-undersøkelse. Fraktur ble også vurdert grunnet belastningsrelaterte smerter, men ble ansett som lite sannsynlig grunnet manglende traume i anamnesen samt tendens til migrerende karakter, bilaterale smerter og feber i samme periode.
Vi mistenkte ikke lymfomprogresjon, da pasienten hadde stabilt lav IgM, som i månedene forut hadde korrelert godt med andre parametre som tydet på lav sykdomsaktivitet, for eksempel Hb. Vi holdt fortsatt ibrutinib tilbake på grunn av mistanke om legemiddelbivirkning eller -interaksjon. Klinisk farmasøyt fant imidlertid ikke holdepunkter for relevante interaksjoner etter interaksjonsanalyse.
I forløpet var pasienten klinisk stabil og allment relativt kjekk. Mikrobiologiske dyrkningsprøver var negative. Han utviklet ingen fokale infeksjonssymptomer og hadde svingende feber- og CRP-kurve tross bredspektret antibiotikabehandling. Vi vurderte det da som mindre sannsynlig at han hadde en antibiotikakrevende infeksjon og seponerte antibiotika. Pasienten hadde stadig svingende febertopper opptil 39 °C og CRP-verdier opptil 200. Smertene dominerte i høyre underekstremitet slik at han ikke klarte å belaste denne fullt. Samtlige autoimmune revmatologiske prøver var negative. Ved ny undersøkelse hadde pasienten normal passiv og aktiv leddbevegelighet, og ingen smerter over leddspalter eller ved test av korsbånd og menisk. Videre viste røntgen av underekstremitetene ingen radiologiske holdepunkter for skjelettskade eller artrose, kun lett reduksjon av de mediale kneleddspaltene bilateralt.
Fra tidligere å ha vært en sprek turgåer hadde pasienten en uke etter innleggelse såpass uttalte smerter ved gange og var så ustødig at han måtte ta i bruk prekestol for å kunne gå til og fra toalettet. Ved nytt detaljert anamneseopptak anga pasienten at han de siste seks månedene hadde hatt parestesier i underekstremitetene. Opplysninger om parestesier vekket mistanke om en nevrologisk tilstand, og etter nevrologisk undersøkelse avdekket vi ataksi, påfallende intensjonell tremor, venstresidig dysdiadokokinesi og nedsatt overflatisk sensibilitet i begge underekstremiteter opp til knærne. Pasienten hadde god isometrisk kraft, men klarte verken tå- eller hælgang. På bakgrunn av disse funnene gjorde vi lumbalpunksjon og bestilte MR-undersøkelse av cerebrum og medulla. Vi konfererte med nevrologene, som anbefalte å supplere med nevrografi av over- og underekstremitetene.
Grunnet pasientens symptomer i tillegg til uklare funn fra muskel- og skjelettsystemet vurderte vi på dette tidspunktet en paraneoplastisk tilstand som en mulig differensialdiagnose. Transformasjon av Waldenströms makroglobulinemi til diffust storcellet B-celle-lymfom ble også vurdert, men det er forholdsvis sjeldent og mindre sannsynlig med lav laktatdehydrogenase og IgM ved symptomdebut (5).
Pasienten ble videre utredet med CT av collum, toraks, abdomen og bekken uten at man fant holdepunkter for ny primær tumor. Derimot fant man en klar økning av tidligere kjent lymfeknutesvulst i abdomen, aksiller og lysker. Det ble tatt biopsi av lymfeknutekonglomeratet i abdomen samt benmargsbiopsi.
Med tanke på de nevrologiske symptomene ble det samme dag som den nevrologiske undersøkelsen tatt MR-bilder av cerebrum. Disse viste tre høysignalforandringer subkortikalt av usikker betydning. MR av lumbosakralcolumna ble beskrevet uten medullær patologi og med gode plassforhold spinalt og omkring nerverøtter intervertebralt, men med diffus benmargsinfiltrasjon. Cerebrospinalvæsken var fargeløs og klar, men med lett forhøyede protein- og leukocyttverdier på henholdsvis 1,05 g/l (0,20–0,40 g/l) og 10 ∙ 109/l (0–4 ∙ 109/l). PCR-test for nevrotrope virus og bakteriologisk dyrkningsprøve av cerebrospinalvæsken var negative. Væskestrømscytometrisk immunfenotyping av cerebrospinalvæsken var ikke klar på dette tidspunktet.
Nevrografi av nervus peroneus, tibialis, suralis, medianus og ulnaris avdekket betydelig sensorisk polynevropati i underekstremitetene samt lett til moderat motorisk affeksjon med aksonalt skademønster.
Sett i lys av pasientens kjente lymfom ga cerebrospinalvæskefunnene og forandringene på MR cerebrum mistanke om at lymfomet hadde affisert sentralnervesystemet. Vi kunne ikke si sikkert om funnet av polynevropati hadde sammenheng med lymfomet eller behandlingen, eller om det hadde andre årsaker.
Syv dager etter innleggelse og to uker etter at ibrutinib ble seponert, ble IgM-konsentrasjonen kontrollert. Den hadde da steget til 17,2 g/l, noe som tydet på progresjon av Waldenströms makroglobulinemi. Samtidig hadde pasienten igjen utviklet anemi med Hb på 9,1 g/dl.
Behandlingen med ibrutinib (420 mg per os) ble startet opp igjen, da smertene i underekstremitetene ikke hadde bedret seg ved seponering, og det således var mindre sannsynlig med legemiddelbivirkning. Pasienten hadde meget god effekt av behandlingen, med normalisering av Hb og IgM samt tilbakegang av nevrologiske symptomer.
Lymfeknute- og benmargsbiopsi var forenlig med Waldenströms makroglobulinemi. Det ble ikke funnet holdepunkter for transformasjon til høygradig lymfom. På dette tidspunktet fikk vi svar på væskestrømscytometrisk immunfenotyping av cerebrospinalvæske, som viste funn av monoklonale B-celler, forenlige med lymfomceller.
Pasientens lymfoplasmacytiske lymfom og nevrologiske symptomer samt funnene av lymfomceller i cerebrospinalvæsken tydet på sentralnervøs affeksjon av det kjente lymfomet, en tilstand som er beskrevet i litteraturen som Bing-Neel-syndrom.
Etter at diagnosen Bing-Neel-syndrom var stilt, gransket vi MR-bildene av cerebrum og lumbosakralcolumna på ny og fant patologisk fortykkede og kontrastladende meninger over begge storhjernehemisfærer (figur 1) og cerebellum samt bølgede og fortykkede cauda equina-røtter (figur 2). Vi konkluderte med at de fortykkede meningene var uttrykk for diffus affeksjon av sentralnervesystemet forenlig med Bing-Neel-syndrom. Funnet av fortykkede cauda equina-røtter ble også antatt å ha sammenheng med syndromet, men det kunne ikke fastslås med sikkerhet siden forandringene var sparsomme, og bildene dessverre ble tatt uten kontrast.
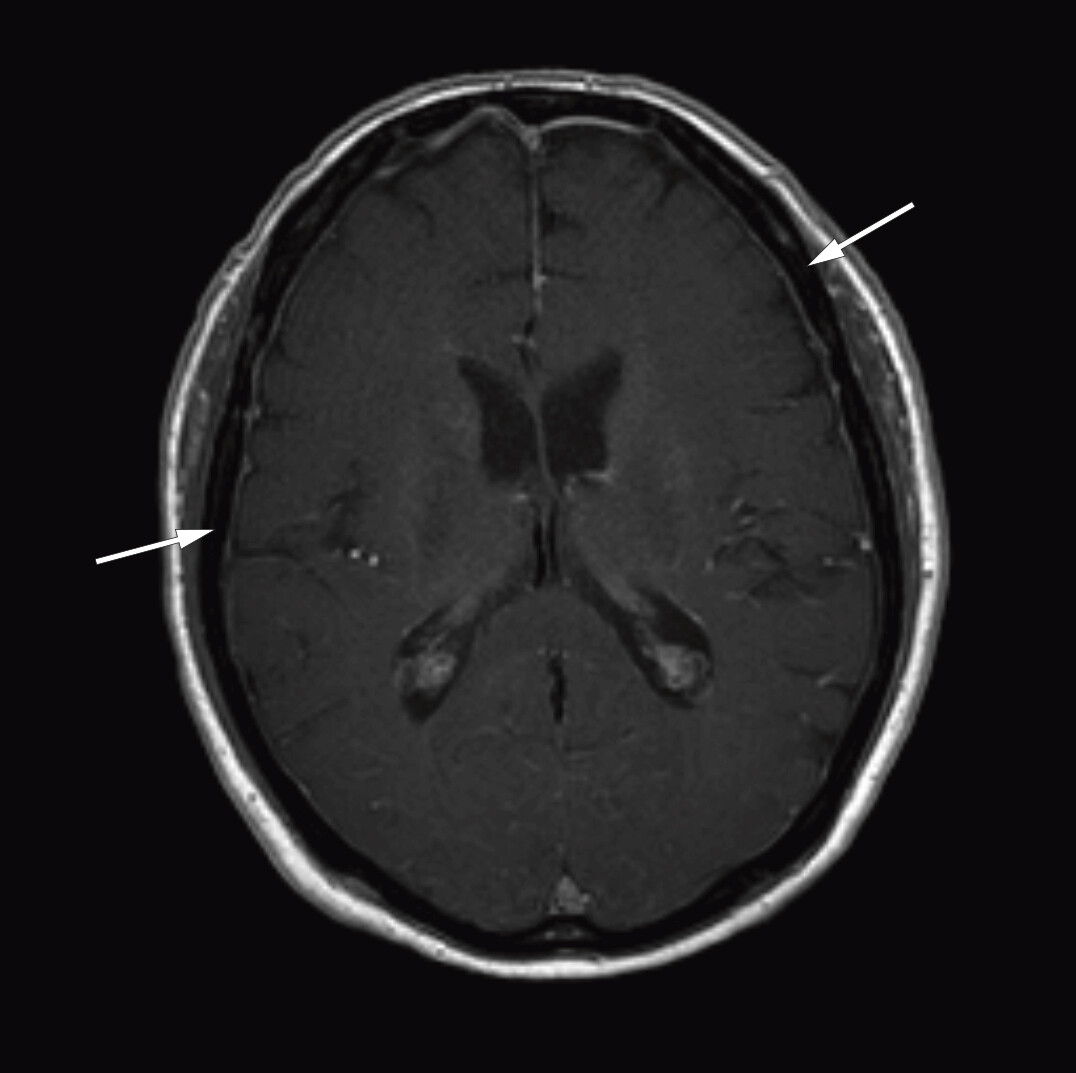
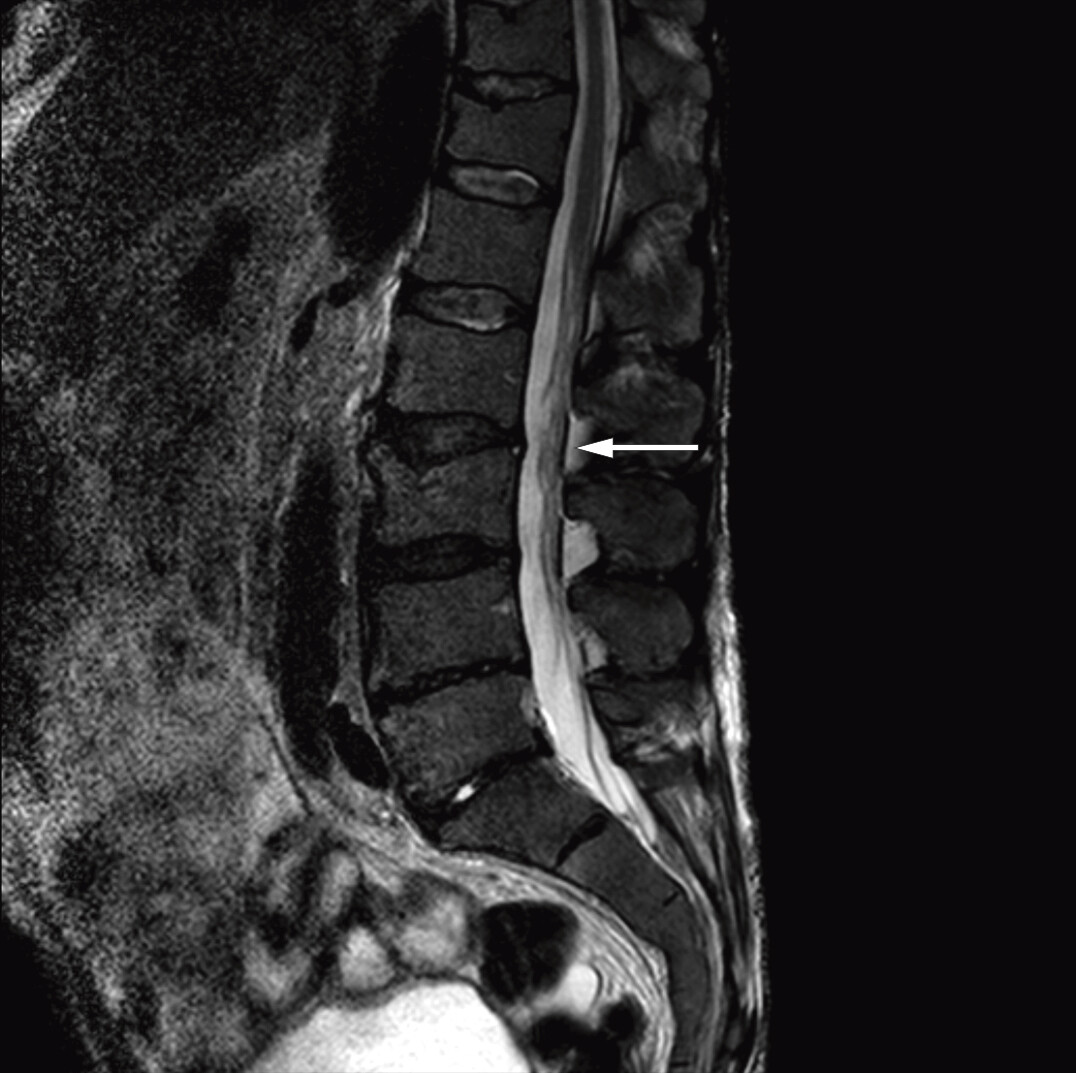
Det kliniske bildet var komplekst, med tre forskjellige problemstillinger. Den første, smertene i underekstremitetene, har i senere tid vist seg å være subkondrale frakturer i femurkondylene og patella, og pasienten følges nå av ortoped. En mulig forklaring på smertene er at lymfomet i benmargen har brutt ned deler av benstrukturen, men ved sin tilstedeværelse også erstattet noe av den tapte støttefunksjonen som bentapet representerer. Ved behandling kan lymfomets raske tilbakegang ha medført en svekkelse av benmargens støttefunksjon inntil benvevet er bygget opp igjen. Dette midlertidige volumtapet kan ha vært årsaken til pasientens frakturer.
I tillegg hadde pasienten en periode med feber, som vi i retrospekt mistenker kan ha vært sekundært til lymfom i oppblussing.
Tredje problemstilling var de nevrologiske symptomene, som sannsynligvis var en direkte konsekvens av sykdomsprosessens affeksjon av hjerneparenkym, meninger inkludert rotskjedene omkring hjernenerver og lumbale nerver med affeksjon av motoriske og sensoriske baner.
I ettertid kunne pasienten fortelle om plager med økende skjelvinger, muligens forenlig med en ataksi, allerede i flere måneder før den aktuelle innleggelsen. Disse plagene hadde gått tilbake under behandling med ibrutinib, men residivert raskt etter forbigående seponering. Dette tyder på at ibrutinib hadde effekt på en sannsynlig sentralnervøs affeksjon av lymfom som har vært til stede i lengre tid.
Vi valgte å reinnsette behandlingen med ibrutinib, men i økt dose på 560 mg per os daglig, som beskrevet i flere studier og retrospektive kasusrapporter om Bing-Neel-syndrom (6).
Diskusjon
Waldenströms makroglobulinemi er en lavgradig lymfoproliferativ sykdom som kan ha en sjelden manifestasjon: affeksjon av sentralnervesystemet, også kalt Bing-Neel-syndrom. Syndromet ble først beskrevet av de nederlandske legene Bing og Neel i 1936, dvs. åtte år før Waldenströms makroglobulinemi ble beskrevet.
Litteraturen om Bing-Neel-syndrom er begrenset og baserer seg i hovedsak på retrospektive kasusrapporter. Det foreligger derfor ikke konsensus om diagnostiske kriterier, retningslinjer for behandling eller presise tall på insidens. Insidensen som antydes i retrospektive studier, er dessuten sannsynligvis underestimert på grunn av manglende kjennskap til tilstanden. Sykdommen er ikke tidligere beskrevet i norsk litteratur.
Bing-Neel-syndrom kan oppstå hos pasienter med kjent Waldenströms makroglobulinemi, selv i fravær av systemisk progrediering, samt hos tidligere ikke-diagnostiserte pasienter. Gjennomsnittsalderen ved diagnosetidspunktet er 62,4 år (7). I en fransk studie var Bing-Neel-syndrom første manifestasjon av Waldenströms makroglobulinemi hos 36 % (8). De presenterende symptomene ved Bing-Neel-syndrom er svært heterogene og kan inkludere blant annet balanse- og gangforstyrrelse, hjernenerveparese, sensoriske defekter, cauda equina-syndromet, nakke- og/eller ryggsmerter, hodepine, synsforstyrrelser, kognitiv svekkelse og pareser (8).
Bing-Neel-syndrom diagnostiseres på bakgrunn av funn ved nevroradiologi, cerebrospinalvæskeundersøkelse og histopatologi. Analyser av cerebrospinalvæske bør ikke inngå i rutinemessig diagnostisk utredning av Waldenströms makroglobulinemi, men ved klinisk mistanke om affeksjon av sentralnervesystemet bør det være lav terskel for slike analyser. Enkelte artikler nevner biopsi av cerebrum eller meningene som gullstandarden for diagnosen, men dette er mer aktuelt i tilfeller uten funn ved mindre invasive metoder. I den franske studien nevnt tidligere, forekom MR-abnormaliteter hos 78 % (8). Det skilles mellom en diffus og tumoral form; den sistnevnte er betydelig mer sjelden. MR-funn alene er dog ikke nok, samtidig som fravær av passende patologi ved MR-undersøkelse ikke utelukker syndromet (9).
Behandlingsalternativene er mange, hvilket reflekterer at heller ikke behandlingen er standardisert. Førstelinjebehandling kan bestå av systemisk kjemoterapi som penetrerer blod–hjerne-barrieren, monoklonale antistoffer, intratekal cellegift eller stråling (10). Ibrutinib er et nyere behandlingsalternativ som undersøkes i flere pågående studier. Det er vist å ha god penetrasjon til sentralnervesystemet og har gitt lovende resultater (6, 11).
Etter førstelinjebehandling fant ovennevnte franske studie en responsrate på 70 % (8). Median tid til tilbakefall var 16,5 måneder, men 70 % responderte på andrelinjebehandling. Fem- og tiårsoverlevelsesrate etter diagnosepunkt for Bing-Neel syndrom var henholdsvis 71 % og 59 % (8).
Konklusjon
Bing-Neel-syndrom er sannsynligvis en underdiagnostisert sykdom og kan forekomme både før og etter at Waldenströms makroglobulinemi er diagnostisert. I den sparsomme litteraturen som foreligger, fremstår sykdommen med relativt god prognose ved behandling. Det er derfor viktig å ha kjennskap til tilstanden. Diagnosen bør vurderes hos pasienter med kjent Waldenströms makroglobulinemi og nylig tilkomne nevrologiske symptomer, men bør også overveies av nevrologer som utreder diffuse nevrologiske symptomer. Bing-Neel-syndrom har fått økende oppmerksomhet i forskningsmiljøer de siste årene, forhåpentligvis vil dette etter hvert resultere i konsensus om diagnose og behandling.
Takk til Rune Midgard ved Nevrologisk avdeling ved Molde sjukehus for verdifulle innspill og kommentarer.
Pasienten har gitt samtykke til at artikkelen blir publisert.
Artikkelen er fagfellevurdert.
- 1.
Vijay A, Gertz MA. Waldenström macroglobulinemia. Blood 2007; 109: 5096–103. [PubMed][CrossRef]
- 2.
Baehring JM, Hochberg EP, Raje N et al. Neurological manifestations of Waldenström macroglobulinemia. Nat Clin Pract Neurol 2008; 4: 547–56. [PubMed][CrossRef]
- 3.
Felleskatalogen. Imbruvica. https://www.felleskatalogen.no/medisin/imbruvica-janssen-589781 Lest 31.10.2019.
- 4.
Wells PS, Anderson DR, Rodger M et al. Evaluation of D-dimer in the diagnosis of suspected deep-vein thrombosis. N Engl J Med 2003; 349: 1227–35. [PubMed][CrossRef]
- 5.
Durot E, Tomowiak C, Michallet AS et al. Transformed Waldenström macroglobulinaemia: clinical presentation and outcome. A multi-institutional retrospective study of 77 cases from the French Innovative Leukemia Organization (FILO). Br J Haematol 2017; 179: 439–48. [PubMed][CrossRef]
- 6.
Mason C, Savona S, Rini JN et al. Ibrutinib penetrates the blood brain barrier and shows efficacy in the therapy of Bing Neel syndrome. Br J Haematol 2017; 179: 339–41. [PubMed][CrossRef]
- 7.
Fitsiori A, Fornecker LM, Simon L et al. Imaging spectrum of Bing-Neel syndrome: how can a radiologist recognise this rare neurological complication of Waldenström's macroglobulinemia? Eur Radiol 2019; 29: 102–14. [PubMed][CrossRef]
- 8.
Simon L, Fitsiori A, Lemal R et al. Bing-Neel syndrome, a rare complication of Waldenström macroglobulinemia: analysis of 44 cases and review of the literature. A study on behalf of the French Innovative Leukemia Organization (FILO). Haematologica 2015; 100: 1587–94. [PubMed][CrossRef]
- 9.
Gupta N, Gupta S, Al Ustwani O et al. Bing-Neel syndrome in a patient with Waldenstrom's macroglobulinemia: a challenging diagnosis in the face of normal brain imaging. CNS Neurosci Ther 2014; 20: 945–6. [PubMed][CrossRef]
- 10.
Minnema MC, Kimby E, D'Sa S et al. Guideline for the diagnosis, treatment and response criteria for Bing-Neel syndrome. Haematologica 2017; 102: 43–51. [PubMed][CrossRef]
- 11.
Castillo JJ, Itchaki G, Paludo J et al. Ibrutinib for the treatment of Bing-Neel syndrome: a multicenter study. Blood 2019; 133: 299–305. [PubMed][CrossRef]