Transcervikal endometriereseksjon ble innført som behandling av menoragi i Norge i 1989 (1), og ble snart et etablert alternativ til hysterektomi (2, 3). Endometriereseksjon er et minimalt invasivt inngrep som vanligvis utføres dagkirurgisk, og sykmeldingstid er bare ca. en uke. Dette er en av de best dokumenterte kirurgiske prosedyrer (4, 5), og utført av erfarne operatører er det et trygt inngrep med få komplikasjoner. Litteraturen viser at storparten av pasientene er fornøyde på kort sikt, men når observasjonstiden øker, får etter hvert opptil 27 % fjernet uterus (5 – 8). Studier med lang observasjonstid er derfor nødvendig for å vurdere verdien av inngrepet på lengre sikt.
Vi presenterer vår erfaring med 324 kvinner fulgt prospektivt gjennom ett til åtte år etter endometriereseksjon. Hensikten er delvis å rapportere operasjonsresultatene og delvis å rette oppmerksomheten mot uterusrelaterte smerter som oppstår hos enkelte pasienter som har gjennomgått endometriereseksjon.
Materiale og metode
Materialet omfatter i alt 324 kvinner som ble operert av forfatteren med endometriereseksjon, hvorav 68 med samtidig reseksjon av myom, i perioden 1992 – 99 ved Kvinneklinikken, Vestfold Sentralsykehus. Indikasjon for inngrepet ble stilt av alle avdelingens leger ved gynekologisk poliklinikk, og inngrepet var i alle tilfeller ment som et alternativ til hysterektomi. Øvre grense for uteri størrelse var tilsvarende 12 ukers svangerskap ved palpasjon/12 cm sondemål. Benign preoperativ histologisk eller cytologisk prøve fra uterinkaviteten var et krav. Dysmenoré var en relativ kontraindikasjon, så vel som myom over 5 cm i diameter. Det ble benyttet Olympus 9 mm resektoskop med 12˚ optikk, de første to år med direkte innsyn, med video fra 1994. Glysin 1,5 % ble brukt som distensjonsmedium, og posene ble hengt opp i et regulerbart intravenøsstativ som var forlenget med 60 cm. Dette ble justert opp og ned slik at det var så vidt nok trykk til å ha adekvat sikt i uterus. Det første året ble glysinmengden målt manuelt, senere ble væsken samlet i en bøtte som stod på en elektronisk vekt med nøyaktighet 10 g. Hvis hemostasen ikke var helt tilfredsstillende ved avslutningen, ble det lagt inn et foleykateter i uterinhulen i 2 – 4 timer. Inngrepene ble utført dagkirurgisk i narkose, og vanlig sykmeldingstid var 6 – 7 dager. Det ble ikke brukt hormonell forbehandling eller antibiotikaprofylakse, og pasientene ble tatt imot i hele menstruasjonssyklus.
Oppfølging
Pasientene ble fulgt prospektivt. Ved første kontroll fire måneder postoperativt fikk de et rapportskjema som skulle sendes årlig til forfatteren i fem år. På skjemaet svarte de på spørsmål om blødningsmengde og smerter og om de var helt, delvis eller ikke fornøyd. Pasienter som rapporterte smerter og/eller at de var ”ikke fornøyd”, ble innkalt til vurdering og eventuelt videre behandling. Ved uteblitt rapportskjema purret forfatteren skriftlig eller om nødvendig per telefon inntil svar innkom. Kun e…n pasient, som ikke har fast bolig, er mistet fra oppfølging etter fire år. Etter at rapportperioden på fem år var slutt, ble det gjort fortløpende registrering av problemer og hysterektomier i denne pasientgruppen etter som de dukket opp, og i desember 2000 ble det samlet informasjon om alle pasienter som var operert mer enn fem år tidligere, via sykehusets datasystem, spørreskjema eller telefon.
Statistikk . Khikvadrattest med signifikansnivå p< 0,05 ble brukt til å sammenlikne gruppene.
Resultater
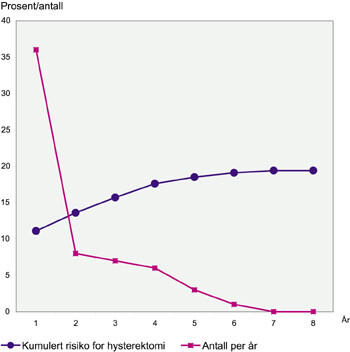
I alt ble det gjort 348 reseksjoner hos 324 kvinner, idet 24 ble operert to ganger. Oppfølgingstiden var gjennomsnittlig 3,8 år (1 – 8 år). I løpet av denne tiden hadde 63 (19,4 %) fått fjernet uterus. Resultatene vises i hovedsak i tabell 1, mens figur 1 viser fordelingen over tid av pasienter som har fått fjernet uterus. Hos 44 (69,8 %) av dem som fikk fjernet uterus, ble dette gjort innen to år etter reseksjonen (fig 1). Tabell 2 viser indikasjonene for å fjerne uterus. 24 kvinner gjennomgikk reseksjon to ganger, enten pga. fortsatt blødning eller residiv av blødning. Ved andre gangs reseksjon var resultatene i all hovedsak som for første gangs reseksjon, spesielt var det ingen økt komplikasjonstendens. En større andel av disse pasientene (11/24, 46 %) fikk imidlertid etter hvert fjernet uterus.
Tabell 1
Operasjonsresultater (oppfølging 1 – 8 år)
| Alle |
Transcervikal reseksjon av endometriet |
Transcervikal reseksjon av endometriet + myom |
|
| Antall pasienter |
324 |
256 |
68 |
| Antall operasjoner |
348 |
275 |
73 |
| Data oppgitt som antall og spredning |
|||
| Alder (år) |
42,9 (26 – 62) |
41,9 (26 – 62) |
46,2 (43 – 48) |
| Uteri sondemål (cm) |
9,4 (7 – 14) |
9,3 (7 – 14) |
9,8 (7,5 – 12,5) |
| Operasjonstid (min) |
24 (7 – 90) |
21 (7 – 50) |
35 (14 – 90) |
| Vekt resektat (g) |
11,1 (2 – 66) |
9,0 (2 – 29) |
19,3 (7 – 66) |
| Glysin brukt (l) |
7,7 (2,3 – 23,6) |
6,6 (2,3 – 13,8) |
11,4 (4,2 – 23,6) |
| Glysintap (l) |
0,37 (0 – 2,9) |
0,30 (0 – 1,8) |
0,59 (0 – 2,9) |
| Glysintap> 1,5 l |
10 (2,9 %) |
4 (1,5 %) |
6 (8,2 %) |
| Data oppgitt som antall og prosent |
|||
| Transurethralt reseksjonssyndrom |
2 (0,6) |
0 |
2 (2,7) |
| Perforasjon |
3 (0,9) |
1 (0,4) |
2 (2,7) |
| Blødning (foleykateter) |
18 (5,2) |
10 (3,6) |
8 (11,0) |
| Laparotomi samme dag |
1 (0,3) |
0 |
1 (1,4) |
| Infeksjon |
5 (1,4) |
4 (1,5) |
1 (1,4) |
| Sekundær blødning |
0 |
0 |
0 |
| Reinnleggelse |
2 (0,6) |
2 (0,7) |
0 |
| Senere hysterektomi |
63 (19,4) |
50 (19,5) |
13 (19,1) |
| Blant ikke-hysterektomerte pasienter |
|||
| Amenoré |
128 (49,2) |
92 (44,9) |
36 (65,5) |
| Tilfreds ved studiens slutt |
246/260 (94,6) |
193/205 (94,1) |
53/55 (96,4) |
Tabell 2
Indikasjoner for hysterektomi (n = 63). Mange pasienter hadde mer enn én indikasjon
| Indikasjon |
Pasienter (antall) |
Prosent |
| Uakseptabel blødning |
20 |
31,7 |
| Smerter |
41 |
65,1 |
| Myom |
19 |
30,2 |
| Hematometra |
7 |
11,1 |
| Avvikende histologi |
4 |
6,3 |
| Uterusperforasjon med blødning |
1 |
1,6 |
| Annen indikasjon (f.eks. cyste, dyspareuni endome triose, angst) |
7 |
11,1 |
De fleste komplikasjonene inntraff i løpet av de første to årene av studien (p< 0,001), selv om andelen pasienter med stor uterus (sondemål> 10 cm) og/eller myom var konstant i studieperioden. I ett tilfelle (pasient 104) måtte det utføres laparotomi samme dag pga. blødning etter uterusperforasjon som oppstod i forbindelse med reseksjon av et stort intramuralt myom. To kvinner ble innlagt hhv. en og to dager postoperativt med sepsis, men ble raskt bra med antibiotikabehandling. De andre tilfellene av infeksjon var ikke alvorlige. To tilfeller av lett transurethralt reseksjonssyndrom (TUR-syndrom) oppstod etter absorpsjon av hhv. 2,9 l og 2,3 l glysin. Begge inntraff i løpet av det første året da glysinmengden ble målt manuelt. I 18 tilfeller (5,2 %) ble foleykateter innlagt i uterinhulen som profylakse mot postoperativ blødning, og ingen hadde blødning da det ble fjernet. Histologisk undersøkelse viste atypisk myom hos to pasienter (1,5 %) og kompleks endometriehyperplasi hhv. med og uten atypi hos to. Adenomyose ble funnet hos 70 kvinner, og 22 av disse (31,4 %) gjennomgikk senere hysterektomi.
Dysmenoré ble bedre hos 126 av 202 pasienter (62,3 %). Smerter oppstod de novo hos 41 (12,7 %), hvorav hos 21 av lett grad, mens ytterligere 19 kvinner (5,9 %) opplevde forverring av dysmenoré. Av de 50 som hadde mye dysmenoré før inngrepet, ble 35 (70 %) bedre. Smerter var hovedindiksjon hos 28 (44,4 %) og tilleggsindikasjon hos 17 (27 %) av de 63 kvinnene som fikk fjernet uterus.
Analyse av faktorer som var assosiert med økt risiko for senere hysterektomi, viste signifikant økning kun dersom resektatet inneholdt adenomyose (22/70 versus 41/254, p< 0,01) samt blant de første 50 pasientene i studien sammenliknet med de siste 50 (hhv. 16 og seks, p< 0,03). Lav alder (analysert som hhv. under 35 år og under 40 år), preoperativ dysmenoré, samtidig myomreseksjon, glysinabsorpsjon over 1,5 l eller operasjon i sekresjonsfase gav ingen økt risiko for senere hysterektomi, men myomreseksjon gav signifikant økt risiko for blødning (p< 0,03). Stor uterus, uansett om dette defineres som sondemål over 10, 11 eller 12 cm, gav ikke økt risiko for komplikasjoner eller senere hysterektomi.
Blant pasientene som ikke hadde fått uterus fjernet, var 89,4 % (257/288) fornøyd etter ett år, 93,4 % (127/136) etter fem år og 94,6 % (27/28) etter åtte år, mens 47,2 % (136/288) hadde amenoré etter ett år, 47,1 % (64/136) etter fem år og 67,9 % (19/28) etter åtte år.
Diskusjon
Mange kvinner får fjernet uterus pga. menoragi (9). Hysterektomi er den eneste behandling som kan garantere opphør av blødning fra uterus, men er et stort inngrep med mange komplikasjoner, betydelig morbiditet og lang rekonvalesens. Mortalitetsrisikoen er 0,5 – 1 % (inkludert canceroperasjoner) (10, 11). I de siste 20 år er en rekke uteruskonserverende behandlingsmetoder blitt innført. De går alle ut på å fjerne eller destruere endometriet, for dermed å kontrollere kvinnens blødningsproblem ved at blødningen stanser eller reduseres til et akseptabelt nivå.
Hysteroskopisk endometriereseksjon har nå vært i bruk i Norge i over ti år (1, 2). Dette er en svært godt validert metode (4, 5) som har liten risiko og som medfører lavere omkostninger enn hysterektomi både på kort og på lang sikt (12 – 14). Det er vist at man med endometriereseksjon faktisk unngår mange hysterektomier og ikke bare utsetter tidspunktet for når hysterektomi til slutt utføres, slik det også har vært hevdet (5, 6, 15 – 18).
Komplikasjoner
En rekke studier viser at endometriereseksjon er et trygt inngrep med få komplikasjoner (1 – 3, 6, 8, 15 – 17, 19 – 23). Typiske tall for komplikasjoner er: perforasjon 1,5 %, blødning 2 %, for stor absorpsjon av glysin 4 %. Våre tall er omtrent tilsvarende, bortsett fra innleggelse av foleykateter i uterus (5,2 %), men dette ble vanligvis gjort ”for sikkerhets skyld”. Kun e…n pasient (med perforasjon og laparotomi) fikk blodtransfusjon. De fleste komplikasjonene inntraff i løpet av de to første årene av studien (p< 0,001).
Tilfredshet og hysterektomi
Mange studier om endometriereseksjon er publisert. De kan være vanskelig å sammenlikne, da de ofte er små og retrospektive og har forskjellige inklusjonskriterier vedrørende størrelsen av uterus, myomer, alder, antibiotikabruk, hormonell forbehandling, registrering og definisjon av komplikasjoner, oppfølgingstid osv. I mange studier har inklusjonskriteriene vært strengere enn i vårt materiale, som derfor representerer ”vanlige” pasienter i større grad. Vi har også rutinemessig tilbudt hysterektomi til alle som ikke har vært helt tilfreds. Dette kan ha medvirket til å øke antallet hysterektomier i vårt materiale.
Randomiserte, prospektive studier viser at opptil 27 % av pasientene får utført hysterektomi innen fire-fem år (5, 7, 8, 17, 18, 21), selv om flere observasjonsstudier har svært gode resultater, f.eks. Istre (6,1 % hysterektomi etter 1 – 5 år) (3). I vår studie hadde 11,1 % fått fjernet uterus etter ett år, 18,5 % etter fem år og 19,4 % etter åtte år.
Oppfølgingsstudier etter hysterektomi viser at omkring 90 % av pasientene etterpå er tilfreds (5, 6, 15, 18). En stor britisk studie som sammenliknet hysterektomi med endometriereseksjon/laserablasjon, viste at etter fire år var 89 % av de hysterektomerte kvinnene fornøyd og 24 % hadde gjennomgått ytterligere kirurgisk behandling, mens tilsvarende tall for hysteroskopipasientene var 78 % og 38 % (18).
Ny reseksjon
Ny reseksjon ble utført hos 24 (7,4 %) av pasientene (tab 1). Dette skjer hos 3,2 % (26) til 16,4 % (2) i forskjellige studier, i de fleste ligger tallet på omkring 10 %. I flere studier (3, 7, 24, 25) er det funnet til dels betydelig økt risiko for peroperative komplikasjoner og færre fornøyde pasienter etter ny reseksjon. I vårt materiale var det heller lavere forekomst av komplikasjoner, men det var litt færre fornøyde pasienter, og 46 % av kvinnene i denne gruppen ble hysterektomert. I en del tilfeller kan ny reseksjon fremfor hysterektomi vurderes.
Histologi
Endometriereseksjon er det eneste uterusbesparende inngrepet som gir materiale til histologisk undersøkelse. Selv om alle preoperative prøver er benigne, vil det av og til forekomme avvikende histologi. I vårt materiale skjedde dette fire ganger (1,5 %) – hos to pasienter ble det påvist atypisk myom og hos to andre kompleks endometriehyperplasi hhv. med og uten atypi i resektatet. Alle hadde benigne preoperative prøver. Dette kan være et argument for reseksjon fremfor ablasjonsteknikker.
Prognostiske faktorer
I flere studier er det funnet at en eller flere av de følgende faktorene er prognostiske for mislykket resultat: lav alder (<40 år, < 45 år), myomer, smerter, peroperative komplikasjoner, tidligere sterilisering, operatørens erfaring (3, 7, 8, 17, 18, 23, 24). I vår studie er det kun adenomyose i resektatet og operasjon tidlig i studien som korrelerer signifikant med senere hysterektomi, mens lav alder, dysmenoré, myomer, stor uterus, operasjon i sekresjonsfase eller peroperativ absorpsjon av glysin ikke gjør det. Myomreseksjon gav signifikant økt risiko for peroperativ blødning, men ikke for senere hysterektomi.
Smerter
Dysmenoré blir bedre etter endometriereseksjon hos over 60 % av pasientene (2, 3, 6, 7, 16, 21). Dette var tilfellet hos 62,3 % av våre pasienter. Imidlertid viser alle studier at det også oppstår smerter hos en del pasienter. Antallet varierer fra 3,3 % (3) til 13,5 % (22) av pasientene (8, 17, 25 – 27). I vårt materiale oppstod smerter de novo hos 12,7 %, mens ytterligere 5,9 % opplevde forverring av dysmenore…. Smerter fører ofte til at uterus fjernes.
Smerter etter endometriereseksjon kan ha mange årsaker: hematometra, adenomyose, intrauterine synekier, tidligere sterilisering, hematosalpinx samt smerte pga. voksende myom, og dessuten andre smerter som ikke skyldes reseksjonen, f.eks. endometriose. Ofte er smertene sykliske, og de beskrives slik i de fleste studier, men syklisiteten kan være vanskelig å oppdage dersom pasienten ikke menstruerer. Imidlertid er slike smerter slett ikke alltid sykliske, og de kan være av en helt annen karakter enn det vi vanligvis oppfatter som gynekologiske smerter. Ultralydundersøkelse viser ikke alltid væske i uterus eller noe annet galt, og dette kan føre til forsinket eller feilaktig diagnose og unødig lidelse. Erfaring fra egne pasienter er at det kan oppstå invalidiserende smerter diffust i nedre abdomen, sentralt eller i en eller begge fossae iliaca, og/eller i ryggen, med/uten utstråling til ett eller begge lår. Smertene kan være konstante eller variere – de bedres etter 2 – 3 uker, for så å forverres igjen. De kan være helt annerledes enn pasientenes tidligere dysmenoré, slik at verken pasient eller lege vurderer dem som uterint betinget. Smertene kan starte flere år etter endometriereseksjon. Det kan argumenteres for at slike smerter er iatrogene. Operatøren og avdelingen har derfor et særskilt ansvar for å vurdere smerter hos kvinner som har gjennomgått endometriereseksjon. Fem av våre pasienter (1,5 %) har hatt problemer med langvarige, atypiske smerter etter endometriereseksjon. De ble kurert ved hysterektomi. Det mest ekstreme tilfellet presenteres.
Pasienten . Tidligere frisk kvinne som gjennomgikk ukomplisert endometriereseksjon da hun var 38 år. Hun hadde amenoré etter inngrepet, og hennes moderate dysmenoré forsvant også. Etter ca. to år utviklet hun smerter nedad i buken. De flyttet seg etter hvert til korsryggen, og det var utstråling til høyre lår. Smertene var ukarakteristiske, men ble verre ved aktivitet og obstipasjon, og hun var sykmeldt i lange perioder. Hun gjennomgikk utredning av tarm, urinveier (hun hadde også mikroskopisk hematuri, som det ikke ble funnet noen forklaring på) og rygg, og ble undersøkt av gastroenterolog, urolog, ortoped, nevrolog, gynekolog og psykolog uten å få noen klar diagnose. Fysikalsk behandling hjalp ikke, og hun brukte i perioder åtte tabletter Paralgin forte daglig mot smertene. Etter nesten halvannet år anførte hun smerter på det årlige rapportskjemaet og fikk time ved gynekologisk poliklinikk. Uterus var da antydet øm ved palpasjon, for øvrig var undersøkelsen uten anmerkning, og det var ikke synlig væske i uterus ved ultralydundersøkelse. Ved hysterektomi var uterus liten og så normal ut. Histologisk undersøkelse viste lett adenomyose. Smertene forsvant fullstendig etter at uterus var fjernet.
Denne pasienthistorien illustrerer hvor vanskelig det kan være å stille korrekt diagnose hos kvinner som har smerter etter endometriereseksjon. Alle leger bør være oppmerksomme på at atypiske smerter kan oppstå etterpå. Etter mitt skjønn skal man ha meget lav terskel for å anbefale hysterektomi hos pasienter som har smerter etter endometriereseksjon hvis det ikke er en helt overbevisende ekstragenital forklaring på smertene. Dette gjelder også i tilfeller der ultralydundersøkelse ikke viser væske i uterus. Alle våre pasienter som hadde smerter som hovedindikasjon for hysterektomi, inkludert de fem som hadde atypiske smerter, ble bra eller tilnærmet bra etter at uterus var fjernet.
Konklusjon
Endometriereseksjon med eller uten samtidig reseksjon av myom er et trygt og effektivt inngrep til behandling av menoragi. I løpet av oppfølgingstiden på opptil åtte år har 19,4 % av kvinnene i vår studie fått fjernet uterus, dvs. hysterektomi er så langt spart hos 80,6 %, mens 94,6 % av de ikke-hysterektomerte kvinnene var fornøyd ved studiens avslutning.
Hos enkelte pasienter kan det oppstå smerter. Disse smertene kan være helt atypiske, slik at de ikke gjenkjennes som uterusrelaterte, og det kan gå flere år før de debuterer. Diagnosen kan være svært vanskelig, og det er derfor klar indikasjon for å fjerne uterus hos en kvinne med smerter hvis hun tidligere har fått utført endometriereseksjon.
- 1.
Istre O, Schiøtz HA, Sadik L, Vormdal J, Vangen O, Forman A. Transcervical resection of endometrium and fibroids. Initial complications. Acta Obstet Gynecol Scand 1991; 70: 363 – 6.
- 2.
Maltau JM, Meyer L, Bakke K. Transcervikal endometriereseksjon. Et alternativ til uterusekstirpasjon ved dysfunksjonell uterinblødning. Tidsskr Nor Lægeforen 1994; 114: 1691 – 3.
- 3.
Istre O. Transcervical resection of endometrium and fibroids: the outcome of 412 operations performed over 5 years. Acta Obstet Gynecol Scand 1996: 75: 567 – 74.
- 4.
Garry R. Endometrial ablation and resection: validation of a new surgical consept. Br J Obstet Gynaecol 1997; 104: 1329 – 31.
- 5.
Parkin DE. Endometrial resection and ablation: past, present and future. Gynaecological Endoscopy 2000; 9: 1 – 7.
- 6.
Pinion SB, Parkin DE, Abramovich DR, Naji A, Alexander DA, Russell IT et al. Randomised trial of hysterectomy, endometrial laser ablation, and transcervical endometrial resection for dysfunctional uterine bleeding. BMJ 1994; 309: 979 – 83.
- 7.
Phillips G, Chien PFW, Garry R. Risk of hysterectomy after 1000 consecutive endometrial laser ablations. Br J Obstet Gynaecol 1998; 105: 897 – 903.
- 8.
Nicholson SC, Gillmer MD. Hysterectomy following failed endometrial resection. J Obstet Gynaecol 1997; 17: 71 – 5.
- 9.
Backe B, Lilleeng S. Hysterektomi i Norge. Datakvalitet og klinisk praksis. Tidsskr Nor Lægeforen 1993; 113: 971 – 4.
- 10.
Dicker RC, Greenspan JR, Strauss LT, Cowart MR, Scally MJ, Peterson HB et al. Complications of abdominal and vaginal hysterectomy among women of reproductive age in the United States. Am J Obstet Gynecol 1982; 144: 841 – 8.
- 11.
Wingo PA, Huezo CM, Rubin GL, Ory HW, Peterson HB. The mortality risk associated with hysterectomy. Am J Obstet Gynecol 1985; 152: 803 – 8.
- 12.
Brooks PG, Clouse J, Morris LS. Hysterectomy vs. resectoscopic endometrial ablation for the control of abnormal uterine bleeding. A cost comparative study. J Reprod Med 1994; 39: 755 – 60.
- 13.
Cameron IM, Mollison J, Pinion SB, Atherton-Naji A, Buckingham K, Torgerson D. A cost comparison of hysterectomy and hysteroscopic surgery for the treatment of menorrhagia. Eur J Obstet Gynecol Reprod Biol 1996; 70: 87 – 92.
- 14.
Vilos GE, Pispidikis JT, Botz CK. Economic evaluation of hysteroscopic endometrial ablation versus vaginal hysterectomy for menorrhagia. Obstet Gynecol 1996; 88: 341 – 5.
- 15.
Dwyer N, Hutton J, Stirrat GM. Randomised controlled trial comparing endometrial resection with abdominal hysterectomy for the surgical treatment of menorrhagia. Br J Obstet Gynaecol 1993; 100: 237 – 43.
- 16.
O’Connor H, Broadbent JA, Magos AL, McPherson K. Medical Research Council randomised trial of endometrial resection versus hysterectomy in management of menorrhagia. Lancet 1997; 349: 897 – 901.
- 17.
Pooley AS, Ewen SP, Sutton CJ. Does transcervical resection of the endometrium for menorrhagia really avoid hysterectomy? Life table analysis of a large series. J Am Gynecol Laparosc 1998; 5: 229 – 35.
- 18.
Aberdeen endometrial ablation trials group. A randomised trial of endometrial ablation versus hysterectomy for the treatment of dysfunctional uterine bleeding: outcome at four years. Br J Obstet Gynaecol 1999; 106: 360 – 6.
- 19.
Overton C, Hargreaves J, Maresh M. A national survey of the complications of endometrial destruction for menstrual disorders: the MISTLETOE study. Br J Obstet Gynaecol 1997; 104: 1351 – 9.
- 20.
Jansen FW, Vredevoogd CB, van Ultzen K, Hermans J, Trimbos JB, Trimbos-Kemper TC. Complications of hysteroscopy: a prospective, multicenter study. Obstet Gynecol 2000; 96: 266 – 70.
- 21.
Bhattacharya S, Cameron IM, Parkin DE, Abramovich DR, Mollison J, Pinion SB et al. A pragmatic randomised comparison of transcervical resection of the endometrium with endometrial laser ablation for the treatment of menorrhagia. Br J Obstet Gynaecol 1997; 104: 610 – 7.
- 22.
Jacobs SA, Blumenthal NJ. Endometrial resection follow up: late onset of pain and the effect of depot medroxyprogesterone acetate. Br J Obstet Gynaecol 1994; 101: 605 – 9.
- 23.
A Scottish audit of hysteroscopic surgery for menorrhagia: complications and follow up. Scottish hysteroscopy audit group. Br J Obstet Gynaecol 1995; 102: 249 – 54.
- 24.
Holt EM, Gillmer MDG. Endometrial resection. Clin Obstet Gynaecol 1995; 9: 279 – 97.
- 25.
O’Connor H, Magos AM. Endometrial resection for the treatment of menorrhagia. N Engl J Med 1996; 335: 151 – 6.
- 26.
Steffensen AJ, Schuster M. Endometrial resection and late reoperation in the treatment of menorrhagia. J Am Assoc Gynecol Laparosc 1997; 4: 325 – 9.
- 27.
Mints M, Rådestad A, Rylander E. Follow up of hysteroscopic surgery for menorrhagia. Acta Obstet Gynecol Scand 1998; 77: 435 – 8.