Akutt intermitterende porfyri er en dominant arvelig sykdom som i familier med kjente tilfeller ofte kan spores flere generasjoner tilbake (1, 2). Når man ikke har opplysninger om familiær belastning, er diagnosen lett å overse, selv om symptomene kan være klassiske (3, 4). Vi omtaler en slik pasient der vi ikke har noen opplysninger om familiær belastning.
Pasienten. En 26 år gammel kvinne som ble innlagt på grunn av truende abort og som etter hvert fikk intense, uforklarlige magesmerter. Hun var blitt appendektomert 18 år gammel og hadde hatt flere episoder med magesmerter som blant annet førte til to laparoskopier og gjentatte gynekologiske utredninger uten sikre funn. Umiddelbart før den aktuelle innleggelse hadde hun fått behandling for truende parafaryngeal abscess med analgetika og intravenøs penicillin. Hun var da gravid i 1. trimester, men hadde så sterke smerter i halsen at hun fikk både paracetamol, kodein og petidin. Fem dager etter oppstart av antibiotikabehandling ble det observert økende vaginal blødning, og hun ble innlagt under diagnosen truende abort.
Ultralydundersøkelse viste et levende foster på ca. ni uker. Ved ny undersøkelse neste dag konstaterte man intrauterin fosterdød, og det ble foretatt kirurgisk revisjon i propofolanestesi. Etter inngrepet var hun plaget av vedvarende magesmerter. Ny ultralydundersøkelse gav mistanke om gjenværende graviditetsrester, og det ble derfor foretatt en ny revisjon neste dag, også denne gang i propofolanestesi. Ut over dagen hadde hun takvise økende magesmerter, og man fryktet uterusperforasjon. Det ble derfor foretatt diagnostisk laparoskopi i tiopental-fentanyl-vecuronium-anestesi med ketobemidon og diazepam intravenøst i premedikasjon, da hun var svært smertepåvirket og redd. Laparoskopien var negativ. Straks hun våknet, begynte hun på ny å klage over rieliknende magesmerter. Hun ble sedert med diazepam og fikk også opiater (piritramid) intravenøst uten effekt. Hun ble tilbudt epidural, men avslo da hun følte at høyre bein ”sov”. Reaksjonsmønsteret ble tolket som hysteriformt, smerteanfallene kom i rier 3 – 4 ganger per time og syntes bare å øke i intensitet til tross for analgetika og sedativer.
Akutt intermitterende porfyri ble foreslått som en mulig årsak. Undersøkelse viste porfyriner i urinen, og det ble påvist porfobilinogen ved Watson-Schwartz test (5). Hun fikk derfor anbefalt behandling for akutt intermitterende porfyri med intravenøs glukose, men trengte både analgetika og sedativer i tillegg. Det ble gitt både diazepam og opioider (piritramid og ketobemidon) intravenøst med kortvarig og usikker effekt. Det ble forsøkt paracervikal blokade med xylocain med tanke på at uteruskontraksjoner kunne bidra til smerteanfallene, men uten forventet bedring. Etter anbefaling fra Porfyricentrum Sverige (6), gikk man over til kontinuerlig morfininfusjon intravenøst og anfallene ble dempet, men de kom fortsatt flere ganger per time. Etter vel ett døgn med denne behandlingen, ble hemin 250 mg gitt intravenøst med dramatisk bedring. Det ble gitt ytterligere 750 mg hemin i løpet av de neste to døgn, og 36 timer etter første hemindose opphørte anfallene helt. Morfin ble seponert og glukoseinfusjonen ble trappet ned uten at flere anfall oppstod. Hun ble utskrevet to dager senere i velbefinnende.
Diskusjon
Akutt intermitterende porfyri er en relativt sjelden sykdom. Det er en autosomalt dominant arvelig tilstand, men gendefekten trenger ikke å gi kliniske symptomer. Mange anleggsbærere vil bare ha en latent tilstand, som aldri slår ut i symptomer, mens andre får manifest sykdom med et varierende antall anfall gjennom livet. Sykdommen kan ”ligge skjult” i flere generasjoner før den manifesterer seg på nytt (2). Vår pasient hadde ingen kjente tilfeller i slekten, men en oldemor hadde vært plaget av anfallsvise magesmerter av ukjent årsak.
Sykdommen er nøye studert i Norden, og det er opprettet nasjonalt kompetansesenter både i Norge, Sverige og Danmark (6 – 8). I Norge finner man opphopning i slekter fra Aust-Agder og Salten (9). Sverige har antakelig verdens høyeste forekomst med ca. 1 : 10 000, den aller største opphopningen finner man i Arjeplog med en prevalens på 2 % (2)! Sykdommen debuterer oftest etter puberteten, og er hyppigere hos kvinner enn hos menn.
Anfallene kan variere sterkt. Det angis at ca. 80 % har magesmerter, gjerne i kombinasjon med oppkast og/eller obstipasjon. 40 – 50 % av pasientene har nevrologiske symptomer, hyppigst perifer nevropati. Man kan finne både sensoriske og motoriske utfall. Hos ca. 40 % kan man påvise hypertensjon og takykardi under anfall. Ca. 50 % opplever psykiske forstyrrelser i form av angst, depresjon eller akutte psykoser (8, 10, 11).
Anfall kan utløses av de fleste medikamenter som metaboliseres over cytokrom P-450-systemet, spesielt er barbiturater kjent for å utløse anfall (8). Store fysiske anstrengelser, faste, infeksjoner, hormonelle endringer, samt visse matsorter og alkohol, er andre utløsende faktorer (1, 10). Under anfall kan porfyrinforstadier i form av δ -aminolevulinsyre og porfobilinogen påvises i urinen (3, 10, 11).
Biokjemiske mekanismer
Porfyriner dannes som mellomprodukter under syntesen av hem, som er et kompleks bestående av protoporfyrin IX og toverdig jern (fig 1). Dette komplekset er essensielt for all oksygentransport, og finnes i hemoglobin, og viktige enzymer som cytokromer, katalase og tryptofan oksygenase. Normalt er det første trinnet i porfyrinsyntesen med enzymet δ -aminolevulinsyre-syntetase begrensende for hemsyntesen, og et økt behov for hem, f.eks. ved induksjon av cytokrom P-450, fører til en positiv feedback på dette enzymet. Hemmengden kan dermed økes etter behov (10, 12).
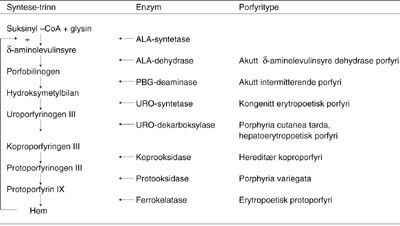
Cytokrom P-450 er et sammensatt og induserbart enzym som fremmer oksidering av en rekke kjemiske substanser og som er sentral i metabolisering og inaktivering av en rekke legemidler. I de tilfeller porfobilinogendeaminase har begrenset kapasitet, risikerer man en opphopning av de toksiske porfyrinforstadiene δ -aminolevulinsyre og porfobilinogen i situasjoner der δ -aminolevulinsyre-syntetaseaktiviteten øker. Før diagnosen ble stilt, fikk vår pasient tilført flere forskjellige legemidler som man vet kan utløse porfyrianfall (7, 13).
Diagnostikk
Sikker diagnose kan være svært vanskelig å stille. Under eller like etter anfall vil påvisning av porfyrinforstadier i urin eller feces være diagnostisk. Mellom anfall eller ved latent sykdom vil det oftest ikke være mulig å påvise porfyrinforstadier. De fleste anleggsbærere vil imidlertid ha nedsatt aktivitet i enzymet porfobilinogendeaminase, men sikker diagnose stilles kun ved å påvise det defekte gen som koder for dette enzymet (14). På verdensbasis er det registrert over 160 ulike mutasjoner som gir opphav til akutt intermitterende porfyri, i Norden ca. 50 (7).
Selv om vår pasient hadde klassiske symptomer kombinert med påvisning av porfyrinforstadier i urin, kan diagnosen ikke sies å være 100 % sikker, da man ikke har påvist den aktuelle gendefekt. Likevel må diagnosen ansees for å være ganske sikker, og den styrkes ved at man i ettertid har påvist moderat nedsatt aktivitet av enzymet porfobilinogendeaminase.
Behandling
Behandlingen består først og fremst i å bedre det enzymatiske miljø ved å optimalisere væske- og elektrolyttbalansen. Glukosetilførselen skal være høy, og det anbefales intravenøs glukoseinfusjon på 20 g/time (7, 9). Ved smerter kan morfin brukes. Andre medikamenter bør i størst mulig grad unngås, da påvirkninger som setter krav til levermetabolismen kan stimulere enzymet δ -aminolevulinsyre-syntetase og dermed vedlikeholde porfyrinproduksjonen.
Hemming av δ -aminolevulinsyre-syntetase skjer mest effektivt ved å øke hemkonsentrasjonen. Hem er kommersielt tilgjengelig for intravenøs infusjon i form av et argininsalt i legemidlet hemin (Normosang). Det produseres av Orphan Europe, distribueres via Leiras/Schering og kan fås på registreringsfritak gjennom Statens legemiddelverk. Dosering er 3 mg/kg, og midlet infunderes over ca. 30 min, gjentatt 2 – 3 ganger med ett døgns mellomrom. Hemin er svart av farge, infusjonskonsentratet løses i 0,9 % NaCl og infunderes umiddelbart. Hem er vevsirriterende, og bør derfor fortrinnsvis gis i en stor vene eller via sentralt venekateter. Allergiske reaksjoner er beskrevet.
Behandlingen angis å være nær 100 % effektiv, med gjennomsnittlig anfallskupering i løpet av ca. to døgn. Det anbefales å starte med hemin dersom glukoseinfusjon ikke fører til bedring i løpet av 1 – 2 døgn, eller ved alvorlige symptomer (1, 12).
Profylakse
Man bør unngå situasjoner som provoserer hemsyntesen. Dette betyr et regelmessig levesett uten for store fysiske anstrengelser, eksessivt alkoholinntak og faste. Man må unngå medikamenter som kan indusere hemsyntesen. Spesielt viktig er det å unngå barbiturater, steroidhormoner og sulfapreparater. Det advares også mot benzodiazepiner og trisykliske antidepressiver. Xylocain må heller ikke brukes, og vår pasient burde fått et annet lokalanestetikum (for eksempel bupivacain eller procain) til paracervikalblokade. Det er laget mange lister over såkalte sikre legemidler, men ved anfall kan nesten alle legemidler forsterke plagene. Morfin og kodein kan brukes om nødvendig, og salisylpreparater regnes også som trygge (13).
Det er spesielt viktig å legge vekt på forebyggende tiltak, da opphopning av δ -aminolevulinsyre kan gi toksiske virkninger på nervesystem, lever og nyrer, noe som kan føre til pareser, delirium og alvorlige elektrolyttforstyrrelser. Hepatocellulær cancer er en vanlig komplikasjon, og pasienter over 50 – 60 år bør derfor gå til regelmessige kontroller (1,7, 12).
Pasienter med akutt intermitterende porfyri representerer en anestesiologisk utfordring ved kirurgisk behandling. Barbiturater og benzodiazepiner må unngås, og det finnes også rapporter som viser at propofol kan utløse anfall (15). Fentanyl, droperidol og lystgass tillates. Halotan ansees som sikkert, isofluran og sevofluran kan også brukes, dog med forsiktighet. Av muskelrelakserende midler kan suksametonium og pankuronium trygt brukes, vekuron og atrakurium kan brukes med forsiktighet (P. Harper, Porfyricentrum Sverige, personlig meddelelse). Vår pasient fikk både propofol, diazepam og tiopental i forbindelse med anestesi og våknet hver gang opp med økende smerter.
Ved Porfyricentrum Sverige ved Huddinge Sjukhus er det eneste tillatte smertestillende middel under pågående anfall morfin, som gis som kontinuerlig intravenøs infusjon.
Nasjonalt kompetansesenter for porfyrisykdommer ved Laboratorium for klinisk biokjemi ved Haukeland Sykehus kan bistå med råd og anbefalinger, og har oppdatert litteratur og lister over tillatte medikamenter (7). Senteret kan nås over telefon 55 97 31 70, Internett www.haukeland.no/porfyri, eller e-post: porfyri@haukeland.no.
- 1.
Floderus Y, Harper P, Henrichson 3A, Thunell S, Andersson D. Bäst förebygga vid akut intermittent porfyri. Läkartidningen 1998; 95: 3045 – 50.
- 2.
Andersson C. Acute intermittent porphyria in northern Sweden. A population based study. Doktoravhandling. Umeå: Universitetet i Umeå, 1997.
- 3.
Nielsen KR. Et tilfelde af akut intermitterende porfyri. Ugeskr Læger 1997; 159: 960 – 1.
- 4.
Regan L, Gonsalves L, Tesar G. Acute intermittent porphyria. Psychosomatics 1999; 40: 521 – 3.
- 5.
Lamon JM, Frykholm BC, Tschudy DP. Screening tests in acute porphyria. Arch Neurol 1977; 34: 709 – 12.
- 6.
Floderus Y, Harper P, Henrichson A, Thunell S. Porfyri – minering i metabolismen. Läkartidningen 1998; 95: 2932 – 5.
- 7.
Nasjonalt kompetansesenter for porfyrisykdommer. www.haukeland.no/porfyri (8.8.2001).
- 8.
Petersen NE, Brock A. Akutte porfyrisygdomme Tidsskr Nor Lægeforen 2000; 120: 1421 – 3.
- 9.
Mellem H. Akutt porfyri. I: Vennerød AM, red. Norsk legemiddelhåndbok for helsepersonell 2001. Oslo: Forening for utgivelse av norsk legemiddelhåndbok, 2001: 356 – 7.
- 10.
Stokke O, Kvittingen EA. Medfødte stoffskifteanomalier. I: Lorentsen I, Bendixen G, Hansen NE, red. Medicinsk kompendium. 15. utg. København: Nyt nordisk forlag Arnold Busck, 1999: 2435 – 80.
- 11.
Suarez JI, Cohen ML, Larkin J, Kernich CA, Hricik DE, Daroff RB. Acute intermittent porphyria: Clinicopathologic correlation. Report of a case and review of the literature. Neurology 1997; 48: 1678 – 83.
- 12.
Desnick RJ. The porphyrias. I: Fauci AS, Braunwald E, Isselbach KJ, Wilson JD, Martin JB, Kasper DL et al, red. Harrison’s: Principles of internal medicine. 14. utg. New York: McGraw-Hill, 1998: 2152 – 8.
- 13.
Moore MR. Porphyria – a patient’s guide. Acute porphyria – drug list – diagnosis – management & therapy. www.uq.edu.au/porphyria/ (8.8.2001).
- 14.
Sandberg S. De forunderlige porfyrier – en utfordring for diagnostikk og behandling. I. Almind G, Hjortdahl P, red. Medicinsk Aarbog. København: Munksgaard, 2000: 121 – 32.
- 15.
Pazvanska EE, Hinkov OD, Stojnovska LV. Uneventful propofol anaesthesia in a patient with acute intermittent porphyria. Eur J Anaesth 1999; 16: 485 – 92.